Elektrofysiologisch onderzoek (EFO) en ablatiebehandeling (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Elektrofysiologisch onderzoek (EFO) en ablatiebehandeling (Folder)
Binnenkort komt u naar de afdeling Hartlounge van het Catharina Ziekenhuis voor een onderzoek en/of behandeling van de prikkelgeleiding van uw hart: een elektrofysiologisch onderzoek (EFO). Het doel van dit onderzoek is om vast te stellen of u een hartritmestoornis heeft en wat voor type stoornis het betreft. Uw arts heeft met u besproken waarom dit onderzoek bij u wordt uitgevoerd. In deze folder vindt u meer informatie over dit onderzoek.
Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan hier is beschreven.
Video over de Hartlounge
Voor deze behandeling wordt u opgenomen op de Hartlounge van het Catharina Ziekenhuis. Om u goed te kunnen voorbereiden op deze opname is het raadzaam om de video te bekijken over de Hartlounge. U vindt deze video op de website van het Catharina Ziekenhuis:
www.catharinaziekenhuis.nl/hartlounge
In deze video ziet u alles wat u moet weten over uw behandeling op de Hartlounge van het Catharina Hart- en Vaatcentrum. Ook vindt u op deze website alle informatie over uw behandeling, onderzoek en het Catharina Hart- en Vaatcentrum.
De informatie die u kunt vinden op overige sites, zoals de Nederlandse Hartstichting, kunt u gebruiken als achtergrondinformatie en heeft een algemeen karakter.
Het hart
Het hart is de motor van ons lichaam dat werkt als een dubbele pomp. Gemiddeld slaat het hart in rust 70 tot 80 keer per minuut. Op deze wijze pompt het hart gemiddeld 4 tot 5 liter bloed door het lichaam. Het bloed brengt zuurstofrijk bloed bij de organen en voert afvalstoffen af. Om dat te kunnen doen heeft het hart zelf ook zuurstof nodig. De zuurstofvoorziening van het hart vindt plaats via de kransslagaders. Dit is een bloedvatstelsel dat als een krans om het hart ligt.
Het hart bestaat uit een linker- en een rechterhelft die allebei bestaan uit een boezem en een kamer. De linkerkamer pompt het bloed in de aorta waarna het bloed door het lichaam gaat. In het hele lichaam wordt door het bloed zuurstof afgegeven en worden afvalstoffen opgenomen. Via de grote aders komt het zuurstofarme bloed in de rechterboezem. Hier eindigt de zogenaamde grote bloedsomloop.
Het zuurstofarme bloed stroomt vanuit de rechterboezem in de rechterkamer. Vanuit de rechterkamer wordt het bloed in de longslagader gepompt waarna het via het bloedstelsel van de longen in de linkerboezem komt. De zogenaamde kleine bloedsomloop. Hierbij worden vanuit het zuurstofarme bloed afvalstoffen afgegeven aan de ingeademde lucht en wordt zuurstof uit de ingeademde lucht opgenomen.
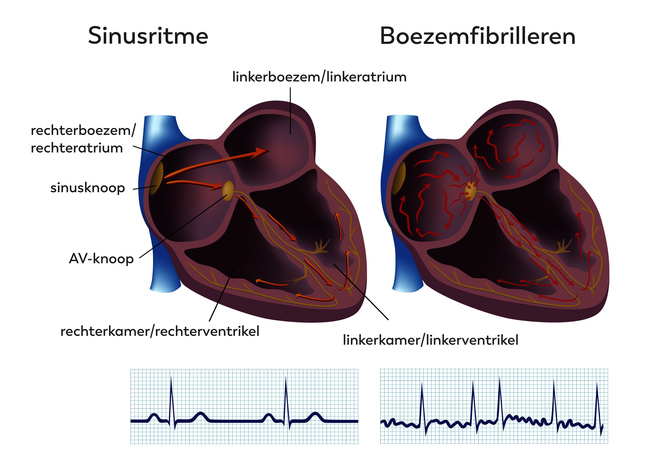
Om als pomp goed te kunnen functioneren, moet het hart regelmatig samentrekken. Het heeft hiervoor een eigen ‘elektriciteitscentrale’: de sinusknoop. Deze knoop zendt regelmatig stroompjes uit over de hartboezems (bovenste deel van het hart). Vanuit de boezems gaat de stroom naar het onderste deel van het hart, de hartkamers. Elke boezemslag wordt gevolgd door een kamerslag. Kamers en boezems zijn ‘elektrisch gezien’ gescheiden. Daarom loopt het stroompje via de AV-knoop naar een bundel die de prikkels over het hart verspreidt. Er is sprake van een hartritmestoornis als het aantal slagen per minuut veel hoger of veel lager is dan gemiddeld, als de boezems en de kamers niet in de juiste volgorde samentrekken, of als de prikkel een ‘verkeerde’ weg aflegt.
Voorbereidingen
Voor een elektrofysiologisch onderzoek of ablatiebehandeling wordt u opgenomen op de afdeling Hartlounge/Nightstay. Uw cardioloog bespreekt vooraf met u of u bepaalde medicijnen niet mag gebruiken. Bij de oproep wordt u er nog eens op gewezen als u met bepaalde medicatie (bijvoorbeeld uw ritmemedicatie) moet stoppen.
U wordt telefonisch en/of per brief opgeroepen voor de behandeling. Deze ontvangt u ongeveer 2 weken voorafgaand aan de ingreep. In de oproepbrief staat hoe laat en waar u zich op de dag van behandeling dient te melden. De secretaresse meldt u aan en vervolgens wordt u door de apothekersassistent meegenomen voor een gesprek. In dit gesprek wordt uw medicijnlijst doorgenomen en en wordt gecontroleerd of de medicatie instructies goed opgevolgd zijn.
Hierna volgt een gesprek met de verpleegkundige. Hierin wordt kort doorgenomen wat de klachten zijn, of u bepaalde allergieën heeft en krijgt u uitleg over de behandeling. Er wordt een hartfilmpje gemaakt en een infuusnaald ingebracht. U dient voor de opname nuchter te zijn.
Tip: Draag makkelijk zittende, niet knellende kleding. Het liefst kleding zonder knopen.
Bent u (mogelijk) zwanger? Meld dit dan van tevoren bij de secretaresse op de polikliniek. Röntgenstraling kan schadelijk zijn voor uw ongeboren kind. Röntgenstraling is voor andere patiënten onschadelijk.
Een elektrofysiologisch onderzoek
Een elektrofysiologisch onderzoek wordt uitgevoerd om te achterhalen welk type hartritmestoornis u hebt. Het onderzoek wordt uitgevoerd in de hartkatheterisatiekamer van het Catharina Ziekenhuis en neemt één tot vier uur in beslag. Elektrofysiologen (cardiologen die hiervoor speciaal zijn opgeleid), voeren het onderzoek uit. Tijdens het onderzoek ligt u op een behandeltafel, die met steriele lakens is bedekt. De plaats rond de rechter- en/ of linkerlies wordt gedesinfecteerd. Vervolgens wordt de plek plaatselijk verdoofd.
Hierna wordt er in een ader in de lies een hol buisje ingebracht. Via deze weg wordt een katheter ingebracht die naar het hart gaat. Een katheter is een dun en flexibel slangetje waarmee men prikkels in het hart meet. U voelt niets van het verschuiven van de katheter in uw bloedvaten.
De verpleegkundigen van de hartkatheterisatiekamer sluiten vervolgens de katheter aan op de monitor. Om op het scherm te kunnen bijhouden of de katheter de goede weg aflegt, wordt tijdens het opschuiven soms een röntgenfoto gemaakt.
Eerst wordt diverse malen het normale hartritme gemeten. Er wordt een registratie van het ritme van verschillende delen van uw hart gemaakt. Op deze wijze kan men exact vaststellen hoe lang het duurt voordat een elektrische prikkel uit de boezems in de kamers aankomt. Vervolgens probeert de cardioloog uw hartritmestoornis kunstmatig op te wekken. Hij stuurt via de katheter extra prikkels naar het hart.
In enkele gevallen wordt met medicijnen het hart gevoeliger gemaakt voor deze prikkels van buitenaf. Deze medicijnen krijgt u via het hulsje waar ook de katheter door wordt geschoven. Als het lukt om de ritmestoornis op te wekken, lijkt het voor uw gevoel of uw hart op hol slaat. Het kan voorkomen dat u hierdoor last krijgt van duizeligheid of, in zeldzame gevallen, het bewustzijn verliest. Deze ritmestoornis wordt vastgelegd op de registratieapparatuur. Als de ritmestoornis zich niet op natuurlijke wijze herstelt, worden via de katheter enkele elektrische prikkels gegeven om de stoornis te stoppen. Of u krijgt medicijnen. Mocht de ritmestoornis aanhouden, dan krijgt u een elektrische schok toegediend die het hartritme herstelt. U voelt hier niets van, omdat u daarvoor een roesje krijgt toegediend.
Als uit het onderzoek blijkt waar de ritmestoornis door wordt veroorzaakt, zijn de volgende behandelingen mogelijk:
- In enkele gevallen wordt tijdens het onderzoek al een proefbehandeling uitgevoerd met een ritmeverbeterend medicijn (anti-aritmicum). Dit wordt toegediend via de katheter. Vervolgens wordt opnieuw de ritmestoornis opgewekt om te zien of het medicijn werkt.
- Men kan ook het stukje hartweefsel dat de ritmestoornis veroorzaakt wegbranden. Dit gebeurt dan met een speciale katheter. Deze behandeling heet voluit een radiofrequente katheterablatie (RFCA).
- Bij enkele ritmestoornissen is het zinvol om op een later tijdstip bij u een inwendige defibrillator of een pacemaker te plaatsen.
Na de behandeling worden de katheters en de hulsjes verwijderd. Om de plaatsen waar geprikt is in uw liezen te laten sluiten worden ze ongeveer 10 minuten stevig dichtgedrukt met gaasjes door een verpleegkundige van de hartkatheterisatiekamer. Op de aangeprikte (slag)aders krijgt u een drukverband dat vier tot zeven uur moet blijven zitten. Na de behandeling komt u terug op de afdeling waar u nog vier tot zes uur bedrust moet houden. Op de afdeling worden enkele malen controles gedaan om in de gaten te houden hoe het met u gaat. Dit houdt in dat uw bloeddruk en uw pols gemeten worden en gekeken wordt of er bij de aanprikplaats geen nabloeding is. Ook wordt gevoeld bij uw voeten of de bloeddoorstroming van uw benen goed is.
Wanneer het drukverband is verwijderd, wordt u gevraagd om gedurende een uur rustig te gaan lopen om te kijken of uw lies goed dicht is. Hierna controleert de zaalarts/verpleegkundig specialist uw lieswond. Als de resultaten in orde zijn, mag u naar huis.
Ablatiebehandeling
Radiofrequente katheterablatie, ofwel ablatiebehandeling is een behandeling die aansluitend op een elektrofysiologisch onderzoek kan plaatsvinden of op een later tijdstip wordt gepland. De start en nabehandeling van een ablatiebehandeling komt overeen met het elektrofysiologisch onderzoek. Met behulp van stroom kan men het puntje van een katheter verwarmen. Als het puntje ongeveer 50°C is, kan men daarmee nauwkeurig stukjes weefsel in het hart ‘wegbranden’, waardoor er steeds een littekentje van enkele millimeters doorsnede en diepte ontstaat. Dit voorkomt dat de ‘verkeerde’ prikkels nog ontstaan of doorgegeven kunnen worden. Omdat de aangebrachte littekentjes zo klein zijn en de katheter precies op de goede plaats moet liggen, herhaalt de cardioloog deze handeling vaak een aantal malen. Hierdoor wordt het plekje waar de ritmestoornis ontstaat, helemaal behandeld.
De ablatiebehandeling is precisiewerk, om die reden kan deze behandeling enkele uren in beslag nemen. Het opwarmen van de katheter duurt ongeveer een halve tot anderhalve minuut. U voelt tijdens het wegbranden een warm of branderig gevoel. Dit kan pijnlijk zijn. Maar het kan ook zijn dat de behandeling pijnloos verloopt.
Risico’s en complicaties
Bij het elektrofysiologisch onderzoek en de ablatiebehandeling kunnen enkele complicaties optreden. De meest voorkomende complicaties zijn:
- U blijkt overgevoelig te zijn voor de gebruikte medicamenten of materialen (ECG plakkers of pleisters).
- U krijgt bloeduitstortingen op de prikplaatsen.
- U verliest uw bewustzijn door een zeer snelle ritmestoornis (deze wordt gestopt door middel van een elektrische schok).
- Er komt vocht in het hartzakje door een beschadiging van de hartspier tijdens de behandeling. Als het veel vocht is moet het worden weggehaald, dit kan direct gedaan worden.
- Er vormt zich een stolsel op de katheter. In de regel zorgen de stollingwerende medicijnen die men u tijdens de ingreep toedient, ervoor dat dit niet gebeurt.
Bij behandeling van ritmestoornissen die hun oorsprong in de buurt van de AV-knoop hebben, bestaat een kans van 1% dat het geleidingssysteem wordt beschadigd. Bij een bepaalde vorm van een hardnekkige ritmestoornis, het boezemfibrilleren, is de oplossing dat men een ablatie uitvoert van de bundel van His. In dat geval wordt de verbinding tussen de boezems en de kamers verbroken en wordt de hartslag te langzaam. U hebt dan een pacemaker nodig die de hartslag met elektrische prikkels op gang houdt.
Na de behandeling
Als u naar huis mag, krijgt u van de verpleegkundige de volgende papieren mee:
- Een afspraak bij de cardioloog van het Catharina Ziekenhuis, als u hier patiënt bent.
- Soms een recept voor medicatie om te voorkomen dat er stolsels ontstaan.
- Als u onder behandeling bent bij een cardioloog in een ander ziekenhuis, dan moet u zelf een afspraak maken over ongeveer drie maanden.
Denkt u eraan dat u vervoer naar huis regelt, want u mag na de behandeling niet zelf autorijden of fietsen.
Leefregels
Wij adviseren u de volgende leefregels in acht te nemen:
- De pleister(s) op de wondjes in de liezen mogen dezelfde dag verwijderd worden. Indien de wondjes nog niet droog zijn, kunt u er thuis een nieuwe pleister op doen. Een vochtige pleister moet u altijd vervangen in verband met het risico op infectie;
- De eerste vier dagen mag u niet baden of zwemmen. Vanaf een dag na de behandeling mag u wel kortdurend (5 minuten) douchen. Vanaf een week na de behandeling mag u weer in de sauna;
- De eerste twee dagen mag u niet zelf autorijden of fietsen. Dit verhoogt de druk op de lies en vergroot zo de kans op een nabloeding. Zorgt u daarom voor een begeleider en passend vervoer als u naar huis gaat;
- De eerste drie dagen mag u geen zware voorwerpen tillen (niet meer dan 5 kg) en moet u voorzichtig zijn met traplopen om een nabloeding te voorkomen. Na drie dagen mag u uw dagelijkse activiteiten rustig aan hervatten. Wij adviseren u deze geleidelijk aan op te bouwen;
- Sporten is na een week weer toegestaan;
- Het is belangrijk de medicijnen in te nemen volgens het voorschrift van de arts.
”
Wanneer neemt u contact op?
Tot drie maanden na de behandeling kunt u klachten blijven houden van de ritmestoornis. Indien deze klachten u hinderen, mag u contact opnemen met uw eigen cardioloog. Gaan de klachten niet over of worden ze erger, neem dan contact u met uw behandelend cardioloog in het Catharina Ziekenhuis.
U kunt de eerste week na de behandeling last hebben van vermoeidheid, kortademigheid bij inspanning, pijn achter het borstbeen en last van de liezen. Tegen de pijn kunt u gerust paracetamol innemen.
Mochten er klachten ontstaan zoals:
- Koorts;
- Pijn bij slikken;
- Bloeding of zwelling in de lies;
- Wegraking;
Neem dan onmiddellijk contact op! Dit kan tijdens kantooruren met uw huisarts of de afdeling Hartlounge. Buiten kantooruren kunt u contact opnemen met de verpleegafdeling Cardiologie of met de Spoedeisende Hulp (SEH).
De telefoonnummers vindt u onder ‘Contactgegevens’.
Controle
Drie maanden na de behandeling komt u terug op de polikliniek Cardiologie of bij uw behandelend cardioloog in uw eigen ziekenhuis. Indien u opnieuw klachten krijgt, is het verstandig om contact op te nemen met uw cardioloog.
Verhinderd?
Kunt u niet naar uw afspraak komen? Geef dit dan zo snel mogelijk door aan de polikliniek Cardiologie. Er kan dan een andere patiënt in uw plaats komen.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij bieden tal van opleidingsmogelijkheden voor artsen, verpleegkundigen en paramedische beroepen en werken daarin nauw samen met opleidingscentra en –ziekenhuizen in de regio. Dit kan betekenen dat uw behandeling, onderzoek of operatie (mede) uitgevoerd wordt door een zorgverlener in opleiding. Denk hierbij aan een arts in opleiding tot specialist, een co-assistent of een verpleegkundige in opleiding. Veiligheid is het allerbelangrijkste, daarom staat de zorgverlener in opleiding altijd onder supervisie van een gekwalificeerde zorgverlener. Indien u niet wenst geholpen te worden door een zorgverlener in opleiding, kunt u dit aangeven bij uw behandelend arts.
Vragen
Heeft u na het lezen van deze folder nog vragen, neem dan contact op met de polikliniek Cardiologie van het Catharina Ziekenhuis.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Hartlounge/Nightstay
040 – 239 57 80
Polikliniek Cardiologie
040 – 239 70 00
Verpleegafdeling Cardiologie
040 – 239 81 50
Spoedeisende Hulp (SEH)
040 – 239 96 00
Routenummer(s) en overige informatie over de afdeling Cardiologie kunt u terugvinden op www.catharinaziekenhuis.nl/cardiologie
