Stentplaatsing in slokdarm, dunne darm en maag (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Stentplaatsing in slokdarm, dunne darm en maag (Folder)
In overleg met de arts heeft u besloten om een stent in uw slokdarm, dunne darm of maag te laten plaatsen. In deze folder vindt u meer informatie over de gang van zaken rondom deze ingreep en wat u kunt verwachten na plaatsing van de stent. Het is belangrijk dat u deze folder enkele dagen voor de ingreep goed doorleest. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan in deze folder is beschreven.
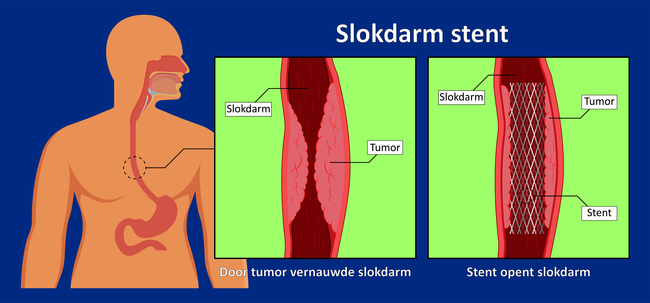
Wat is een stent?
Een stent is een buigzame, grofmazige buis van metaal, die in een huls opgevouwen is. Er bestaan stents in verschillende breedtes en lengtes.
Het plaatsen van de stent is bij u nodig, omdat u een vernauwing heeft in de slokdarm of dunne darm. Hierdoor kan voedsel en soms ook vocht de slokdarm, maag of twaalfvingerige darm moeilijk passeren.
Voorbereidingen thuis
- Om een stent te kunnen plaatsen moeten uw slokdarm, maag en twaalfvingerige darm leeg zijn.
- U dient voorafgaand aan uw onderzoek tenminste 6 uur lang niets meer te eten, drinken of roken.
- Indien uw afspraak in de middag plaatsvindt mag uw laatste licht verteerbare maaltijd (ruim 6 uur voor het onderzoek) bestaan uit 2 beschuiten met zoet beleg en een kop thee. Hierna mag u niets meer eten, drinken of roken.
- Medicijnen mag u innemen met een beetje water.
- Verwijder eventuele nagellak.
- Het is aan te raden makkelijke, loszittende kleding te dragen tijdens de ingreep. Voor vrouwen is het belangrijk geen bh met beugel te dragen wanneer de plaatsing onder doorlichting op de afdeling Radiologie plaatsvindt.
- Heeft u suikerziekte en spuit u insuline? Overleg dan van tevoren met uw arts of diabetesverpleegkundige hoeveel insuline u moet spuiten op de dag van het onderzoek.
Geef ook aan de secretaresse van de afdeling Endoscopie door dat u insuline spuit zodat uw bloedsuiker bepaald kan worden voor de ingreep. - Als u enige vorm van bloedverdunnende medicijnen gebruikt, dient u dit vooraf aan de arts te melden die het onderzoek aanvraagt. Eventueel moet het gebruik van deze medicatie voor het onderzoek tijdelijk worden gestaakt.
Meenemen naar het ziekenhuis
- Neem uw toiletspullen en nachtgoed mee. Na de ingreep verblijft u een nacht in het ziekenhuis.
- Wij adviseren u om iemand mee te nemen, die na de ingreep van de arts kan horen hoe de ingreep is verlopen. Voor de ingreep krijgt u namelijk een roesje (sedatie). Na de ingreep kunt u zich hierdoor suf en slaperig voelen. Vaak herinnert u zich dan niet goed wat er met u besproken is.
- Neem een actueel medicijnoverzicht mee.
- Wanneer u suikerziekte heeft en insuline spuit: neem uw insulinespuit en insuline mee.
- Als u een kunstgebit en/of gehoorapparaatjes draagt: neem uw eigen bewaardoosje(s) mee.
Verhinderd
Kunt u niet naar uw afspraak komen? Geef dit dan zo snel mogelijk door aan de afdeling Endoscopie. Er kan dan een andere patiënt in uw plaats komen.
Verloop van het onderzoek
Op de dag van het onderzoek meldt u zich 30 minuten voor de afgesproken tijd aan de balie van de afdeling Endoscopie.
Hierna neemt u plaats in de wachtkamer waar een verpleegkundige van de afdeling Kortverblijf & dagverpleging u komt ophalen. Die zorgt ervoor dat u op een brancard komt te liggen, een infuusnaald krijgt en doet ook evt. andere noodzakelijke handelingen ter voorbereiding.
Daarna wordt u opgehaald door de endoscopieverpleegkundige. Op de scopiekamer zelf:
- wordt u aangesloten aan de bloeddrukmeter;
- krijgt u een knijper op uw vinger om het zuurstofgehalte in uw bloed te meten;
- wordt u voor het onderzoek in de goede houding gelegd, op uw linkerzijde;
- krijgt u een drankje dat schuimvorming in de maag tegengaat;
- als u een gebitsprothese hebt, dan moet u deze uitdoen;
- krijgt u een bijtring tussen uw kaken ter bescherming van uw gebit en de endoscoop.
De arts dient vervolgens de medicijnen voor het roesje toe waarna het onderzoek begint. Door het roesje ervaren de meeste mensen het onderzoek als niet vervelend.
De arts dient vervolgens de medicijnen voor het roesje toe waarna het onderzoek begint. Door het roesje ervaren de meeste mensen het onderzoek als niet vervelend.
Gang van zaken tijdens de ingreep
Een MDL-arts (Maag-, Darm- en Leverspecialist) plaatst de stent in de slokdarm, dunne darm of maag. Endoscopieverpleegkundigen assisteren bij de ingreep.
Het plaatsen van een stent wordt uitgevoerd met behulp van een endoscoop, een dunne flexibele slang. De arts schuift de endoscoop via de mond naar binnen tot in de slokdarm of twaalfvingerige darm. Aan het uiteinde van de slang bevindt zich een cameraatje. Hierdoor kan de arts de binnenkant van de slokdarm of twaalfvingerige darm bekijken en de vernauwing opsporen. Vervolgens wordt de stent op de plaats van de vernauwing geschoven. Wanneer de ingreep plaatsvindt op de afdeling Radiologie wordt hierbij gebruik gemaakt van röntgendoorlichting om de juiste plaats te bepalen en te controleren.
Na de ingreep wordt u in een bed geholpen.
Duur van de ingreep
De ingreep duurt ongeveer 30 minuten.
Nazorg
Als het onderzoek klaar is, gaat u weer terug naar de afdeling Kortverblijf & dagverpleging.
Om er voor te zorgen dat de stent zich kan gaan ‘zetten’ in de vernauwing en niet gaat zakken zijn de volgende leefregels van belang:
- De rest van de dag moet u bedrust houden. U moet blijven liggen.
- Als u goed wakker bent, krijgt u in het bijzijn van een verpleegkundige een slokje lauw water te drinken. Als dit goed gaat mag u heldere vloeistoffen drinken. Deze vloeistoffen mogen de eerste 24 uur niet koud zijn, omdat de stent daarop kan reageren met krimp en daardoor kan gaan zakken.
- De dag na de stentplaatsing mag u voorzichtig beginnen met zacht eten. Het is vanaf nu belangrijk het voedsel goed te kauwen om te voorkomen dat grote stukken vastlopen in de stent, waardoor deze verstopt raakt. Meer informatie vindt u in het hoofdstuk ‘Voedingsadviezen bij een stent in de slokdarm, maag en twaalfvingerige darm’.
Na de stentplaatsing kunt u last hebben van pijn of drukgevoel van binnen. Dit wordt veroorzaakt doordat de stent uitzet en drukt op de omgeving. Wanneer u vóór de ingreep pijn heeft, kan die na het plaatsen van de stent soms wat toenemen. U kunt hiervoor paracetamol innemen.
Vooral na het plaatsen van een stent in de slokdarm kan het zijn dat u last heeft van zuurbranden. De arts kan u dan zuurremmers voorschrijven.
Risico’s en complicaties
Het plaatsen van een stent is over het algemeen een veilige ingreep. Ondanks de nauwkeurige plaatsing van de stent, bestaat de kans dat deze gaat verschuiven door de bewegingen van de slokdarm of dunne darm zelf. Wanneer dit gebeurt, moet de stent teruggeschoven worden of opnieuw geplaatst worden.
Complicaties die kunnen optreden zijn: het ontstaan van een gaatje in slokdarm of dunne darm of het uiteenvallen van de stent. In zeldzame gevallen kan door een slokdarmstent de luchtweg vernauwd worden. Dit kan een reden zijn om de stent (meteen) te verwijderen.
Naar huis
Als alles goed gaat, mag u de volgende dag naar huis, nadat een arts bij u geweest is.
Voedingsadviezen bij een stent in de slokdarm, maag en twaalfvingerige darm
Onderstaande voedingsmiddelen geven meer risico op verstopping van de stent. Daarom is het bij deze voedingsmiddelen extra belangrijk dat u goed kauwt, ze eventueel fijnsnijdt en geen grote stukken doorslikt.
- Grove broodsoorten zoals brood met hele graankorrel, grof volkorenbrood, rozijnen/ krentenbrood.
- Grove broodvervangers zoals gort, havermout, muesli, cruesli.
- Harde stukken fruit, citrusfruit (zoals sinaasappel, mandarijn, grapefruit), ananas, druiven met vel/pit. Eet fruit dat geschild is, rijp is en waarvan u pitten en vezelige delen verwijderd heeft. Geperst en gezeefd citrusfruit kunt u wel eten.
- Gedroogde vruchten zoals gedroogde abrikozen, tutti frutti, krenten, rozijnen, krenten, vijgen, dadels.
- Vezelige groentesoorten zoals artisjok, asperges, zuurkool, bleekselderij, champignons, maïs, rabarber, taugé, (grote) tuinbonen, aubergine, bamboescheuten, (grote) doperwten, schorseneren, venkel.
- Grove rauwkost zoals wortel, knolselderij.
- Taai en draderig vlees zoals rundvlees en rookvlees, rosbief, fricandeau, kipfilet.
- Eet vis en kip/gevogelte zonder vel of botjes/graat.
- Noten en pinda’s, harde chips, popcorn, zuurtjes.
- Kleffe, plakkerige producten zoals drop, pindakaas, vers wit brood, ontbijtkoek, toffees, amandelspijs, pannenkoeken.
Aanvullende adviezen bij een stent in de slokdarm
De slokdarm zorgt er voor dat het eten ‘zakt’ door knedende bewegingen te maken. Een slokdarm-stent kan dat niet; het eten moet als het ware met behulp van de zwaartekracht zakken. De kans bestaat dan ook dat het voedsel minder goed ‘zakt’ of er kan zelfs een verstopping ontstaan. Met onderstaande adviezen kunt u dit voorkomen.
- Neem de tijd voor iedere maaltijd, eet en drink rustig en kauw goed.
- Ga rechtop zitten tijdens het eten en blijf na de maaltijd 30-60 minuten rechtop zitten.
- Drink voldoende tijdens en na het eten. Neem na de maaltijd altijd een glas drinken om te voorkomen dat er etensresten in de stent blijven zitten. Zorg dat u direct drinkt zodra u het idee heeft dat het eten niet snel genoeg zakt. Cola kan in dat geval ook helpen.
- Indien vaste voeding nog problemen geeft kunt u het voedsel malen met een staafmixer of keukenmachine.
- Eet meerdere keren kleine porties, verdeeld over de dag.
Wanneer neemt u direct contact op?
Neem in onderstaande gevallen contact op het met ziekenhuis:
- ernstige pijn;
- koorts boven 38,5 °C;
- voedsel, dat ook na het drinken van slokjes water, niet zakt.
Tijdens kantooruren neemt u contact op met de afdeling Endoscopie. Buiten kantooruren kunt u contact opnemen met de Spoedeisende Hulp. De telefoonnummers vindt u onder ‘Contactgegevens’.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij bieden tal van opleidingsmogelijkheden voor artsen, verpleegkundigen en paramedische beroepen en werken daarin nauw samen met opleidingscentra en –ziekenhuizen in de regio. Dit kan betekenen dat uw behandeling, onderzoek of operatie (mede) uitgevoerd wordt door een zorgverlener in opleiding. Denk hierbij aan een arts in opleiding tot specialist, een co-assistent of een verpleegkundige in opleiding. Veiligheid is het allerbelangrijkste, daarom staat de zorgverlener in opleiding altijd onder supervisie van een gekwalificeerde zorgverlener. Indien u niet wenst geholpen te worden door een zorgverlener in opleiding, kunt u dit aangeven bij uw behandelend arts.
Vragen
Heeft u na het lezen van deze folder nog vragen of wilt u iets doorgeven dat van belang is, neem dan contact op met de afdeling Endoscopie.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Afdeling Radiologie
040- 239 85 65
Afdeling Endoscopie
040 – 239 87 85
Afdeling Kortverblijf & dagverpleging
040 – 239 87 77
Spoedeisende Hulp (SEH)
040 – 239 96 00
Routenummer(s) en overige informatie over de afdeling Endoscopie vindt u op www.catharinaziekenhuis.nl/maag-darm-en-leverziekten
