Bijschildklieroperatie (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Bijschildklieroperatie (Folder)
U wordt onderzocht of behandeld aan de bijschildklier. Deze folder geeft u globale informatie over operaties aan de bijschildklier (parathyreoidectomie). Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan is beschreven.
Ligging en functie van de bijschildklier
De bijschildklieren (parathyreoiden) liggen in de hals, het zijn vier kleine kliertjes die achter de schildklier zitten, zowel links als rechts. Soms zit een bijschildklier zelfs in de schildklier of achter het borstbeen.
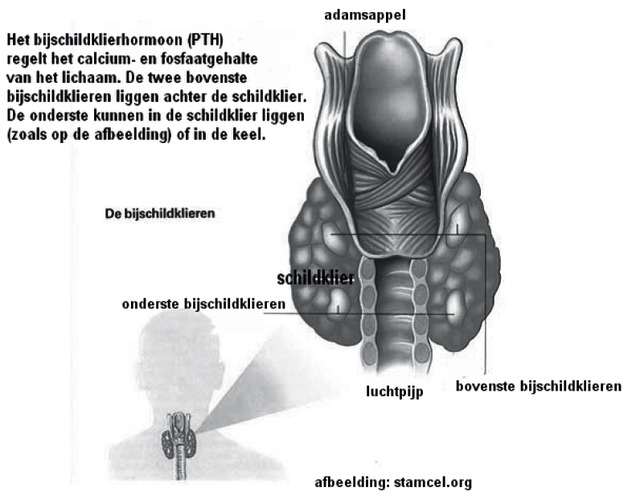
Het zijn kliertjes zo groot als een rijstkorrel. Sommige mensen hebben meer dan vier bijschildklieren en niet bij iedereen liggen ze op dezelfde plaats. De bijschildklieren maken een hormoon aan (PTH= parathyroid hormoon) dat betrokken is bij de kalkhuishouding van uw lichaam. Kalk (calcium) is een belangrijk mineraal voor de aanmaak van botten en tanden en de werking van het zenuwstelsel. Als er te weinig calcium in het bloed zit, gaat de bijschildklier harder werken en wordt er meer bijschildklierhormoon geproduceerd. Het hormoon zorgt ervoor dat calcium vrij kan komen uit de botten en stimuleert de productie van Vitamine D, dat weer belangrijk is voor de opname van calcium uit de darm.
Ziektes van de bijschildklier
- De bijschildklier kan te snel werken, hyperparathyreoïdie (hyper = snel), waarbij er te veel bijschildklierhormoon wordt geproduceerd, wat leidt tot een verhoogd calciumgehalte in het bloed. Het hoge calcium kan leiden tot allerlei klachten, waaronder: nierstenen, botontkalking met meer kans op botbreuken, pijn in de botten en de spieren, veel plassen, dorst, hoofdpijn, misselijkheid, verminderde eetlust, zuurbranden, verstopping, moeheid, een sombere stemming en een hoge bloeddruk. Meestal gaat het om één bijschildklier die groter wordt en daardoor te snel werkt, soms zijn alle vier de bijschildklieren te actief. Vrijwel altijd betreft het een goedaardige aandoening.
- De bijschildklier kan ook te langzaam werken, hypoparathyreoïdie (hypo = langzaam). Hierbij wordt er te weinig bijschildklierhormoon gemaakt, wat leidt tot een verlaagd calciumgehalte in het bloed. Deze ziekte kan niet worden behandeld met een operatie, maar wel met medicijnen.
De behandelingsmogelijkheden
Als er sprake is van een te snel werkende bijschildklier (hyperparathyreoïdie), is er een grote kans dat u een operatie moet ondergaan. Er zijn een aantal redenen om te beslissen of u in aanmerking komt voor een operatie. De belangrijkste zijn het calciumgehalte in het bloed, de aanwezigheid van klachten die voortkomen uit de ziekte, de botontkalking en de kans op nierstenen, waarbij de functie van uw nieren een rol speelt. Ook uw leeftijd wordt meegenomen in de beslissing om een operatie voor te stellen.
Voorbereidingen
Uw behandelend internist heeft bij u een verhoogd calciumgehalte vastgesteld door middel van bloedonderzoek. Wellicht heeft de internist ook de calciumuitscheiding in de urine gemeten. Ook is vaak een botdichtheidsmeting gedaan. In de zoektocht naar een vergrote bijschildklier is een echo van de hals gemaakt om de vergrote bijschildklier op te sporen. Helaas wordt de vergrote bijschildklier op de echo vaak niet gevonden. Dit komt omdat de bijschildklieren erg kleine orgaantjes zijn. Daarom zal in het Catharina Ziekenhuis ook een bijschildklierscan (MIBI-scan) gemaakt worden. Hierbij wordt een speciale tracer in de ader ingespoten waardoor met foto’s de te hard werkende bijschildklier kan worden opgespoord. Deze MIBI-scan wordt gemaakt op de afdeling Nucleaire geneeskunde.
Pre-operatieve screening en anesthesie
U wordt geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek bespreken we de verdoving (anesthesie) en pijnstilling met u. We bespreken waarop u moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast spreken we af hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft als u medicijnen gebruikt. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder Anesthesie.
Overige voorbereiding
Neem de medicijnen die u thuis gebruikt mee naar het ziekenhuis.
De opname
Op de dag van de operatie meldt u zich op het afgesproken tijdstip op de afdeling Kortverblijf & dagverpleging. Een verpleegkundige ontvangt u en vertelt u over de dagelijks gang van zaken op de verpleegafdeling.
- Voor de operatie krijgt u operatiekleding aan.
- Als u sieraden draagt of een (gebits)prothese heeft, moet u deze verwijderen.
- Wanneer u aan de beurt bent wordt u door de verpleegkundige in bed naar de voorbereidingsruimte gebracht. Wanneer de operatiekamer in gereedheid is gebracht, wordt u opgehaald door de operatieassistent.
- Gedurende deze procedure wordt u een aantal keer bevraagd ter bevordering van de veiligheid rond de operatie.
De operatie
U ligt tijdens de operatie met het hoofd achterover. Er wordt een horizontale snee laag in de hals gemaakt. De schildklier is zo meestal makkelijk te bereiken.
Er zijn nu twee mogelijkheden om de bijschildklier te verwijderen:
- De klassieke parathyreoïdectomie: Voor de operatie is niet bekend waar de vergrote bijschildklier ligt. De chirurg zal eerst aan de ene zijde de twee bijschildklieren opsporen. Als hij een vergrote bijschildklier vindt aan deze kant zal hij deze verwijderen. Anders moet ook aan de andere zijde van de schildklier gezocht worden naar een vergrote bijschildklier. Als hij hem daar vindt, wordt de vergrote bijschildklier verwijderd. Deze operatie heet een halsexploratie. Heel soms gebeurt het dat de chirurg geen vergrote bijschildklier vindt, omdat de bijschildklier in zeldzame gevallen ergens anders ligt. Tijdens de operatie zal de afname van het bijschildklierhormoon in het bloed gemeten worden. Deze uitslag is vaak al tijdens de operatie bekend, zodat de chirurg weet of de juiste bijschildklier is verwijderd.
- De minimaal invasieve parathyreoïdectomie: Voor de operatie is bekend waar de vergrote bijschildklier ligt. De chirurg zal tijdens de operatie alleen aan de kant van de vergrote bijschildklier een kleine snee maken en de vergrote bijschildklier verwijderen. Ook bij deze ingreep wordt het bijschildklierhormoon gemeten.
Mogelijke risico’s en complicaties
Geen enkele operatie is zonder risico’s. Zo is ook bij een operatie aan de bijschildklier de kans op complicaties aanwezig, zoals een nabloeding, wondinfectie, trombose of een longontsteking. Ook zijn er nog enkele specifieke complicaties mogelijk:
- Letsel van de stembandzenuw (1-2%): Beschadiging van de stembandzenuw is meestal van voorbijgaande aard. Wanneer een stemband daardoor onverhoopt slecht werkt, kan dit met behulp van logopedie (spraakles) verbeterd worden. Hard praten en roepen is dan echter niet meer mogelijk. Ook als de stemband zenuw níet wordt beschadigd, kunnen er stembandveranderingen optreden. Dit kan het gevolg zijn van beschadigingen aan de halsspieren of van andere zenuwtakjes. Om de kans hierop te verkleinen, gebruikt de chirurg soms tijdens de operatie een apparaatje om de zenuw op te sporen, zodat hij weet waar de zenuw ligt. De kans op schade aan de stembandzenuw met blijvende schade is zeer klein (<1%).
- Tekort aan bijschildklierhormoon: Een tekort aan bijschildklierhormoon komt zelden voor. Bij een minimaal invasieve ingreep is de kans op tekort aan bijschildklierhormoon nog kleiner dan bij een halsexploratie. Dit is te merken aan tintelingen in de vingertoppen en/of rond de mond en in het ergste geval aan spierkrampen. Dit tekort is goed te behandelen met kalktabletten en vitamine D-preparaten.
- Te weinig bijschildklierweefsel weggehaald: Als er te weinig bijschildklierweefsel wordt weggehaald blijft het bijschildklierhormoongehalte (PTH) te hoog. Dit wordt tijdens de operatie of vlak daarna, als u nog op de uitslaapkamer ligt, bekend. Een nieuwe ingreep kan dan soms noodzakelijk zijn. Deze vindt dan meestal dezelfde dag plaats. Soms is een hernieuwde analyse naar een tweede bijschildklier noodzakelijk.
Over het algemeen is de bijschildklieroperatie een ingreep met weinig complicaties en een vlot herstel. Meestal hoeft u na de operatie geen medicijnen meer te gebruiken om de bijschildklierfunctie te regelen. Uw internist zal u poliklinisch blijven controleren om te kijken of uw bijschildklierfunctie goed blijft. Uiteraard is het bovenstaande afhankelijk van de reden waarom u geopereerd bent.
Na de operatie
De pijn na de operatie valt over het algemeen mee en is te vergelijken met een keelontsteking. Als u hiervan te veel last ondervindt, kunt u de verpleegkundige vragen om u hiervoor een pijnstiller te geven. In zeldzame gevallen heeft u een wonddrain (dun slangetje) in de hals voor afvoer van inwendig wondvocht. Afhankelijk van de productie (hoeveel wondvocht er nog uit de drain loopt), kan de drain worden verwijderd. Dit wordt gedaan door een verpleegkundige. De wond geneest snel en meestal met een ‘mooi’ litteken. Dit litteken wordt in de huidlijnen gelegd, waardoor het bijna niet opvalt. De hechtingen lossen meestal vanzelf op.
Weer naar huis
De operatie vindt plaats in dagopname of met 1 nachtopname, afhankelijk van hoe het met u gaat. Bij ontslag krijgt u een controleafspraak mee voor poliklinische controle (7-10 dagen na ontslag).
Leefregels na de operatie
Na de operatie moet u letten op klachten van tintelingen en krampen. Als dit optreedt kunt u contact opnemen (zie verderop in deze folder). Er zal dan een calciumgehalte gecontroleerd moeten worden. Als dit verlaagd is, start u met calcium en eventueel ook actief vitamine D.
Douchen/baden
- De dag na de ingreep wordt de pleister van de wond verwijderd. Daarna mag u weer douchen.
- Baden mag u na twee weken.
Fietsen/autorijden
- Zodra u zich probleemloos kunt bewegen en vooral uw hoofd en hals goed kunt draaien, mag u het fietsen, mits u dat tevoren ook deed, weer gaan uitproberen. Begin rustig, begeef u niet meteen in het drukke verkeer. Als u zich probleemloos kunt bewegen en vooral uw hoofd en hals goed kunt draaien, kunt u ook weer gaan autorijden. Begin met kleine stukjes in een rustige omgeving. Meestal zult u na een week weer kunnen autorijden.
Medicijnen
- Gebruik thuis pijnstilling (indien afgesproken door de chirurg of anesthesist) als u pijn heeft tot en met de tweede dag na de operatie. U mag standaard 4x daags 1000 mg paracetamol innemen.
Voeding
- Geen beperkingen
Sporten en andere lichamelijke/ huishoudelijke activiteiten
- Als u gewend was om te sporten, kunt u dat meestal na een week weer langzaam oppakken. Wanneer de dagelijkse dingen en wandelen weer probleemloos gaan kunt u, als u dat gewend was, weer rustig beginnen. Begin met ontspannen bewegen en bouw dit op naar het niveau van voor de operatie.
Werken
- Het ongemak en de eventuele pijn bepalen wanneer u weer kunt werken. Meestal zult u na een week uw werk weer kunnen hervatten. Zware lichamelijke arbeid (tillen) bouwt u langzaam op. Vraagt u zich af of uw aandoening of behandeling consequenties heeft voor het uitoefenen van uw werk? Overleg dan met uw specialist of bedrijfsarts. De bedrijfsarts begeleidt de terugkeer naar uw werk. Afspraken over uw werk zullen vaak soepeler verlopen als u de bedrijfsarts al vóór de ingreep informeert of zo spoedig mogelijk na de ingreep op de hoogte brengt. U kunt een gesprek voeren met uw bedrijfsarts op het arbeidsomstandigheden-spreekuur van de arbodienst van het bedrijf of de organisatie waar u werkt.
Wanneer neemt u direct contact op?
In de volgende situaties moet u tijdens kantooruren onmiddellijk contact opnemen met het Catharina Ziekenhuis (voor telefoonnummers zie verderop in de folder):
- Bij een nabloeding;
- Bij roodheid en/of zwelling van het operatiegebied;
- Bij trekkingen in het gezicht en/of trillingen van de handen;
- Als u koorts krijgt boven de 38.5 graden Celcius.
Neem tijdens kantooruren contact op met de polikliniek Chirurgie. Buiten kantooruren neemt u contact op met de Spoedeisende Hulp (SEH).
Vragen
Hebt u na het lezen van deze folder nog vragen? Stel deze dan gerust aan de behandelend chirurg, verpleegkundige of huisarts. Bij dringende vragen of problemen vóór uw behandeling kunt u zich het beste wenden tot de polikliniek Chirurgie.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Chirurgie
040 – 239 71 50
Spoedeisende Hulp (SEH)
040 – 239 96 00
Routenummer(s) en overige informatie over de polikliniek Chirurgie kunt u vinden op www.catharinaziekenhuis.nl/chirurgie
