Cholecystectomie (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Cholecystectomie (Folder)
In deze folder vindt u informatie over een cholecystectomie (verwijdering van de galblaas). Deze folder is bedoeld voor mensen die onderzocht of behandeld moeten worden voor galstenen en bevat informatie over de gebruikelijke gang van zaken rond een galblaasverwijdering. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan is beschreven.
Ligging en functie van de galblaas
De galblaas is een klein peervormig hol orgaan dat aan de onderzijde van de lever ligt, rechts boven in de buik. De galblaas is door gangetjes verbonden met de lever en met het eerste deel van de dunne darm (de twaalfvingerige darm).
Gal is een vloeistof die belangrijk is voor de vertering van vetten. Gal wordt continu aangemaakt in de lever en afgevoerd naar de galblaas, waar het wordt ingedikt en opgeslagen. Zodra er voedsel in de darm komt – en vooral bij vet voedsel – perst de galblaas de gal via de afvoerbuis naar de dunne darm. Wanneer de galblaas is verwijderd wordt deze functie overgenomen door de lever en de galgangen.
Galstenen
De meest voorkomende aandoening van de galblaas is de vorming van galstenen. Galstenen geven niet altijd aanleiding tot klachten. Alleen bij klachten van de galstenen is een verwijdering van de galblaas (cholecystectomie) aangewezen. Ook kan een operatie nodig zijn wanneer de galblaas ontstoken raakt. Iedereen kan afwijkingen aan de galblaas krijgen, maar mensen die te zwaar zijn en met name vrouwen tussen 35 en 55 jaar lopen meer risico.
Diagnose en onderzoeken
Aan de hand van uw klachten en aanvullend onderzoek kan de behandelend chirurg de diagnose stellen. Aanvullend onderzoek bestaat meestal uit een echografie. Dit is een veilig en pijnloos onderzoek waarbij gebruik gemaakt wordt van hoogfrequente geluidsgolven. Daarmee kunnen de galblaas en de zich daarin bevindende galstenen in beeld gebracht worden.
Behandelingsmogelijkheden
Er zijn twee methoden om de galblaas te verwijderen, conventionele (klassieke) cholecystectomie en de laparoscopische cholecystectomie. Uw behandelend chirurg bespreekt met u wat in uw geval het beste is. Een galblaasoperatie duurt meestal één tot anderhalf uur. De operaties vinden plaats onder algehele narcose.
De conventionele (klassieke) cholecystectomie
Bij deze operatie maakt de behandelend chirurg een snede die tien tot vijftien cm lang kan zijn, meestal aan de rechterkant onder de ribbenboog. Langs deze weg wordt de galblaas verwijderd. Als blijkt dat er nog galstenen in de galwegen zitten worden de galwegen geopend om de stenen te verwijderen. De galwegen worden daarna weer gesloten en er blijft in de galwegen een dunne drain achter. Deze wordt via een aparte steekopening door de buikwand naar buiten geleid. Hierdoor kan de gal naar buiten lopen. Het afvloeien van de gal voorkomt dat er in het begin een te hoge druk in de galwegen ontstaat. Behalve deze galwegdrain wordt er veelal ook een wonddrain in de buik achtergelaten die eveneens via een aparte opening in de buikwand naar buiten wordt geleid.
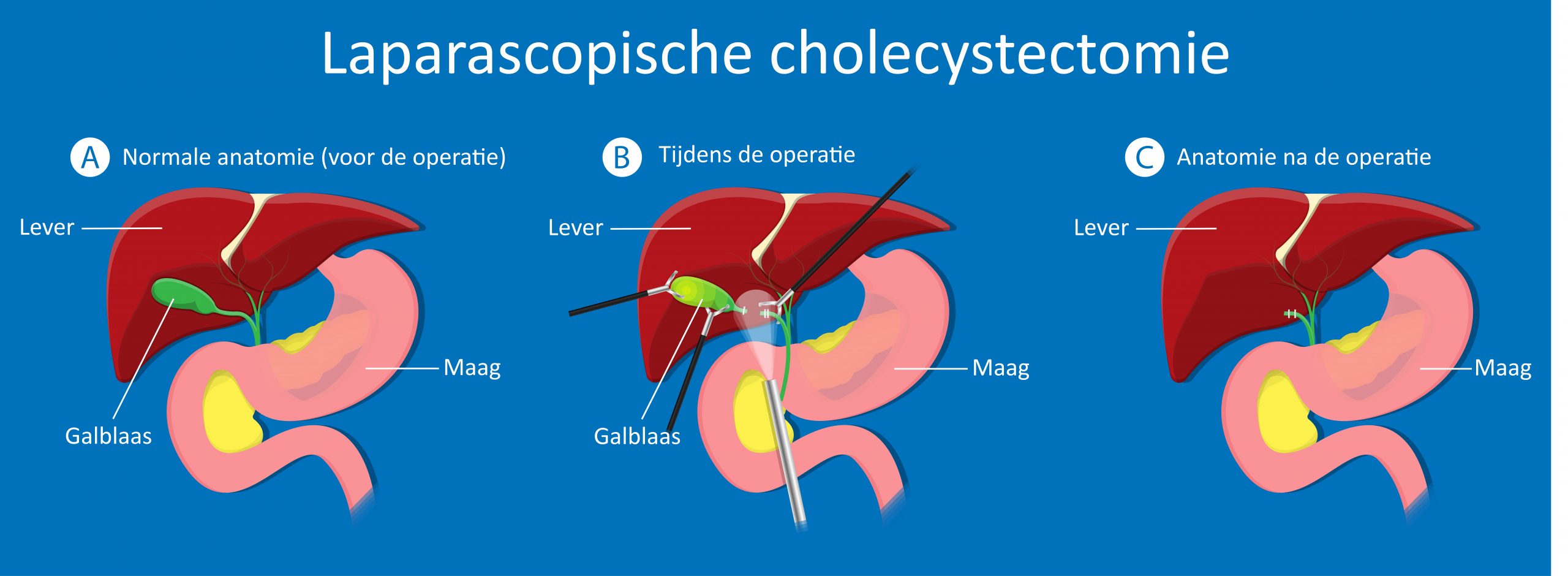
De laparoscopische cholecystectomie
Bij deze operatie maakt de behandelend chirurg gebruik van een videocamera en speciale instrumenten om de galblaas te verwijderen zonder een grote snee in de buik te maken. In plaats daarvan maakt hij enkele kleine sneetjes. Via deze sneetjes worden een laparoscoop en andere benodigde instrumenten in de buikholte gebracht, waarmee de ingreep wordt uitgevoerd.
Een laparoscoop is een lange rechte buis waarop een kleine videocamera is gemonteerd en een lichtbron. Voordat de laparoscoop in de buikholte wordt gebracht wordt de buikholte gevuld met kooldioxyde, een onschuldig gas. Dit is nodig om een werkruimte te verkrijgen in de buikholte. Dit gas kan het middenrif enigszins prikkelen. Via een zenuwbaan die in de richting van de schouder loopt, kan dit ertoe leiden dat u na de operatie gedurende enkele dagen een gevoelige schouder heeft. Dit verdwijnt vanzelf en u hoeft zich daar geen zorgen over te maken.
Via een snede van circa 2 cm bij de navel wordt de laparoscoop in de buikholte gebracht. Met de laparoscoop kan de behandelend chirurg in de buik kijken via een videomonitor. Nu worden de andere sneden in de buikwand gemaakt. Ieder van deze sneden wordt gebruikt om een speciaal instrument in de buikholte te brengen, om de galblaas te pakken, te bewegen en te verwijderen. Na het verwijderen van de galblaas wordt soms een wonddrain achtergelaten.
Het kan voorkomen dat de behandelend chirurg tijdens de operatie vaststelt dat het niet mogelijk is de galblaas (veilig) laparoscopisch te verwijderen. Dat kan omdat bijvoorbeeld de galblaas ernstig ontstoken is of omdat er teveel verklevingen in de omgeving van de galblaas zijn. Dan is het nodig om de galblaas op de klassieke manier te verwijderen, dat wil zeggen via een grotere snede onder de rechter ribbenboog. Omdat de behandelend chirurg de galblaas niet kan zien voordat de laparoscoop is ingebracht, zijn sommige situaties niet te voorspellen en kunnen deze alleen worden ontdekt als de operatie al is begonnen.
Daarom moet u altijd rekening houden met de kans dat er een klassieke cholecystectomie moet worden uitgevoerd, terwijl er een laparoscopische operatie was voorgesteld.
Mogelijke complicaties
Geen enkele operatie is zonder risico’s. Zo is ook bij deze operatie de normale kans op complicaties aanwezig die bij een operatie altijd bestaan, zoals nabloeding, wondinfectie, trombose (het gevolg van een bloedstolsel in een bloedvat) of longontsteking.
Een mogelijke ernstige specifieke complicatie bij deze operatie is een beschadiging van de galwegen. Dit gebeurt gelukkig zeer zelden. De kans hierop is bij de laparoscopische cholecystectomie groter dan bij de klassieke operatie. De gevolgen hiervan zijn afhankelijk van de aard van het letsel en het tijdstip waarop het wordt vastgesteld. Een hersteloperatie kan nodig zijn.
Voorbereidingen
Pre-operatieve screening en anesthesie
U wordt geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek bespreken we de verdoving (anesthesie) en pijnstilling met u. We bespreken waarop u moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast spreken we af hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft als u medicijnen gebruikt. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder Anesthesie.
De opname
Op de dag van de operatie meldt u zich op het afgesproken tijdstip op de afdeling Kortverblijf & dagverpleging. De medicijnen die u thuis gebruikt, dient u mee te brengen bij uw opname.
Een verpleegkundige ontvangt u en geeft u informatie over de dagelijkse gang van zaken op de verpleegafdeling:
- Voor de operatie krijgt u operatiekleding aan.
- Als u sieraden draagt of een (gebits)prothese heeft, moet u deze verwijderen.
- Wanneer u aan de beurt bent wordt u door de verpleegkundige in bed naar de operatieafdeling gebracht. Daar wordt u gevraagd om op de operatietafel te gaan liggen. Via een infuus in de arm krijgt u de narcosemiddelen toegediend, waarna de ingreep kan plaatsvinden.
Na de operatie
Na de operatie wordt u naar de uitslaapkamer gebracht. Als u pijn heeft of misselijk bent, kunt u de verpleegkundige vragen u hier medicijnen tegen te geven. Wanneer uw bloeddruk en ademhaling goed zijn en u bent goed wakker gaat u terug naar de verpleegafdeling. Afhankelijk van de operatie heeft u:
- een infuus in de arm voor vochttoediening. Zodra u weer voldoende kunt drinken kan het infuus verwijderd worden.
Weer naar huis
Na een laparoscopische cholecystectomie gaat u meestal na de operatie naar huis. Bij een klassieke cholecystectomie kan de opnameduur wat langer zijn.
Van belang is dat u koortsvrij bent, de wond rustig is en dat u weer goed kunt lopen.
Afhankelijk van uw situatie kan het zijn dat u nog een keer op controle moet komen, of een telefonische controle afspraak krijgt. Deze afspraak wordt thuisgestuurd of verschijnt in MijnCatharina.
Leefregels
- Douchen/baden: u mag (kortdurend) douchen vanaf de eerste dag na de operatie. U mag met steristrips (hechtpleisters) douchen. In bad gaan mag wanneer de operatiewondjes zijn genezen.
- Fietsen/autorijden: hiervoor zijn geen beperkingen
- Medicijnen: U mag thuis maximaal 4x per dag 1000 mg paracetamol gebruiken (om de 6 uur). Zo nodig kunt u daarbij nog 3x daags 400 mg Ibuprofen (om de 8 uur) gebruiken als u geen andere aandoeningen heeft waar u deze niet bij mag gebruiken.
- Sporten/lichamelijke activiteit: hiervoor zijn geen beperkingen
- Voeding: na de operatie kunt u normale voeding gebruiken. Een vetbeperkt dieet is niet nodig.
- Werken: ongemak en eventueel pijn, bepalen het tijdsstip van uw werkhervatting.
- Wondverzorging: de pleisters mogen de dag na de operatie thuis verwijderd worden. Een nieuwe pleister is alleen nodig als de wond nog doorlekt. De steristrips (dunne langwerpige hechtpleisters) die onder de pleister zitten mag u na 5 dagen zelf verwijderen.
De wondjes zijn meestal onderhuids gehecht en lossen vanzelf op.
Wanneer neemt u direct contact op?
Neem onmiddellijk contact op:
- bij een nabloeding;
- bij roodheid en/of zwelling van het operatiegebied;
- als u koorts krijgt, boven 38.5 graden.
Neem tijdens kantoortijden contact op met de polikliniek Chirurgie. Buiten kantoortijden neemt u contact op met de Spoedeisende Hulp.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij bieden tal van opleidingsmogelijkheden voor artsen, verpleegkundigen en paramedische beroepen en werken daarin nauw samen met opleidingscentra en –ziekenhuizen in de regio. Dit kan betekenen dat uw behandeling, onderzoek of operatie (mede) uitgevoerd wordt door een zorgverlener in opleiding. Denk hierbij aan een arts in opleiding tot specialist, een co-assistent of een verpleegkundige in opleiding. Veiligheid is het allerbelangrijkste, daarom staat de zorgverlener in opleiding altijd onder supervisie van een gekwalificeerde zorgverlener. Indien u niet wenst geholpen te worden door een zorgverlener in opleiding, kunt u dit aangeven bij uw behandelend arts.
Vragen
Hebt u na het lezen van deze folder nog vragen? Stel deze dan gerust aan uw behandelend chirurg, verpleegkundige of huisarts.
Bij dringende vragen of problemen vóór uw behandeling kunt u zich het beste wenden tot de polikliniek Chirurgie.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Chirurgie
040 – 239 71 50
Spoedeisende Hulp (SEH)
040 – 239 96 00
