Een vaginale kunstverlossing (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Een vaginale kunstverlossing (Folder)
Deze folder geeft informatie over de gebruikelijke gang van zaken bij een vaginale kunstverlossing. Dit is een bevalling via de vagina (schede), waarbij de gynaecoloog met een verlostang of een vacuümcup helpt bij de geboorte van uw kind. Bij een eerste bevalling is deze hulp vaker nodig dan bij een volgende. Naar schatting krijgt ongeveer één op de vijf vrouwen die voor het eerst bevalt, te maken met een vaginale kunstverlossing.
U bent tijdens uw bevalling al bij ons, of u bevalt onder leiding van de eerste lijns verloskundige. Indien u een kunstverlossing nodig heeft, wordt de zorg overgedragen aan de gynaecoloog. Afhankelijk van de omstandigheden blijft de verloskundige bij de bevalling aanwezig om u te ondersteunen. Ook is het mogelijk dat u al in het ziekenhuis bevalt omdat de gynaecoloog om een andere reden uw bevalling begeleidt.
Een tangverlossing wordt ook wel forcipale extractie genoemd. De medische term voor een vacuümverlossing is vacuümextractie. Wij beschrijven hieronder de instrumenten en de gang van zaken bij deze bevallingen.
Hoe ziet een verlostang eruit?
Een verlostang bestaat uit twee metalen ‘lepels’. Elke lepel bevat een gebogen blad dat precies om de zijkant van het kinderhoofd past. Op de overgang van de bladen met de steel zit een verbindingsstuk met een handvat. Als de beide bladen om het hoofd van het kind zijn geplaatst, houdt het verbindingsstuk de lepels op hun plaats. Inclusief de steel zijn de lepels 35 tot 40 cm lang.
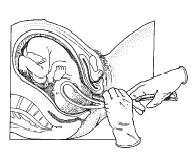
Tijdens een aantal weeën (terwijl u zelf mee blijft persen) trekt de gynaecoloog aan het handvat van de verlostang om te helpen bij de uitdrijving. Bij de geboorte van het hoofd worden de lepels verwijderd. Daarna volgt snel de geboorte van het lichaam.
Hoe ziet een vacuümcup/kiwi eruit?
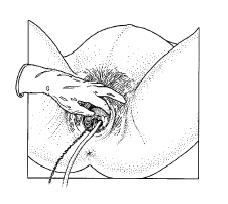
Een vacuümcup is een ronde zuignap met een doorsnede van ongeveer 5 cm. Aan de buitenkant van de cup is een rubber of plastic slang aangesloten. Nadat de cup tegen de schedel van de baby is geplaatst, wordt via deze slang lucht uit de cup gezogen. Zo ontstaat een vacuüm (luchtledigheid) in de cup; de binnenkant van de cup wordt hierdoor tegen de schedel aan gezogen. Nadat de cup is vastgezogen trekt de gynaecoloog tijdens een aantal weeën (terwijl u zelf blijft meepersen) aan een slangetje om de uitdrijving te bespoedigen. Zodra het hoofd geboren is, stopt men met het vacuümzuigen: de cup laat dan los van het hoofd. Daarna volgt snel de geboorte van het lichaam.
In welk stadium van de bevalling wordt een tang- of vacuümverlossing toegepast?
Een bevalling kent drie verschillende stadia (perioden): de ontsluiting, de uitdrijving, en de periode na de geboorte. Tijdens de ontsluitingsfase gaat de baarmoedermond open als gevolg van steeds krachtiger wordende weeën. De verloskundige of arts bepaalt de mate van ontsluiting door middel van inwendig onderzoek. Bij volkomen ontsluiting is de baarmoedermond helemaal open. Het hoofd daalt dan verder in; tijdens de weeën krijgt u meestal in toenemende mate het gevoel mee te moeten persen. Zo begint de uitdrijvingsfase, die eindigt met de geboorte van uw kind. Een tang of vacuümverlossing vindt plaats tijdens deze tweede fase, de uitdrijvingsfase. Het is daarbij noodzakelijk dat het hoofd diep genoeg in het bekken is ingedaald.
Redenen om een tang- of vacuümverlossing te verrichten
De belangrijkste redenen voor een kunstverlossing zijn het niet vorderen van de uitdrijving en/of dreigend zuurstoftekort bij het kind. Een enkele keer mag een zwangere niet of slechts kort persen, bijvoorbeeld wegens gezondheidsproblemen van hart of longen.
Het niet vorderen van de uitdrijving
Zeker bij een eerste bevalling komt het regelmatig voor dat een baby ondanks krachtig persen niet spontaan geboren wordt. Soms is het kind aan de forse kant of is de stand van het hoofd zodanig dat het bekken niet gemakkelijk gepasseerd kan worden. In andere gevallen zijn de weeën niet sterk genoeg of zwakken ze tijdens de bevalling af. Moeheid en gebrek aan kracht kunnen ook een rol spelen. Vaak is er een combinatie van factoren. Bovendien neemt naarmate het persen langer duurt de kans toe dat de conditie van het kind achteruitgaat. Degene die uw bevalling begeleidt, kan besluiten hulp in te schakelen. De ervaring leert dat de meeste vrouwen tegen die tijd hulp als een opluchting ervaren.
Mogelijk zuurstoftekort bij het kind
Tijdens het persen worden de harttonen van de baby gecontroleerd. Bij een poliklinische bevalling luistert men met de doptone. Indien u in het ziekenhuis bevalt onder leiding van de gynaecoloog of verloskundige wordt u aangesloten op het CTG. Dat is een doorlopende harttonenregistratie via de buikwand of de schede. De harttonen geven aan hoe de conditie van het kind is. Langdurig of ernstig afwijkende harttonen kunnen een teken zijn van dreigend zuurstoftekort. Soms wordt een beetje bloed van de hoofdhuid van het kind afgenomen (microbloedonderzoek) om te bepalen of het kind voldoende zuurstof krijgt.
Na een ongestoorde zwangerschap is de kans op mogelijk zuurstoftekort heel klein. Als er bijzonderheden zijn tijdens de zwangerschap, zoals groeiachterstand van het kind, hoge bloeddruk of ruim over tijd zijn, neemt de kans op afwijkende harttonen toe, en daarmee de kans dat een vacuüm of tangverlossing noodzakelijk is.
Hoe verloopt een tang- of vacuümverlossing?
Bijna altijd maakt men een dwarsbed: het onderste gedeelte van het verlosbed wordt weggehaald en u plaatst uw benen in beensteunen (net als bij inwendig onderzoek op een gynaecologische stoel). De gynaecoloog kan zo tussen uw benen in staan om te helpen de baby geboren te laten worden. Voor de ingreep wordt de blaas soms met een dunne slang (katheter) geleegd.
De gynaecoloog doet een inwendig onderzoek om de stand van het hoofd van het kind en de mate van indaling te bepalen. Dit is nodig om de verlostang of de vacuümcup goed op het hoofd te kunnen plaatsen.
Bij een tangverlossing worden de lepels één voor één om het hoofd gelegd. Bij een vacuümextractie plaatst de gynaecoloog de cup op de bovenkant van het hoofd.
Of een tangverlossing of een vacuümverlossing de voorkeur heeft hangt onder andere af van de ligging van het kind en de indaling van het hoofd. De ervaring en de voorkeur van de gynaecoloog bepalen meestal de keuze. In de meeste gevallen wordt er voor een vacuümcup gekozen.
Moet er worden ingeknipt bij een tang- of vacuümbevalling?
Nogal eens –maar zeker niet altijd– wordt bij een tang- of vacuümbevalling ingeknipt. Dit hangt onder andere af van de harttonen (en daarmee van de snelheid waarmee de baby geboren moet worden), de stevigheid van de bekkenbodemspieren, de dikte van het weefsel tussen de schede en de anus, en de ingeschatte kans op ernstig inscheuren. Bij inknippen geeft de arts vaak van te voren plaatselijke verdoving. Daardoor merkt u van het inknippen zelf niet veel.
Het kind na de geboorte
Als uw kind rond de uitgerekende datum in goede conditie wordt geboren, is couveuse-opname vaak niet noodzakelijk.
Als extra zorg of observatie nodig is, is zo’n opname wel gewenst. Na een vacuümverlossing ziet en voelt u nog enkele dagen de afdruk van de vacuümcup op het hoofd van uw kind als een blauwrode verdikking. Dit komt omdat zich vocht onder de huid heeft opgehoopt. De zwelling is binnen een dag bijna helemaal weg, de verkleuring verdwijnt na enkele dagen. Ook na een tangverlossing kan er enkele dagen een afdruk op de zijkant van het hoofd van uw kind zichtbaar zijn.
Het kind kan na een tang- of een vacuümverlossing hoofdpijn hebben en soms wat misselijk zijn. Soms adviseert men dan 24 uur wiegenrust: u mag het kind dan alleen oppakken voor noodzakelijke handelingen als verschonen en het geven van voeding. Kinderen die geboren worden door middel van een vacuüm of tangverlossing krijgen standaard 3 x per dag een paracetamol zetpil.
Complicaties
De kans op complicaties van een tang- of vacuümverlossing is klein.
Afschieten van de vacuümcup
Een enkele keer schiet de vacuümcup van het hoofd terwijl de gynaecoloog trekt. Dit is niet altijd te voorkomen. Soms is het hoofd al zo diep gekomen dat verdere hulp niet nodig is. Maar ook kan de gynaecoloog de cup opnieuw aanbrengen, alsnog besluiten een verlostang te gebruiken, of beslissen om een keizersnede te doen.
Bloeduitstorting op het hoofd van het kind
Een bloeduitstorting op het hoofd van het kind wordt een enkele keer na een vaginale kunstverlossing gezien, maar komt ook wel voor na een spontane (vaak langdurige) bevalling. Zo’n bloeduitstorting is meestal dan ook meer het gevolg van een langdurige bevalling dan van de kunstverlossing.
Deze complicatie wordt wat vaker gezien bij een vacuüm- dan bij een tangbevalling. De bloeduitstorting verdwijnt vanzelf.
Totaalruptuur bij de vrouw
Een totaalruptuur is het doorscheuren van de huid en het weefsel tussen de vagina en de anus. Ook de kringspier rond de anus scheurt dan geheel of gedeeltelijk in. Evenals bij een gewone bevalling kan ook bij een kunstverlossing een totaalruptuur ontstaan, maar deze complicatie komt wat vaker voor bij een tang- of vacuümbevalling. Een knip kan een totaalruptuur niet altijd voorkomen. Zorgvuldig hechten van een totaalruptuur is noodzakelijk om latere problemen met het ophouden van ontlasting te voorkomen. Vaak – maar niet altijd – gebeurt het hechten op de operatiekamer.
Emoties rond een tang- of vacuümverlossing
De beleving van een kunstverlossing wisselt sterk. Niet zelden betekent deze hulp een grote opluchting, zeker als vrouwen het gevoel hebben ondanks alle inspanningen niet verder te komen. Andere vrouwen vinden het moeilijk te verwerken dat de bevalling niet spontaan is verlopen. Zij hebben soms het gevoel te hebben gefaald, omdat zij niet in staat waren hun kind op de ‘normale’ manier ter wereld te brengen, en soms hebben zij het idee dat een normale bevalling van hen is afgenomen. Spelen dergelijke gevoelens bij u, praat erover met uw partner, vrienden en familieleden. Bespreek tijdens de nacontrole uw emoties en vragen, zoals waarom de kunstverlossing nodig was. Dit kan u ook helpen bij het verwerken van emoties. Schrijf uw vragen van te voren op zodat u niets vergeet. Ook na langere tijd of voorafgaand aan een volgende zwangerschap kunt u met de gynaecoloog, de verloskundige of de huisarts nog eens de hele gang van zaken bespreken als u daar behoefte aan hebt.
De vader
Voor de vader is de tang- of vacuümverlossing soms ook moeilijk te verwerken. Meer nog dan bij een spontane bevalling kan hij zich machteloos voelen. Sommige mannen voelen zich nutteloos omdat zij het gevoel hebben nauwelijks iets te kunnen doen. Ook zijn zij vaak bang dat er iets misgaat. De handelingen bij een tang- of vacuümverlossing ervaren zij nogal eens als bedreigend voor moeder en kind. Belangrijk is dat u probeert alle gevoelens en teleurstellingen met elkaar te bespreken. Ook voor uw partner is het goed om vaak over deze ervaring na te praten.
Een volgende bevalling
Bij het allergrootste deel (meer dan 90%) van de vrouwen die tijdens een eerste bevalling een vacuüm- of een tangverlossing heeft ondergaan, verloopt een volgende bevalling zonder problemen. Over het algemeen is een vaginale kunstverlossing dan ook geen reden voor een medische indicatie (bevalling onder leiding van de gynaecoloog) bij een volgende zwangerschap. Controle van de zwangerschap kan dan ook gewoon door de verloskundige plaatsvinden. In uitzonderingsgevallen, bijvoorbeeld als de kunstverlossing erg moeilijk was, of bij andere complicaties, kan de gynaecoloog een medische indicatie adviseren.
Borstvoeding
Na een tang- of vacuümverlossing kunt u over het algemeen zonder problemen borstvoeding geven. De eerste uren na de bevalling is het kind soms misselijk waardoor het minder zin in drinken heeft. De verpleegkundige en eventueel de kinderarts adviseren u wanneer en hoe u het beste met de voeding kunt beginnen.
Ontslag uit het ziekenhuis
Hoe lang u in het ziekenhuis blijft na een vaginale kunstverlossing, hangt af van de reden van de kunstverlossing, hoe gemakkelijk of moeilijk deze verliep, de conditie van uw kind bij de geboorte, en de gebruikelijke gang van zaken in het ziekenhuis.
Vragen
Als u na het lezen van deze brochure nog vragen heeft, aarzel dan niet deze met de gynaecoloog of huisarts te bespreken.
Contactgegevens Catharina Ziekenhuis
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Gynaecologie
040 – 239 93 00
Routenummer(s) en overige informatie over de polikliniek Gynaecologie vindt u op www.catharinaziekenhuis.nl/gynaecologie
© 2000 NVOG
Het copyright en de verantwoordelijkheid voor deze brochure berusten bij de Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG) in Utrecht. Leden van de NVOG mogen deze brochure, mits integraal, onverkort en met bronvermelding, zonder toestemming vermenigvuldigen. Folders en brochures van de NVOG behandelen verschillende verloskundige en gynaecologische klachten, aandoeningen, onderzoeken en behandelingen. Zo krijgt u een beeld van wat u normaliter aan zorg en voorlichting kunt verwachten. Wij hopen dat u met deze informatie weloverwogen beslissingen kunt nemen. Soms geeft de gynaecoloog u andere informatie of adviezen, bijvoorbeeld omdat uw situatie anders is of omdat men in het ziekenhuis andere procedures volgt. Schriftelijke voorlichting is altijd een aanvulling op het gesprek met de gynaecoloog. Daarom is de NVOG niet juridisch aansprakelijk voor eventuele tekortkomingen van deze brochure. Wel heeft de Commissie Patiëntenvoorlichting van de NVOG zeer veel aandacht besteed aan de inhoud. Dit betekent dat er geen belangrijke fouten in deze brochure staan, en dat de meerderheid van de Nederlandse gynaecologen het eens is met de inhoud. Andere folders en brochures op het gebied van de verloskunde, gynaecologie en voortplantingsgeneeskunde kunt u vinden op de website van de NVOG: https://www.nvog.nl, rubriek voorlichting.
Auteur: dr. H.A.M. Vervest
Redacteur: dr. G. Kleiverda
Bureauredacteur: Jet Quadekker
De tekst in deze brochure is (na toestemming) overgenomen van de website van de NVOG. De inhoud is aangepast aan de situatie zoals deze zich voordoet in het Catharina Ziekenhuis.
