ENDOCAB operatie
5623 EJ Eindhoven
040 - 239 91 11

ENDOCAB operatie
U krijgt binnenkort een ENDOCAB operatie omdat u één of meerdere vernauwingen heeft van de kransslagaders van het hart. In deze folder vindt u meer informatie rondom deze operatie.
Algemene informatie over de opname in het Catharina Ziekenhuis vindt u in de folder ‘Informatie over uw opname’.
Wat zijn kransslagadervernauwingen?
Het hart is de belangrijkste spier van het lichaam. Het pompt bloed door de grote lichaamsslagader naar de rest van het lichaam. Zo zorgt het hart voor aanvoer van zuurstof en afvoer van afvalstoffen, waardoor het lichaam goed kan functioneren. Het hart zelf krijgt bloed en zuurstof via de kransslagaders. Deze slagaders liggen als een krans om het hart heen en zijn maar een paar millimeter dik. Zolang de slagaders van binnen een mooie gladde vaatwand hebben, is er meestal niets aan de hand en kan de hartspier van voldoende bloed en zuurstof worden voorzien. Dus ook wanneer je je extra inspant, bijvoorbeeld tijdens het sporten.
Bij een vernauwing of verstopping van de kransslagaders kan er een zuurstoftekort ontstaan bij de hartspier. Dit kan leiden tot klachten zoals vermoeidheid of pijn op de borst (angina pectoris).
Na alle onderzoeken beoordeelt de hartchirurg samen met uw (interventie)cardioloog in het ‘Hartteam’ met welke behandeling u het beste geholpen bent. Dit is van verschillende factoren afhankelijk.
Oorzaken van kransslagadervernauwingen
Er zijn verschillende risicofactoren voor het krijgen van kransslagadervernauwingen:
- Roken (ook meeroken)
- Verhoogd cholesterol
- Hoge bloeddruk
- Overgewicht
- Diabetes mellitus (suikerziekte)
- Te weinig lichaamsbeweging
- Stress
- Erfelijke aanleg (hart- en vaatziekten bij vader, moeder, broer of zus voor het 65e levensjaar).
Wat is een ENDOCAB operatie?
Voor de omleidingen bij een bypassoperatie worden bloedvaten uit uw eigen lichaam gebruikt. Dit zijn bloedvaten die het lichaam kan missen, omdat andere bloedvaten de functie kunnen overnemen. Slagaders in de borstwand zijn heel geschikt om een omleiding van te maken. Maar ook armslagaders of aders uit de benen kunnen we eventueel gebruiken, afhankelijk van het aantal vernauwingen dat verholpen moet worden.
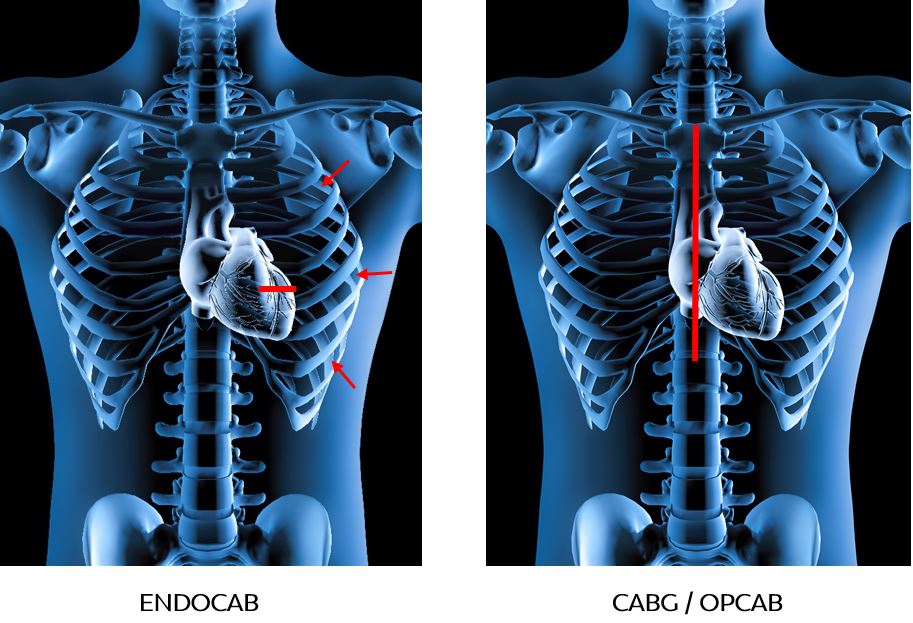
Tijdens de ENDOCAB operatie wordt via een kijkoperatie de borstslagader achter het borstbeen losgemaakt. Dit gebeurt via 3 kleine incisies van enkele millimeters aan de linker kant van de borstkast. Als de borstslagader is vrij gemaakt wordt er tussen de ribben een kleine incisie gemaakt van ongeveer 6 centimeter recht boven de kransslagader. Het borstbeen hoeft bij een ENDOCAB operatie niet te worden open gemaakt. Er wordt hierna een verbinding (omleiding) gemaakt waarbij de borstslagader op de kransslagader wordt gehecht. Dit bloed zal dus extra naar het hart stromen en het hart van zuurstof voorzien. Tijdens de operatie zal het hart blijven kloppen. Als de omleiding is gemaakt wordt er een drain achter gelaten in de linker borstholte, die meestal op de dag van of de dag na de operatie kan worden verwijderd.
Tijdens het Hartteam wordt besloten of u in aanmerking komt voor een ENDOCAB operatie. Dit is onder andere afhankelijk van de plek van de vernauwingen en het aantal omleidingen dat u nodig heeft. Voor sommige patiënten is een klassieke bypass operatie (CABG of OPCAB) noodzakelijk waarbij het borstbeen wordt geopend. Dit kan anders zijn voor iedere patiënt.
Hybride behandeling
Bij sommige patiënten wordt de ENDOCAB operatie gecombineerd met een dotterbehandeling waarbij er ook een stent wordt geplaatst in een kransslagader. Dit wordt voor de operatie besproken in het Hartteam. Deze dotterbehandeling kan zowel vóór als na de ENDOCAB operatie zijn en is persoonsafhankelijk. Dit zal op de polikliniek door uw hartchirurg of cardioloog met u besproken worden.
Voorbereiding op de operatie
Pre-operatieve screening cardiothoracale chirurgie
Vóór de opname krijgt u een oproep voor een bezoek aan de polikliniek pre-operatieve screening, ofwel de PPOS genoemd. U krijgt ook een aantal vragenlijsten via MijnCatharina. Wij verzoeken u deze tijdig in te vullen. Neem ook een actueel medicijnoverzicht mee met daarop de medicijnen die u gebruikt. U kunt deze eventueel opvragen bij uw apotheek. Ook verzoeken wij u het telefoonnummer van uw contactpersoon/personen mee te nemen.
Tijdens dit bezoek vinden onderzoeken plaats en krijgt u voorlichting van de diverse disciplines over de komende operatie. Het doel van dit bezoek is om alle medische- en verpleegkundige gegevens die nodig zijn voor de operatie te verzamelen en u te informeren, zodat u klaar bent om opgeroepen te worden voor de operatie.
U heeft een gesprek met de verpleegkundig specialist. Hij/zij bespreekt uw ziektegeschiedenis met u en zal lichamelijk onderzoek verrichten. Ook wordt er een hartfilmpje (ECG) gemakt, bloed bij u afgenomen en wordt er een röntgenfoto van uw borstkast gemaakt.
Tijdens het gesprek met de hartchirurg zal het operatieplan met u besproken worden. Ook het te verwachten beloop na de operatie en de risico’s worden met u besproken.
Na deze gesprekken en onderzoeken bezoekt u de anesthesioloog op de (algemene) polikliniek pre-operatieve screening van het ziekenhuis.
Pre-operatieve screening anesthesie
Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek komen een aantal onderwerpen aan bod. Dit zijn onder andere de soort verdoving (anesthesie) en pijnstilling. Ook worden er zaken besproken waar u op moet letten, zoals eten, drinken en roken rondom de operatie. Daarnaast maakt u afspraken over hoe u op die dagen uw medicijnen gebruikt. Meer informatie over de pre-operatieve screening vindt u in de folder ‘Anesthesie’.
Medicijnen
De medicijnen die u thuis gebruikt moet u bij uw opname meenemen in de originele doosjes. Ook als u insuline of puffers gebruikt. De arts/verpleegkundig specialist zal in overleg met u afspreken welke medicijnen u in het ziekenhuis moet blijven innemen. Het gebruik van bloedverdunners zal tijdens het gesprek met de hartchirurg met u besproken worden. Het kan zijn dat u daar enkele dagen voor de operatie mee moet stoppen. De hartchirurg bespreekt dit met u en het secretariaat cardiothoracale chirurgie zal u hierover berichten in de oproep voor de operatie.
De opname
U wordt één dag voor de operatie opgenomen in het ziekenhuis. Op de dag van de opname meldt u zich op het afgesproken tijdstip op de verpleegafdeling. U krijgt deze gegevens door via het secretariaat cardiothoracale chirurgie.
Op de opnamedag heeft u een opnamegesprek met de verpleegkundigen. Op de opnamedag vinden er nog een aantal onderzoeken plaats:
- Er wordt bloed bij u afgenomen.
- Er wordt een hartfilmpje (ECG) gemaakt.
- Uw bloeddruk, pols en temperatuur worden opgemeten.
Uitstel operatie
Een enkele keer wordt de operatie op het laatste moment uitgesteld vanwege een spoedgeval. Wij realiseren dat dit heel erg vervelend is voor u en we proberen dan zo spoedig mogelijk een nieuwe operatiedatum aan u door te geven.
Na de operatie
Na de operatie gaat u naar de PACU of de Intensive Care. Wanneer de waarden stabiel zijn en er weinig bloedverlies is via de drain wordt de narcose gestopt en hierna het beademingsbuisje verwijderd. Afhankelijk van het tijdstip van de operatie wordt u in de middag/avond overgeplaatst naar de PACU op de 8ste etage of blijft u een nacht op de Intensive Care.
Pijn
Het is belangrijk dat na de operatie de pijn goed onder controle is. U moet goed en diep kunnen doorademen. U kunt na de operatie een kussentje krijgen die u tegen de borstkast kunt houden. De hartchirurg heeft tijdens de operatie ook pijnstilling achter gelaten in de wond. Na de operatie krijgt u standaard paracetamol en zo nodig kan de arts daarnaast nog andere pijnstillers voorschrijven. Bij het aangeven van de hoeveelheid pijn die u ervaart, kunt u gebruik maken van de folder ‘Hoe geeft u een pijnscore’.
Beweging
De dag na de operatie wordt de drain (meestal) verwijderd. Het is belangrijk om na de operatie zo veel mogelijk uit bed te komen en in de stoel te zitten/rond te lopen. Dit is belangrijk voor de longen en voorkomt veel complicaties. De verpleegkundige en/of fysiotherapeut kan u hierbij helpen.
Naar huis
Op de derde dag na de operatie vinden er nog onderzoeken plaatst. Zo wordt er bloed geprikt en een röntgenfoto gemaakt van de borstkast. Als het hartritme en de uitslagen van deze onderzoeken goed zijn kunt u eventueel op de derde dag (of vierde dag) na de operatie naar huis. Belangrijk is wel dat u goed mobiel bent en de pijn onder controle is. Mocht er na de operatie een complicatie optreden (zoals bijvoorbeeld een longontsteking of een onregelmatig hartritme) kan het zijn dat u langer in het ziekenhuis moet blijven. Er wordt dan dagelijks gekeken wanneer u veilig naar huis zou kunnen.
Leefregels
U heeft een ENDOCAB ondergaan en gaat binnenkort met ontslag. U gaat pas naar huis als het medisch gezien verantwoord is en u zichzelf weer kunt redden in de thuissituatie. Het kan voorkomen dat er bij u of uw naasten vragen opkomen over uw herstel. Bijvoorbeeld over wanneer u mag fietsen, wat u wel of niet mag eten en welke medicijnen u moet gebruiken. In deze folder geven we antwoord op de meest gestelde vragen na het ontslag uit het ziekenhuis. Ook vindt u adviezen die u kunnen helpen om na de operatie thuis de draad weer op te pakken. De verpleegkundige van de afdeling neemt deze folder een dag voor ontslag met u door.
Medicijngebruik
Als u weer thuis bent, kan het zijn dat u andere medicijnen moet gebruiken. Om de pijnklachten onder controle te houden, blijft u in ieder geval (tot een aantal weken) paracetamol gebruiken. De medicijnen die u moet blijven gebruiken (inclusief de medicijnen die u gebruikte voor de operatie) staan op een overzicht. U krijgt dit overzicht van de zaalarts voor u naar huis gaat. Als u antistollingsmedicijnen gebruikt, zult u merken dat u eerder bloedt dan normaal. Dit kunt u merken aan blauwe plekken na stoten of lang nabloeden van wondjes. De medicijnlijst wordt digitaal doorgestuurd naar de ziekenhuisapotheek. De apothekersassistente komt uw medicatie dan afgeven op de afdeling, voordat u naar huis gaat. De apothekersassistente zal hierbij dan uitleg geven.
Als u in het weekend met ontslag gaat, krijgt u te maken met een weekendapotheek en dient u zelf de medicatie op te halen. U moet er dan rekening mee houden dat het drukker kan zijn. We adviseren u om indien mogelijk uw naasten de medicatie voor u af te laten halen bij de apotheek.
Wondbehandeling
Als de wondjes droog zijn, hoeft u er niets op te doen. Als het nog wel lekt, dan verbindt u de wond met een droog gaasje of een pleister. De (groene) hechtingen van de drain moeten na vijf dagen worden verwijderd. Wanneer u thuis bent, kunt u dit laten doen door de huisarts. De doorzichtige (oplosbare) hechtingen verdwijnen vanzelf of worden tijdens het volgende polikliniek bezoek verwijderd. Door wondvocht kan het gebied rond de wond 4 tot 8 weken opgezet blijven. Uiteindelijk verdwijnt de zwelling vanzelf.
Pijn
Na de operatie kunt u last hebben van een pijnlijke flank aan de kant van de operatie. Dat kan komen doordat:
- U een gekneusd en pijnlijk gevoel heeft rondom de plaats waar de operatie heeft plaatsgevonden.
- Er gevoelloosheid van de huid rond de wond kan optreden. Uw huid kan dan enige tijd gevoelloos blijven. Dit kan tot een aantal maanden na de operatie aanhouden.
- Het kan een schietende pijn zijn. Dit kan komen door herstel van weefsel (zenuwweefsel). Hoesten, niezen en persen blijft de eerste weken soms gevoelig.
Zolang u pijn heeft, moet u de voorgeschreven pijnstillers blijven innemen. Belangrijk is dat de pijnstillers op vaste tijden worden ingenomen. U hoeft niet te wachten tot de pijnklachten doorbreken.
Emoties
Na een operatie zijn gevoelens van angst, onzekerheid en verdriet veel voorkomende emoties. Het is niet altijd gemakkelijk om te accepteren dat u een hartaandoening heeft. Soms helpt het erover te praten met anderen die hetzelfde hebben meegemaakt. Het kan prettig zijn om meer te weten over de ziekte en de eventuele behandelingsmogelijkheden. U kunt ook contact opnemen met uw behandelend cardioloog of uw huisarts.
Ook uw naasten of anderen in uw omgeving kunnen door de operatie aangedaan zijn. Het is belangrijk om met elkaar over deze gevoelens te praten. In het ziekenhuis kunt u hier ook over praten met de verpleegkundige.
Ophoesten van slijm
Het diep in- en uitademen gaat soms samen met hoestprikkels en het ophoesten van slijm. Omdat slijm een goede werking van uw longen tegengaat, is het goed ophoesten belangrijk. Door uw borstkas te ondersteunen tijdens het ophoesten, vermindert u de spanning op de wond en heeft u minder pijn. Geef bijvoorbeeld met een handdoek of een klein kussentje tegendruk op de wond als u hoest. U hoeft niet bang te zijn dat de wond openspringt bij het hoesten, niezen of bij een diepe in- en uitademing.
Ademhaling
Als u problemen ervaart met ademhalen of wat kortademig bent, probeer dan eerst de oefeningen te doen die u tijdens de opname in het ziekenhuis heeft gekregen. Een goede houding, rechtop zitten of staan kan ook helpen. Wanneer u pijnklachten heeft, kunt u minder goed doorademen. U kunt zich daardoor benauwd voelen. Het onder controle hebben van de pijnklachten is dan ook belangrijk. De controle behoudt u door het juist innemen van de pijnmedicatie.
Conditie
Hoe uw lichamelijke conditie is na de operatie, hangt gedeeltelijk af van de kwaliteit van uw longen/hart en uw conditie vóór de operatie. Na een operatie is vermoeidheid normaal. U bent een deel van uw lichamelijke en geestelijke conditie kwijt. En het lichaam werkt hard om weer op te knappen en gebruikt daar extra energie voor. Om deze conditie weer op te bouwen, is het belangrijk dat u uw dagelijkse bezigheden weer rustig oppakt. Het is normaal dat u bij inspanning in het begin last heeft van kortademigheid. Dit neemt meestal snel weer af als u rust. Uw uithoudingsvermogen zal in eerste instantie minder zijn dan voor de operatie. Aan een goede lichamelijke en geestelijke conditie moet worden gewerkt en dat kost tijd en inspanning. Het doel is om na de operatie zo snel mogelijk weer een normaal leven te gaan leiden.
Dagelijkse activiteiten
Bij het ontslag kunt u alweer heel wat dingen zelf doen. U kunt uzelf verzorgen en aankleden. U heeft over de gangen gewandeld en eventueel trapgelopen, zelfstandig of met de fysiotherapeut. Als u thuis bent, is het de bedoeling dat u weer in het oude ritme komt. Probeer uw activiteiten rustig uit te breiden. Begin met de activiteiten die u gemakkelijk aankunt en doe dat zolang u deze vol kunt houden. Maar stop met iets als u erg kortademig wordt. Het beste is om iedere dag iets meer te ondernemen, maar gun uw lichaam ook rust. Het is belangrijk om naar buiten te gaan. Bouw ook mentale inspanning en sociale activiteiten langzaam weer op. Plan bijvoorbeeld het ontvangen van bezoek, zodat het in balans is met wat u aankunt.
Eten en drinken
U mag alles eten en drinken wat u voor de operatie ook deed. Heeft u een dieet waar u zich aan moet houden na de operatie? Dan wordt dat door de zaalarts met u besproken. Een glas alcoholhoudende drank is toegestaan. Houd er wel rekening mee dat het gebruik van alcohol invloed kan hebben op de medicijnen die u gebruikt.
Autorijden en fietsen
Voor veel mensen is autorijden erg belangrijk. We raden u echter af om na uw ontslag direct weer achter het stuur plaats te nemen. In de auto moet u alert kunnen reageren en vrij kunnen bewegen. Door nawerking van de narcose kan het zijn dat u trager reageert dan normaal en wondpijn kan u belemmeren in uw bewegingen. Voordat u weer gaat rijden, moet u uw hoofd gemakkelijk en zonder pijn kunnen bewegen. Dit kan gemiddeld weer na 2 weken na de operatie. Het advies is daarom om tot 2 weken na de operatie geen auto te rijden. U kunt dit ook altijd overleggen met uw cardioloog of hartchirurg tijdens de poliklinische controle.
Fietsen is mogelijk zodra u weer stevig op uw benen staat zonder duizelig te worden. Ook bij het fietsen geldt dat u uw hoofd gemakkelijk en zonder pijn moet kunnen bewegen. U voelt dat zelf het beste. Luister daarom naar uw lichaam.
Zwemmen, baden en douchen
De eerste twee maanden na de operatie mag u niet zwemmen. Dit vraagt veel kracht van uw armspieren en borstkas. Niet baden voorkomt problemen aan de wondgenezing. Na twee maanden is de wond volledig genezen. Wanneer dit niet het geval is, moet u contact opnemen met de huisarts.
Vakantie
Vanaf vier weken na uw hartoperatie kunt u op vakantie gaan. Dit kan alleen als de wonden genezen zijn en u zich verder goed voelt. Twijfelt u hierover? Raadpleeg dan uw cardioloog of uw huisarts. Bijvoorbeeld omdat u wilt reizen met het vliegtuig.
Zon en zonnebank
Het is in verband met de wondgenezing (litteken) niet verstandig om uw litteken de eerste drie maanden na de operatie langdurig aan felle zon of zonnebank bloot te stellen. Het litteken bevat weinig tot geen pigment en kan snel verbranden.
Weer aan het werk
Afhankelijk van de aard van uw werk, kunt u binnen 1 tot 3 maanden na de operatie weer rustig beginnen met werken. Overleg in een vroeg stadium met uw werkgever, bedrijfsarts en cardioloog wanneer en in welk tempo u het werk kunt hervatten. Begin niet direct volledig te werken, maar probeer de werklast geleidelijk op te bouwen.
Roken
Onderzoek heeft aangetoond dat roken slecht is voor de gezondheid. Het is een extra belasting voor de longen en heeft een schadelijke invloed op het hart. Stoppen met roken is dus altijd zinvol. Als u informatie wilt over stoppen met roken of hulp bij het stoppen, kunt u dit aangeven bij de huisarts of cardioloog Zij kunnen u gericht verder helpen. Als u gemotiveerd bent om te stoppen met roken, maar u heeft nog een steuntje in de rug nodig dan kunt u uw cardioloog vragen u door te verwijzen naar de polikliniek ‘Stoppen met roken’ van het Catharina Ziekenhuis.
Seksualiteit
Medisch gezien is er geen bezwaar voor seksueel contact. Het betekent geen extra risico, mits u rekening houdt met de grootte van de operatie en uw conditie. Het is na een operatie echter niet ongewoon dat het vrijen niet meteen verloopt zoals u dat gewend was.
Het gebruik van bètablokkers kan invloed hebben op uw potentie. Mocht dit problemen opleveren, bespreek deze dan met uw huisarts of cardioloog. Voor de folder ‘Intimiteit en seksualiteit na een hartaandoening’ van Harteraad kunt u terecht op de website van harteraad.nl
Uw herstel na de eerste vier weken
Als de eerste vier weken voorbij zijn, zijn de wondjes meestal volledig genezen en gebruikt u al minder pijnstillers. U zult merken dat u steeds meer lichamelijke activiteiten kunt verrichten en meer energie heeft. Het huishoudelijk werk, de hond uitlaten en het fietsen behoren weer tot de mogelijkheden. U kunt uw activiteiten geleidelijk uitbreiden naar het niveau dat u voor de operatie had. Hoe lang dit precies duurt is voor iedereen verschillend. Zeker als u een verminderde gezondheid heeft kan het herstel langer duren dan gemiddeld.
Revalidatie
Uw eigen cardioloog spreekt met u af welke vorm van revalidatie geschikt is voor u en wanneer u daarmee begint. Normaal gesproken is dit twee keer per week. U doet onder begeleiding van een fysiotherapeut oefeningen in groepsverband. Dit vindt meestal plaats in uw eigen ziekenhuis. Soms is het nodig de revalidatie in een revalidatiecentrum voort te zetten. We bekijken dit per situatie en bespreken dit met u en uw familieleden.
U krijgt de afspraak voor de hartrevalidatie bij ontslag mee naar huis of deze wordt thuis gestuurd. Heeft u na twee weken nog geen oproep ontvangen? Dan is het raadzaam om contact te zoeken met de polikliniek Cardiologie in uw ziekenhuis.
Hartrevalidatieprogramma voor patiënten van het Catharina Ziekenhuis
Wij willen u na de operatie zo snel mogelijk in goede conditie brengen. Dit zodat u de dagelijkse activiteiten weer kunt oppakken. Hiervoor stellen wij een revalidatieprogramma op. Afhankelijk van de doelen die u wilt bereiken, maken we voor u een programma op maat. Voor de ene persoon staat verbetering van de conditie op de voorgrond. Voor een ander kan het overwinnen van angst of het leren kennen van grenzen een belangrijk doel zijn. Het hartrevalidatieprogramma van het Catharina Ziekenhuis bestaat uit de volgende onderdelen:
- Intakegesprek
- Informatiebijeenkomsten
- Fysiotherapie binnen hartrevalidatie
- Psychosociale begeleiding
Het programma stemmen wij zoveel mogelijk af op uw doelstellingen en uw behoefte aan voorlichting en ondersteuning. U kunt daarom de onderdelen afzonderlijk van elkaar volgen. De leden van het hartrevalidatieteam bekijken samen met u welke onderdelen het best bij u passen. Ook adviseren zij u hierover. Meer informatie vindt u in de folder: ‘Hartrevalidatieprogramma’.
Poliklinische controles
Ongeveer een week na uw ontslag heeft u een afspraak met een verpleegkundig specialist. Deze afspraak vindt plaats vanuit uw thuissituatie: via een video-consult of telefonisch. Een dag vóór deze afspraak laat u in het Catharina Ziekenhuis uw bloed onderzoeken en een röntgenfoto maken van de borstkas.
Hierna volgt u het hartrevalidatietraject, wat voor u op maat wordt gemaakt. Na 4-6 weken krijgt u een afspraak met uw eigen cardioloog.
Als u onder behandeling bent van een cardioloog uit een ander ziekenhuis, kan de nacontrole toch tijdelijk in het Catharina Ziekenhuis plaatsvinden. Soms gaat aan de nacontrole nog een echo-onderzoek van het hart vooraf. Zijn de controles in het Catharina Ziekenhuis afgerond? Dan volgt verdere controle en behandeling door uw eigen cardioloog.
Bureau Patiëntenbelangen
Het kan gebeuren dat u niet helemaal tevreden bent of vragen hebt die u niet met artsen of verpleegkundigen wilt bespreken. Het beste kunt u uw klacht/vraag bespreken met degene die verantwoordelijk is voor datgene waarop uw klacht betrekking heeft. Als dat niet kan, wendt u zich dan tot het Bureau Patiëntenbelangen, via telefoonnummer: 040 – 239 84 10. U kunt natuurlijk ook een brief schrijven en die adresseren aan: Bureau Patiëntenbelangen, Antwoordnummer 298, 5600 ZA Eindhoven (een postzegel is niet nodig).
Nazorg
Als u eenmaal thuis bent, is het mogelijk dat u zich gedurende enige tijd onveilig en wellicht een beetje onzeker voelt. Het is goed als u zich daar nu al mentaal op voorbereidt. Het ontslag is een teken dat u voldoende hersteld bent om naar huis te kunnen.
Als u naar huis gaat, betekent het niet dat u volledig hersteld bent. Thuis heeft u ook nog tijd nodig om verder te herstellen. Gun uzelf daarvoor ook de tijd. Wij hopen dat de gegeven informatie ertoe bijdraagt dat u zich minder onzeker voelt en beter voorbereid bent op het ontslag en de periode na het ontslag.
Wanneer moet u direct contact opnemen?
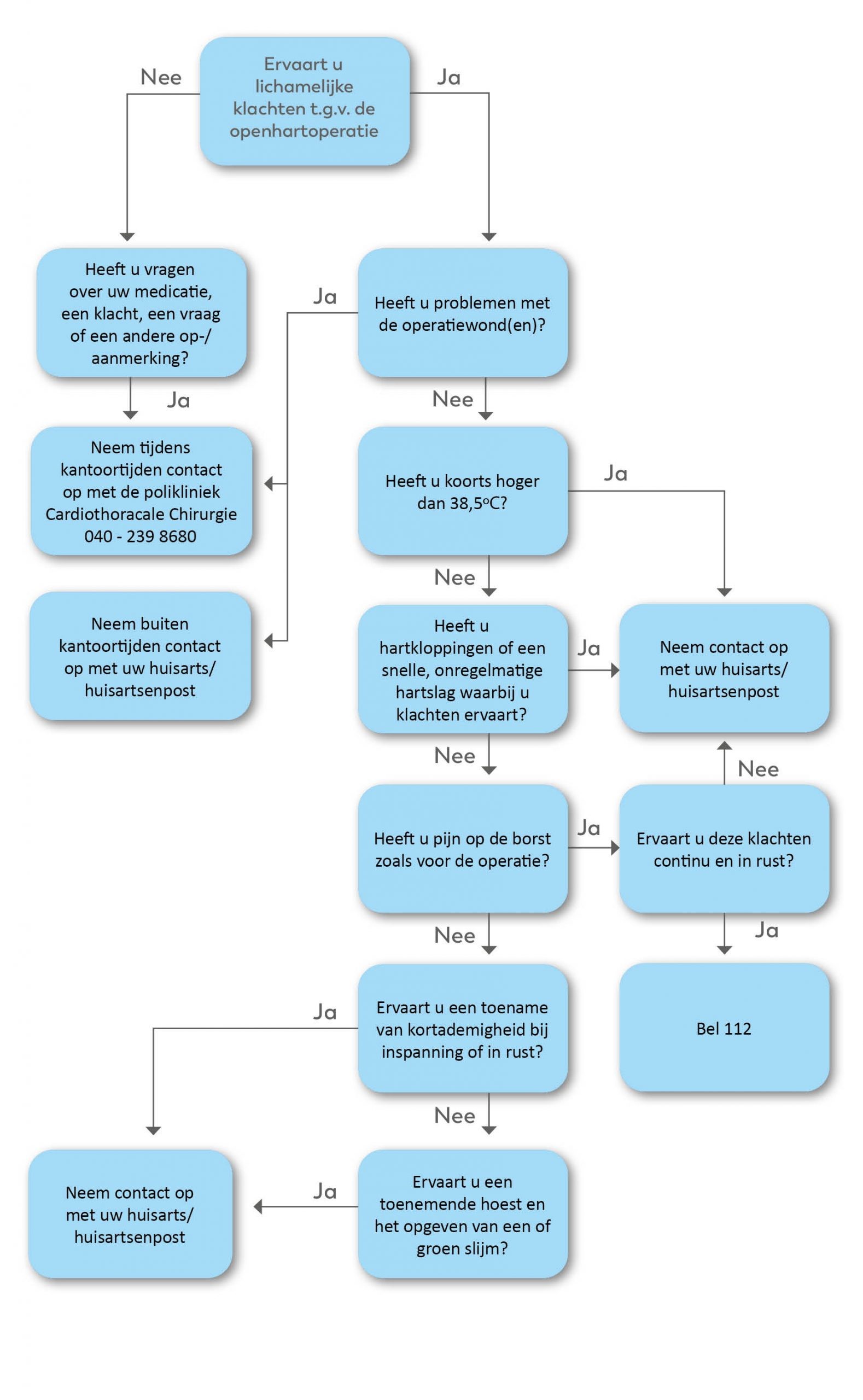
Mocht u na ontslag medische problemen krijgen, kunt u contact opnemen met uw huisarts. Als er reden toe is, verwijst deze u door naar de hartchirurg in het Catharina Ziekenhuis. Indien zich problemen voordoen buiten de kantooruren, dan kunt u contact opnemen met de huisartsenpost. Volgend schema geldt bij niet acuut lijden. Bij acute, levensbedreigende hulpvraag belt u 112. Dit schema is gemaakt voor u om te beoordelen wanneer en waar u terecht kan met klachten, vragen en/of op- en aanmerkingen.
 Patiëntengroepen en patiëntenverenigingen
Patiëntengroepen en patiëntenverenigingen
Een hartoperatie is een ingrijpende gebeurtenis. Veel mensen krijgen vragen over hun gezondheid of leefgewoonten. U kunt hierbij denken aan stoppen met roken, omgaan met stress en voldoende bewegen.
De ziekenhuisopname laat bij u en mensen in uw directe omgeving vaak veel indrukken achter. Het kan dan prettig zijn om daarover te praten met mensen die hetzelfde hebben meegemaakt. Patiëntengroepen en -verenigingen bieden deze mogelijkheid en geven advies. De verschillende groepen en verenigingen zijn onder meer actief op het gebied van lotgenotencontact. Ook organiseren ze sportactiviteiten. U kunt hiervoor kijken op de website www.beweegzoeker.nl. Deze site is een onderdeel van Harteraad.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij leiden artsen, verpleegkundigen en andere zorgverleners op. Dit betekent dat ook een zorgverlener in opleiding uw behandeling, onderzoek of operatie kan uitvoeren. Maar dit is niet altijd zo. Uw veiligheid staat altijd bij ons voorop. Als een zorgverlener in opleiding u helpt, werkt deze altijd onder begeleiding van een gediplomeerd zorgverlener. Als u niet wilt dat een zorgverlener in opleiding u helpt, dan kunt u dit met uw arts bespreken.
Vragen
Wanneer u na het lezen van deze folder nog vragen hebt, kunt u die voor uw ontslag bespreken met de arts, verpleegkundige, fysiotherapeut of diëtist.
Hebt u als u thuis bent toch nog vragen? Dan kunt u deze bespreken met uw huisarts, met de hartchirurg of met de cardioloog op de polikliniek.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
OK-planning Cardiothoracale chirurgie
Voor vragen rondom uw operatie zijn onze OK-planners Cardiothoracale chirurgie (CTC) tijdens het telefonisch spreekuur bereikbaar op werkdagen tussen 09.00-10.00 uur op telefoonnummer 040 – 239 86 87.
Polikliniek Hartcentrum
Voor al uw andere vragen zijn onze polikliniekmedewerkers op werkdagen bereikbaar tussen 08.30-16.30 uur op telefoonnummer 040 – 239 7000.
Het gaat dan om vragen rondom uw polikliniekbezoek en afspraken met uw cardiothoracaal chirurg, verpleegkundig specialist (VS), physician assistant (PA), wondverpleegkundige, of arts (niet) in opleiding tot specialist.
Verpleegafdeling Cardiothoracale chirurgie
Voor vragen rondom uw opname zijn wij bereikbaar op telefoonnummer 040 – 239 76 00.
Routenummer(s) en overige informatie over de polikliniek Cardiothoracale chirurgie is www.catharinaziekenhuis.nl/cardiothoracale-chirurgie
