Operatie aan het wervelkanaal (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Operatie aan het wervelkanaal (Folder)
U wordt binnenkort in het Catharina Ziekenhuis opgenomen voor een operatie aan het wervelkanaal. In deze folder leest u meer over deze operatie en over de zorg die u gaat krijgen.
Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan hier is beschreven. Algemene informatie over uw opname vindt u in de folder ‘Informatie over uw opname’.
Onderstaande video is aanvullende informatie ter voorbereiding op het mobiliseren na de operatie: https://player.hihaho.com/56ed519b-a86b-47ba-99aa-7d7b0ea5b445
Anatomie van de wervelkolom
De wervelkolom bestaat uit:
- zeven nekwervels (C1 tot en met C7)
- twaalf borstwervels (Th1 tot en met Th12)
- vijf lendenwervels (L1 tot en met L5)
- het heiligbeen
- het staartbeen
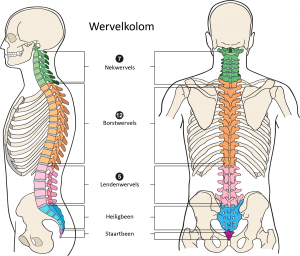
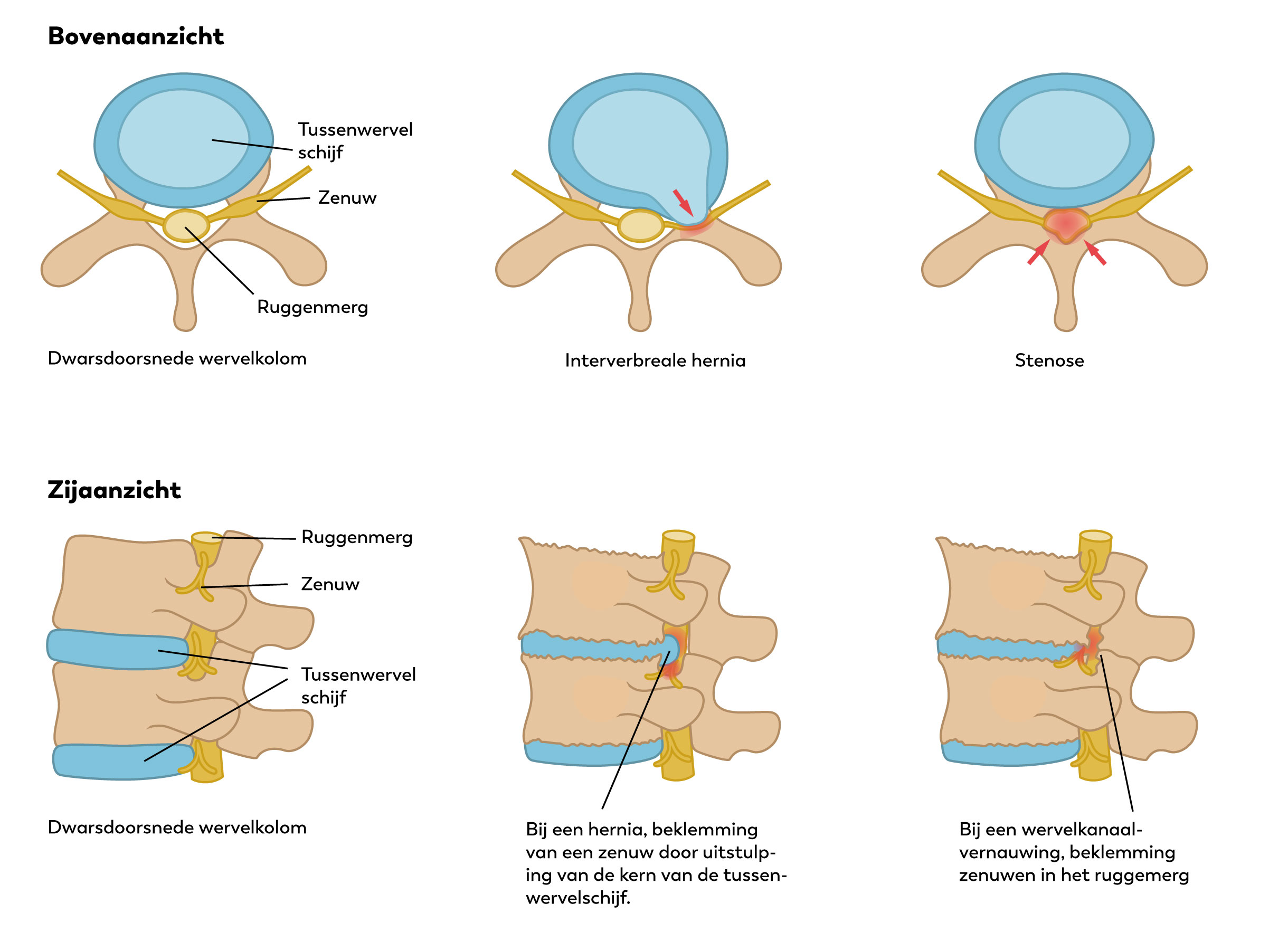
Tussen bijna alle wervels zitten tussenwervelschijven. Behalve bij de eerste twee nekwervels. De 23 tussenwervelschijven houden de wervels stabiel en vangen ze schokke. Tijdens het bewegen vangen ze schokken op. Een tussenwervelschijf bestaat uit een elastische kern. Daaromheen zit een vezelige ring.
De wervelbogen zitten vast aan de wervels. Aan de achterkant vormt dit een uitsteeksel (het doornuitsteeksel). Deze kunt u midden op de rug voelen als de ruggengraat. De wervelbogen zijn met elkaar verbonden door elastische banden, die het wervelkanaal van binnen bekleden.
Het wervelkanaal loopt tot aan de tweede lendenwervel. Hieronder gaat het ruggenmerg over in een groep van zenuwwortels. Het ruggenmerg ligt binnen een koker van hersenvliezen waardoor het in hersenvocht (liquor) schokvrij is opgehangen. De zenuwwortels ontspringen uit het ruggenmerg en verlaten links en rechts tussen twee wervels het wervelkanaal.
Er zijn twee mogelijkheden waardoor de zenuw in het ruggenmerg bekneld wordt:
- Hernia (HNP)
- Vernauwing van het wervelkanaal (lumbale kanaalstenose)
Een hernia (HNP)
De officiële naam voor een hernia is: Hernia Nuclei Pulposi, afgekort als HNP. Dit betekent: uitpuilende tussenwervelschijf. Dit komt door een breuk van de tussenwervelschijf. Hierdoor ontstaat een uitstulping die tegen de zenuw drukt waardoor pijnklachten ontstaan.
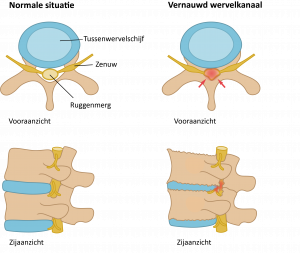
Tussenwervelschijf drukt op zenuw.
 Vernauwd wervelkanaal.
Vernauwd wervelkanaal.
Een hernia kan acuut ontstaan, bijvoorbeeld tijdens het tillen van een zware last in gebukte houding. Maar meestal ontstaat het door een langdurige slijtage. Slijtage van de tussenwervelschijven, vooral onder in de rug, komt bij iedereen in meerdere of mindere mate voor.
90% van de hernia’s bevindt zich tussen de vierde en vijfde lendenwervel of tussen de vijfde lendenwervel en het heiligbeen.
Dit gedeelte van de wervelkolom is erg beweeglijk waardoor de tussenwervelschijven zwaar belast worden. Door de uitstulping van de tussenwervelschijf komt de zenuwwortel, die op deze hoogte uit het wervelkanaal gaat, in de knel tussen de wervel en de tussenwervelschijf.
De zenuwen die laag in de wervelkolom lopen, zorgen voor kracht en gevoel in de benen, billen, anus, blaas en geslachtsorganen. Deze spelen vaak een rol bij de controle over het plassen. Doordat de tussenwervelschijf vaak op de zenuwen drukt, ontstaan bij deze lichaamsdelen meestal uw klachten.
Verschijnselen van een hernia
De meest voorkomende verschijnselen zijn:
- pijn in uw bil en been, soms tot in uw voet of grote teen;
- rugpijn of stijfheid in het onderste deel van uw rug;
- stoornissen in het gevoel, tintelingen, vooral in uw been of voet;
- krachtsverlies in uw been en voet;
- problemen met plassen.
Behandeling van een hernia
In 70 tot 80% van de gevallen gaat de pijn in de rug en het been vanzelf over na rust en fysiotherapie. Uw arts heeft u geadviseerd uw hernia te behandelen met een operatie. Redenen voor een operatie kunnen zijn:
- Uitstralende pijn in het been, die niet over gaat. De tussenwervelschijf geeft zoveel klachten dat u niet normaal kunt functioneren.
- Zenuwuitval waardoor verlammingsverschijnselen kunnen ontstaan. Afhankelijk van de ernst en de duur van de verlammingsverschijnselen bepaalt de neurochirurg de termijn waarbinnen de operatie plaats moet vinden.
- Incontinentieverschijnselen en ernstige pijnklachten zijn meestal reden voor een spoedoperatie.
Een vernauwing van het wervelkanaal (lumbale kanaalstenose)
Door jarenlange belasting ontstaat slijtage van de wervelkolom. Deze slijtage wordt ook wel artrose genoemd en is een verouderingsverschijnsel. De mate waarin de slijtage optreedt, verschilt van mens tot mens. Als reactie op deze slijtage wordt het wervelbot dikker, waardoor het wervelkanaal vernauwd wordt. De elastische banden die het wervelkanaal van binnen bekleden zijn ook verdikt, waardoor binnen het vernauwde wervelkanaal minder ruimte overblijft. Hierdoor kunnen stuwing en beknelling van de zenuwwortels optreden.
Meest voorkomende verschijnselen van een lumbale kanaalstenose
- Pijnklachten laag in de rug en uitstraling van de pijn in één of beide benen.
- Klachten treden op tijdens lopen en na enige tijd staan. Tijdens lopen en staan heeft u over het algemeen een holle rug. Door deze houding wordt het wervelkanaal nauwer, waardoor na enige tijd stuwing en beknelling van de zenuwwortels optreedt.
- Uw benen kunnen doof aanvoelen en worden stuurloos. Om de klachten te laten verminderen moet u gaan zitten of voorover bukken of hurken. Liggen op uw zij, of met opgetrokken benen, helpt ook. Het wervelkanaal is onder deze omstandigheden het wijdst, de stuwing verdwijnt. De zenuwwortels hebben meer ruimte en de pijn verdwijnt.
De operatie
De neurochirurg voert de operatie in principe uit onder algehele narcose. Soms wordt gekozen voor een regionale verdoving (ruggenprik). De ingreep duurt gemiddeld 45 minuten tot 1,5 uur. Dit kan per patiënt verschillen. Tijdens de operatie ligt u op uw buik. Onder in de rug maakt de neurochirurg een snee van vijf tot zes centimeter en schuift de lange rugspier opzij, waardoor de wervels vrij komen.
- Bij een operatie bij een hernia verwijdert de chirurg de uitpuiling van de tussenwervelschijf. De beknelde zenuw komt dan vrij te liggen.
- Bij een operatie bij een lumbale stenose verwijdert de chirurg de wervelbogen die de vernauwing veroorzaken. Ook verwijdert de chirurg de verdikte elastische banden. Hierdoor komen de zenuwwortels vrij te liggen waardoor de klachten afnemen.
Dan sluit de neurochirurg de huid en de onderhuid met (meestal) oplosbare hechtingen. De neurochirurg laat bij deze ingreep vaak een drain achter, dit is een dun plastic slangetje waarmee wondvocht uit het operatiegebied afgevoerd wordt.
Risico’s en complicaties
- Toename van tintelingen en/of pijn door noodzakelijke handelingen aan de beknelde zenuw;
- Een slecht genezende wond;
- Een nabloeding. Om bloedingen te voorkomen, is voor de operatie gecontroleerd of u antistollende medicijnen gebruikt. Is dit het geval, dan wordt in overleg met uw behandelend arts deze medicatie vanaf 1 week voor de operatie gestopt;
- Een ontsteking in het operatiegebied rondom de wervels. Voor alle zekerheid wordt er tijdens de operatie een antibioticum toegediend.
- Een gaatje in de koker van de hersenvliezen waardoor lekkage van hersenvocht kan optreden. In dit geval dient u 5 dagen plat op bed te blijven liggen, zodat het lekje dichtgroeit;
- Trombose.
Voorbereiding op de operatie
Pre-operatieve screening
U wordt geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek bespreken we de verdoving (anesthesie) en pijnstilling met u. We bespreken waarop u moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast spreken we af hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft als u medicijnen gebruikt. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
Voorbereiding thuis
Nuchter
U moet tijdens de operatie nuchter zijn. Dit betekent dat u vanaf 0.00 uur de avond voor uw operatie niet mag eten of drinken. Het is van belang dat uw maag leeg is, omdat anders de kans groot is dat er tijdens de operatie eten of drinken uit uw maag in de longen terechtkomt. Dit kan leiden tot een longontsteking. Het is van belang dat u zich aan de voorschriften houdt die zijn beschreven in de folder ‘Anesthesie’.
Medicatie
- Gebruikt u bloedverdunnende medicijnen? Dan heeft de neurochirurg of anesthesioloog met u afgesproken of u hiermee (tijdelijk) moet stoppen. Bloedverdunnende medicijnen kunnen tijdens en na de operatie meer bloedverlies geven. Het is daarom belangrijk om de voorschriften van de neurochirurg of anesthesioloog op te volgen.
- Hebt u diabetes (suikerziekte)? Dan kan het zijn dat u uw medicijnen of insuline anders moet innemen op de avond voor de operatie en op de operatiedag moet toedienen. De verpleegkundige informeert u hierover.
- Neem medicatie die u gebruikt in de originele verpakking mee naar het ziekenhuis.
- Neem een actueel medicatieoverzicht mee naar het ziekenhuis. Deze kunt u opvragen bij uw eigen apotheek.
Wat regelt u thuis voordat u wordt opgenomen?
- Regel hulp van een mantelzorger (mensen die, als dat nodig is, tijdelijk voor u kunnen zorgen wanneer u weer thuis bent) om bijvoorbeeld huishoudelijke taken over te nemen.
- U mag niet zelf naar huis rijden. Regel daarom van tevoren dat iemand anders u komt ophalen wanneer u weer naar huis mag.
Overige voorbereidingen
- In verband met de hygiëne dient u zich te wassen of douchen voor de operatie.
- Draag geen make-up / dagcrème / lotions.
- Verwijder eventuele gel- of acrylnagels van uw wijsvinger.
- Verwijder al uw sieraden en piercings.
- Voordat u naar de operatie gaat moet uw bril af en kunstgebit uit.
- Als u een C-PAP apparaat heeft tegen slaapapneu’s mag dit apparaat mee naar de operatie.
Opname
Meestal wordt u op de dag van de operatie opgenomen op de verpleegafdeling Kort Verblijf. Wanneer uw behandelend arts of anesthesioloog u uitgebreider wil voorbereiden, kan een eerdere opname nodig zijn.
Voor de operatie
De verpleegkundige zal aan u vragen of uw gegevens, die u hebt ingevuld tijdens het intakegesprek, nog kloppen en of uw medicatie overzicht actueel is.
De verpleegkundige zal uw temperatuur, bloeddruk, pols en zuurstofgehalte (saturatie) meten, de gegevens van de Pre-operatieve screening (PPOS) controleren en aan u vragen of u nuchter bent.
U krijgt een operatiehemd aan en een polsbandje om met uw naam en geboortedatum. Uw bril en gehoorapparaten laat u op de verpleegafdeling. Indien dit voor problemen zorgt, kunt u deze afzetten en uitdoen in het operatiecomplex. Het risico bestaat dat uw spullen kunnen kwijtraken als u deze mee wilt nemen naar het operatiecomplex.
U krijgt pijnstilling (paracetamol) ter voorbereiding op de operatie. Eventueel krijgt u rustgevende medicijnen (indien afgesproken).
In het operatiecomplex
De verpleegkundige brengt u met bed naar het operatiecomplex. Hier wordt u ontvangen door een verpleegkundige van de holding (voorbereidingsruimte). Hier worden uw gegevens nog een keer gecontroleerd. Het is van belang dat u zelf kunt vertellen wat uw naam en geboortedatum zijn en welke ingreep gaat plaatsvinden. Als u dit niet zelfstandig kan, zal aan de (eerste) contactpersoon gevraagd worden om mee te gaan naar de voorbereidingsruimte om uw gegevens te controleren. Hierna wordt de contactpersoon verzocht om het operatiecomplex te verlaten.
U krijgt een infuus en ter voorbereiding op de operatie antibiotica om infectiegevaar te verkleinen. Vervolgens wordt u naar de operatiekamer gebracht. Hier worden uw gegevens de laatste keer gecontroleerd. U heeft de gelegenheid om de neurochirurg en anesthesioloog nog te spreken en u krijgt de narcose via het infuus toegediend.
Na de operatie
Na de operatie wordt u naar de uitslaapkamer (recovery) gebracht. Uw temperatuur, bloeddruk, pols, zuurstofgehalte en ademhaling worden gecontroleerd. Ook krijgt u medicijnen om eventuele pijnklachten en misselijkheidsklachten tegen te gaan. Uw verblijf op de uitslaapkamer duurt gemiddeld 1 tot 2 uur. Wanneer uw controles stabiel blijven, de pijnklachten en misselijkheidsklachten acceptabel zijn, wordt u opgehaald door een verpleegkundige van de verpleegafdeling.
Controle vitale functies
De verpleegkundige op de verpleegafdeling zal regelmatig uw temperatuur, bloeddruk, pols en zuurstofgehalte meten.
Eten en drinken
De verpleegkundige kan vocht en medicijnen indien noodzakelijk via het infuus toedienen. U mag bij terugkomst op de afdeling, als u goed wakker bent, eten en drinken. Als dit zonder problemen gaat zal de verpleegkundige uw infuus verwijderen.
Toiletgang
De verpleegkundige zal nadat u geplast heeft met een echo kijken hoeveel urine er in de blaas achterblijft. Indien u niet goed kunt uitplassen, kan het noodzakelijk zijn dat u tijdelijk een blaaskatheter krijgt. Dit wordt dan met u besproken.
Afhankelijk van welke operatie u heeft gekregen mag u na 2 of 4 uur onder begeleiding van de verpleegkundige naar het toilet.
Wondzorg
Het kan zijn dat u een wonddrain in de rug hebt. Hierdoor wordt voorkomen dat er te veel zwelling optreedt in het wondgebied. Meestal wordt deze drain 6 uur na de operatie verwijderd. Als de wonddrain te veel afloopt, wordt deze pas de volgende dag verwijderd. De verpleegkundige controleert regelmatig de pleister en vervangt deze op de eerste dag en eventueel de tweede dag na de operatie. De neurochirurg heeft de wond met oplosbare hechtingen gesloten. Deze lossen vanzelf op.
De hechtstrips op de wond mag u de vijfde dag na de operatie zelf verwijderen. Soms treedt een zwelling op van de wond. Dit wordt meestal veroorzaakt door de oplosbare hechtingen onder de huid of wat wondvocht. Deze zwelling verdwijnt binnen 2 tot 3 maanden.
Pijnbeleving
Na de operatie voelt u wondpijn. Het kan voorkomen dat u de eerste twee maanden na de operatie pijn in de benen voelt. Deze pijn kan per dag wisselen en wordt meestal veroorzaakt door irritatie van de zenuw. Het kan gebeuren dat de pijn pas na enkele weken optreedt door verkramping in de spiergroepen van de bil en het been. Deze spierverkrampingen kunnen meestal verholpen worden door de pijnlijke plek een aantal weken intensief te masseren. Uitstralende pijn kan 6 tot 8 weken na de ingreep in mindere mate aanhouden.
De zenuw kan de eerste 3 tot 5 dagen na de operatie zwellen als gevolg van irritatie tijdens de operatie. Dit kan pijn, dove gevoelens of tintelingen veroorzaken die na een week geleidelijk aan minder moete gaan worden.
De verpleegkundige geeft pijnstilling en vraagt u 3 keer per dag naar een pijnscore. Informatie hierover vindt u in de folder ‘Hoe geeft u een pijnscore aan’.
Verwachtingen na de operatie
Na de operatie is de pijn in het been minder, in veel gevallen is de pijn verdwenen. Vaak is dit afhankelijk van hoe lang de pijnklachten al bestonden voor de operatie en hoe ernstig ze waren. De pijn in het been kan bij bewegen nog wel eens optreden, vooral bij belasting en/of houdingsveranderingen, maar verdwijnt weer.
De reeds bestaande rugpijn kan in enkele gevallen verdwenen zijn. Over het algemeen blijft deze bestaan of lijkt heviger omdat de pijn in het been weg is.
In 80 tot 85% van de operaties is er een positief resultaat voor wat betreft het verdwijnen van de pijn in het been. Aangezien de rugpijn vaak blijft bestaan zijn niet alle patiënten tevreden.
Een dof gevoel en tintelingen kunnen blijven bestaan en lijken soms heviger omdat de pijn er niet meer is. Eventuele verlammingen kunnen herstellen maar dat kan lang duren.
Bewegen na de operatie
Bent u geopereerd aan een rughernia (HNP), dan dient u tot 2 uur na aankomst op de verpleegafdeling plat op de rug te blijven liggen.
Bent u geopereerd aan een vernauwing van het wervelkanaal (laminectomie) dan is dit tot 4 uur na aankomst op de verpleegafdeling.
Dit is om te voorkomen dat de wond gaat nabloeden. Na deze periode mag u, onder begeleiding van een verpleegkundige uit bed komen en naar het toilet lopen. U mag dan ook afwisselend op de linker- of rechterzijde liggen in bed.
De hoofdsteun mag na de ingreep niet hoger zijn dan 30 graden (tip: dit is de knop 15 graden op het ziekenhuisbed). Dit is om te voorkomen dat er te veel druk op het wervelkanaal komt. Het is niet toegestaan om meer dan 1 hoofdkussen te gebruiken. De eerste dag na de ingreep mag u zichzelf in de badkamer verzorgen. De verpleegkundige ondersteunt zo nodig of geeft u adviezen. Thuis zult u het in principe ook alleen moeten kunnen. Op de ontslagdatum komt de fysiotherapeut bij u langs om te oefenen met staan en (trap)lopen. Verder krijgt u instructies over de leefregels na uw opname in het ziekenhuis, denk aan: duur van mobiliseren, schoenen aan/uit, bukken en uitleg over de autorit naar huis.
Ontslag
Indien de arts-assistent, fysiotherapeut en verpleegkundige vinden dat uw toestand goed genoeg is, kunt u naar huis. Dit is in de meeste gevallen de eerste dag na de operatie. Als u, de verpleegkundige of fysiotherapeut problemen verwacht na uw ontslag, kan in overleg worden gekeken naar inzet van hulpmiddelen of thuiszorg. Dit laatste gaat dan in overleg met de transferverpleegkundige. Zij kijkt of u hiervoor in aanmerking komt.
U krijgt de volgende papieren mee:
- Afspraak op de polikliniek Neurologie & Neurochirurgie met de neurochirurg 6 a 8 weken na de operatie. Met de neurochirurg bespreekt u de resultaten van de ingreep;
- Een recept voor medicijnen;
- Medicatie overzicht.
Tijdstip ontslag
Wij streven er naar uw ontslag aan het einde van de ochtend (rond 12.00 uur) plaats te laten vinden.
Vervoer
Na een operatie aan een rughernia (HNP) mag u de eerste 2 weken geen auto rijden.
Na een operatie bij een vernauwing in het wervelkanaal (laminectomie) mag u de eerste 6 weken geen auto rijden.
Regel daarom van tevoren dat iemand u op komt halen. Het is belangrijk dat u bij het in- en uitstappen van de auto uw rug niet draait. Zorg ervoor dat u maximaal 15 minuten aaneengesloten zit. De fysiotherapeut kan u advies geven over hoe u het beste in en uit de auto kunt stappen.
Als u langer dan 15 minuten in de auto moet zitten, geef dit dan aan bij de fysiotherapeut of verpleegkundige. Zij kunnen u hiervoor uitleg geven.
Leefregels na de operatie
Algemene leefregels
- Luister naar datgene wat uw rug aangeeft.
- Pijn geeft vaak aan dat u een verkeerde houding heeft aangenomen of te veel hebt gedaan.
- Na verstappen, uitglijden en dergelijke, treedt weleens pijn in de rug en/of het been op. Gedoseerde bedrust geeft meestal snel beterschap.
Algemene leefregels bewegen
Wissel liggen, zitten staan en lopen met elkaar af. Het zitten mag maximaal 15 minuten achtereen gedurende de eerste 2 weken. Daarna mag dit volgens schema opgebouwd worden. Onderstaand mobilisatie schema geeft u een voorbeeld van hoe u dit op kan bouwen. Houd hierbij uiteraard rekening met de rest van uw lichaam. Indien u klachten bij het zitten ervaart, is het advies om eerder van houding te wisselen dan in onderstaand schema vermeld staat.
Belangrijkste tip: luister naar uw lichaam!
Zitten en liggen
Zit niet te lang achter elkaar. Ga op een stevige stoel met een rechte leuning zitten. Zorg dat uw knieën en voeten in 90 graden gebogen staan. Tot twee weken na de operatie mag u maximaal 15 minuten per keer opzitten.
Daarna mag u verder uitbreiden volgens het schema op geleide van klachten. Probeer ook hierbij het zitten regelmatig even te onderbreken. Let er tijdens het liggen op dat uw bekken en schouders ten opzichte van elkaar in een rechte lijn liggen. Zorg ervoor dat u in bed zo plat mogelijk ligt. Zet eventueel de hoofdsteun naar beneden en gebruik alleen 1 kussen dat uw hoofd en nek ondersteund.
| Tijd na de operatie | Zitten | Lopen: op geleide van (pijn)klachten en vermoeidheid |
| Week 1 | 3 x 15 minuten | 6-8 x 5 minuten |
| Week 2 | 3 x 15 minuten | 6-8 x 10 minuten |
| Week 3 | 6-8 x 15 minuten | 6-8 x 15 minuten |
| Week 4 | 6-8 x 20 minuten | 6-8 x 20 minuten |
| Week 5 | 6-8 x 30 minuten | 6-8 x 30 minuten |
| Week 6 | 6-8 x 45 minuten | Lopen opbouwen naar kunnen |
Verplaatsingen in- en uit bed
Uit bed komen
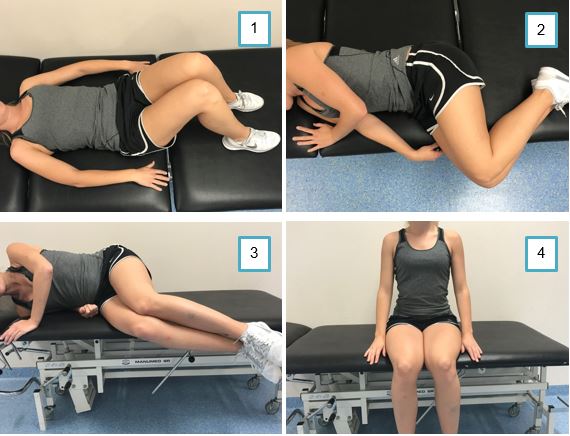
- U ligt op uw rug op bed (foto 1).
- Trek beide knieën op, waarbij de voeten plat op bed komen te staan (foto 1)
- Reik vervolgens met de arm, van de andere zijde waar je op wilt gaan liggen, naar het bedhek of rand van het bed (foto 2).
- Draai tegelijkertijd op deze zij (foto 2).
- Duw u langzaam zijwaarts omhoog met de onderliggende arm (foto 3).
- Verplaats tegelijkertijd de benen over de bedrand (foto 3).
- U komt nu in een zittende houding (foto 4).
Gaan staan vanuit bed of stoel
Bij het gaan staan moet u zich met beide armen opduwen van het matras en uw beenspieren aanspannen om te gaan staan. Als u het bed wat hoger zet is het gemakkelijker om te komen staan.
Gaan liggen in bed
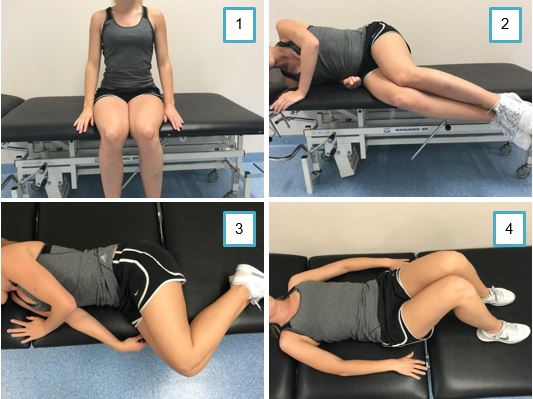
- Ga op de rand van het bed zitten (foto 1).
- Probeer zo hoog mogelijk bij het hoofdeind plaats te nemen.
- Ga met uw schouder richting het kussen (foto 2).
- Gebruik uw arm om de beweging op te vangen (foto 2).
- Beweeg tegelijkertijd beide benen in bed (foto 2).
- Draai vervolgens pas op uw rug (foto 3).
- Strek uw benen (foto 4).
- U ligt nu op uw rug in bed (foto 4).
Lichamelijke zorg en wondzorg
Wassen
De eerste 2 weken mag u niet in bad. De wond mag nat worden onder de douche, maar niet doorweekt raken. Probeer zo weinig mogelijk zeep over de wond te laten stromen in verband met irritatie van de wond.
Toiletgang
Doordat u door de operatie minder beweegt en pijnstilling gebruikt, heeft u meer kans op het krijgen van obstipatie (verstopping). Hierbij kunt u moeilijker ontlasting krijgen of kan de ontlasting voor langere tijd uitblijven. Om obstipatie te voorkomen is het belangrijk dat u met regelmaat beweegt, voldoende vocht tot zich neemt (minimaal 1,5 tot 2 liter per dag) en vezelrijke voeding tot zich neemt zoals granen, groente en fruit.
Wanneer u langer dan 3 dagen geen ontlasting heeft gehad of buikklachten ervaart, is het raadzaam om contact op te nemen met uw huisarts.
Wond
Wanneer u met ontslag naar huis gaat en de wond droog is, hoeft hier geen pleister meer op.
De wond is in de meeste gevallen gehecht met oplosbare hechtingen. Het kan voorkomen dat de knoopjes van de hechtingen na 10 dagen nog zichtbaar zijn (de knoopjes zullen niet oplossen omdat ze buiten de huid zitten). U mag deze laten verwijderen door uw huisarts.
Als de hechtstrips op de vijfde dag na de operatie nog op de wond zitten, mag u deze voorzichtig zelf laten verwijderen door uw mantelzorger. Dit kunt u het beste doen wanneer de hecht strips nat zijn.
Fysiotherapie na de opname
De eerste 6 weken wordt aangeraden om het natuurlijk herstel af te wachten en het letten op de juiste lichaamshouding tijdens uw dagelijkse activiteiten en dit dan ook toe te passen in gedurende de dag. Tijdens uw controleafspraak op de polikliniek kunt u met de neurochirurg overleggen of fysiotherapie zinvol voor u is.
Verplaatsen
Traplopen
U mag traplopen indien de fysiotherapeut dit veilig acht. Loop rustig de trap op en af en neem rustpauzes wanneer uw lichaam hier om vraagt. Wanneer u voor de operatie trap kan lopen, is de verwachting dat u dit na de operatie ook kan.
Tip: verwacht u hiermee problemen? Regel dan een bed beneden voor na de operatie. Op de bank liggen wordt afgeraden.
Fietsen
Indien u geopereerd bent aan een rughernia (HNP), mag u 2 weken na uw operatie weer fietsen.
Bij een vernauwing van het wervelkanaal (Laminectomie) is dit na 6 weken na uw operatie.
U mag wel direct op een hometrainer fietsen, als dit niet langer is dan 15-20 minuten per keer. Dit wordt gezien als zitmoment. Zie hiervoor het eerdere zit-/ligschema.
Autorijden
De voorwaarde om auto te mogen rijden is dat de kracht van uw been en voetspieren intact moeten zijn. Indien u geopereerd bent aan een rughernia (HNP), mag u na 2 weken na uw operatie weer autorijden. Bij een vernauwing van het wervelkanaal (Laminectomie) is dit na 6 weken na uw operatie. Begin met kleine afstanden.
Tillen
Vermijd het tillen de eerste 6 weken. Als u tilt doe dit dan met een rechte rug en met twee handen. Buig door uw knieën en til vanuit de benen. Houd het voorwerp zo dicht mogelijk bij uw lichaam en let erop dat u normaal blijft ademhalen.
(Huishoudelijk) werk
Licht huishoudelijk werk zoals afwassen, koffie zetten of de tafel dekken kunt u enkele dagen na de operatie weer hervatten. Denk daarbij om een goede houding, zoals hierboven beschreven.
Zittend werk kan meestal 3-4 weken na uw operatie een paar uur per dag worden uitgevoerd en kan op geleide van de klachten uitgebreid worden. U dient het zitten regelmatig te onderbreken met lopen, omdat een zittende houding zorgt voor een zware belasting van de rug.
Zwaar lichamelijk werk mag u pas na 3 maanden na de operatie weer hervatten. U kunt dit bespreken tijdens uw controle afspraak met de neurochirurg op de polikliniek. De fysiotherapeut kan u helpen bij het zoeken naar de juiste houdingen tijdens uw werk.
Sporten
De eerste 6 weken na uw operatie mag u niet sporten, met uitzondering van zwemmen. Dit mag u bij een rughernia na 3 weken na de operatie, als de operatiewond dicht is. Wissel buik en rug zwemmen af. Op de controle afspraak met de neurochirurg op de polikliniek kunt u het hervatten van sporten bespreken.
Seksualiteit
Dit kan voorzichtig. Doe hierbij rustig aan. Luister hierbij goed naar uw lichaam.
Overzicht activiteiten
| Activiteit | HNP | Laminectomie |
| Fietsen | 2 weken | 6 weken |
| Autorijden | 2 weken | 6 weken |
| Tillen/huishoudelijk werk | 6 weken | 6 weken |
| Zitten/hometrainer | 2 weken lang max 3 keer 15 minuten | Afwisselend liggen, zitten, staan en lopen |
| Zwemmen | 3 weken (als de operatiewond dicht is) |
6 weken |
| Sport | 6 weken in overleg met de chirurg | 6 weken in overleg met de chirurg |
| Zittend werk | 3 tot 4 weken beperkt tot een paar uur per dag | 3-4 weken beperkt tot een paar uur per dag |
| Zwaar lichamelijk werk | In overleg met de chirurg | In overleg met de chirurg |
Medicatie na de operatie
Bloedverdunnende medicatie
Indien u bloedverdunnende medicijnen gebruikt, staat op het recept vermeldt wanneer u weer mag herstarten met de medicijnen. Bent u bekend bij de trombosedienst? Dan wordt voor uw ontslag de bloeddikte (INR) bepaalt en uw dosering bepaalt. Na het ontslag neemt de trombosedienst contact met u op.
Pijnstilling
Indien u langdurig hogere doseringen morfine hebt gebruikt, is het belangrijk om niet direct te stoppen met deze medicijnen. U voorkomt hiermee nadelige bijwerkingen zoals hartkloppingen, zweten, misselijkheid/braken of diarree. U krijgt een afbouwschema mee om de morfine af te bouwen.
Wanneer u nog continu pijnklachten ervaart, is het raadzaam om standaard pijnstilling zoals paracetamol te gebruiken. Wanneer pijnklachten alleen in bepaalde situaties voorkomen kunt u de pijnstilling zo nodig innemen.
Na uw ziekenhuisopname
Poliklinische afspraak
Na uw ontslag wordt er een poliklinische afspraak voor de nacontrole bij de neurochirurg ingepland. Deze afspraak is doorgaans 6 weken na de operatie. Tijdens de nacontrole bespreekt de neurochirurg de resultaten van de operatie. Ook beantwoordt de neurochirurg uw vragen. Wilt u de tijd of datum van uw afspraak wijzigen? Neem dan contact op met de polikliniek Neurologie.
Wanneer neemt u direct contact met ons op?
- nabloeding van de wond
- toenemende roodheid van de wond
- abnormale zwelling van de wond
- koorts (boven de 38,5 graden Celsius)
- pusvorming uit de wond
- lekkage van wondvocht
- toenemend krachtsverlies aan één of beide benen
- verschijnselen van incontinentie (het niet meer op kunnen houden van urine of ontlasting)
- onhoudbare pijn aan rug of been
- als de klachten die u voor de operatie had terugkomen
Tijdens kantooruren belt u met de polikliniek Neurologie. Buiten kantooruren, in de weekenden en op feestdagen belt u de Spoedeisende Hulp van het Catharina Ziekenhuis. Heeft u vragen over het bewegen na uw operatie, dan kunt u contact opnemen met de afdeling Fysiotherapie.
Terugkomen van klachten
Is er bij u sprake van een rughernia?
De kans dat uw klachten na de operatie terug komen is 2-5%. Er kan een hernia optreden op een andere plaats in uw wervelkanaal. Het kan zijn dat er littekenweefsel ter plaatse van de geopereerde hernia ontstaat en dat dit opnieuw in mindere mate de zenuw beknelt. De vorming van littekenweefsel is ondanks allerlei onderzoek en maatregelen niet te voorkomen en treedt bij alle patiënten op. In 10-14% kan dit leiden tot ongemak variërend van een lichte tinteling tot hinderlijke pijn.
Is er bij u sprake van een vernauwing van de wervelkolom?
Het is onmogelijk om op dezelfde plaats in uw rug opnieuw een vernauwing van de wervelkolom te krijgen. Wel kunnen toegenomen vernauwingen op andere plaatsen in het wervelkanaal de oorzaak zijn van het opnieuw optreden van klachten.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij leiden artsen, verpleegkundigen en andere zorgverleners op. Dit betekent dat ook een zorgverlener in opleiding uw behandeling, onderzoek of operatie kan uitvoeren. Maar dit is niet altijd zo. Uw veiligheid staat altijd bij ons voorop. Als een zorgverlener in opleiding u helpt, werkt deze altijd onder begeleiding van een gediplomeerd zorgverlener. Als u niet wilt dat een zorgverlener in opleiding u helpt, dan kunt u dit met uw arts bespreken.
Vragen
Heeft u na het lezen van deze folder nog vragen, dan kunt u die stellen aan de verpleegkundige tijdens uw ontslaggesprek of neem contact op met de polikliniek Neurologie. Bent u verhinderd voor uw afspraak, meldt dit ons dan zo snel mogelijk zodat we een nieuwe afspraak kunnen inplannen en een andere patiënt in uw plaats kan komen.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Neurologie (tijdens kantooruren)
040 – 239 9400
OK planner Neurochirurgie (iedere werkdag van 10.00 uur tot 11.00 uur bereikbaar)
040-239 71 93
Afdeling Fysiotherapie (tijdens kantooruren)
040 – 239 8420
Spoedeisende Hulp (buiten kantooruren en tijdens weekenden of feestdagen)
0900 – 88 61
Kort verblijf & Dagverpleging
040-239 87 77
Routenummer(s) en overige informatie over de polikliniek en verpleegafdeling Neurologie & Neurochirurgie vindt u op www.catharinaziekenhuis.nl/neurologie
