Operatie baarmoederverwijdering via de vagina in verband met een verzakking (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Operatie baarmoederverwijdering via de vagina in verband met een verzakking (Folder)
U wordt binnenkort in ons ziekenhuis opgenomen omdat u een baarmoederverzakking heeft waarvoor een operatie nodig is. Deze folder geeft uitleg over het ziektebeeld, de operatie en de nazorg. Heeft u na het lezen van deze folder nog vragen dan kunt u ze aan uw behandeld arts stellen.
Ongeveer 1 op de 10 vrouwen die kinderen heeft gehad, ondergaat in haar leven een operatie voor een vaginale verzakking. Een verzakking van de baarmoeder ontstaat meestal wanneer de spieren en het steunweefsel verzwakt of beschadigd zijn, zie figuur 1. Dit kan gebeuren door een bevalling, chronisch zwaar tilwerk/persen, hoesten, overgewicht en veroudering. Een verzakking van de baarmoeder kan een drukkend gevoel of balgevoel veroorzaken. Soms voelt een vrouw dat er iets uit de vagina komt.
Bij een verzakking kan de baarmoeder via de vagina worden verwijderd.
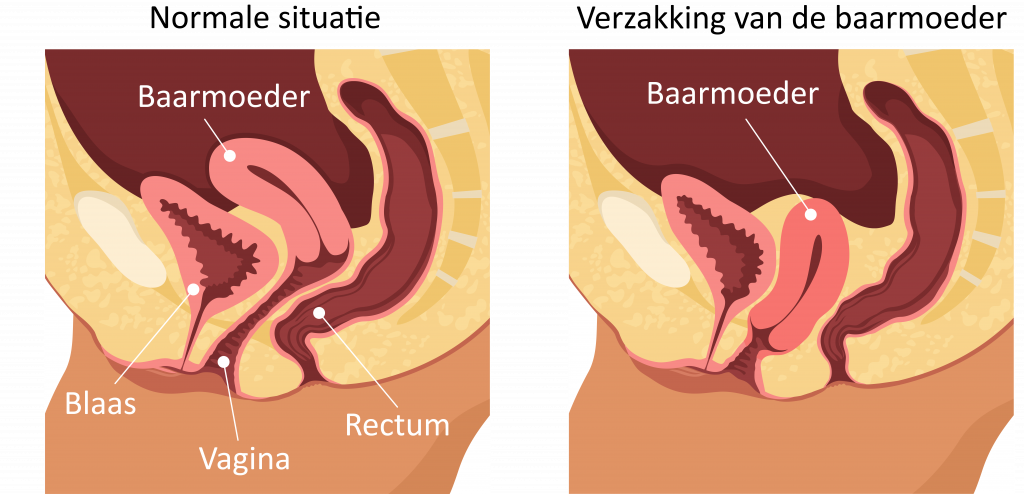
Wat is een vaginale baarmoederverwijdering?
Een vaginale baarmoederverwijdering is een operatie waarbij de baarmoeder via de vagina wordt verwijderd. De operatie wordt vaak gecombineerd met andere verzakkingoperaties zoals voor- en/of achterwandplastiek voor blaas of darmverzakking en incontinentie chirurgie waarbij een bandje onder de plasbuis wordt geplaatst.
De operatie gebeurt onder algehele narcose of een ruggenprik.
Op de operatiekamer ligt u in de beensteunen. Het gaat om een operatie via de vagina. De vagina wordt rondom de baarmoedermond geopend. Aan de voorkant wordt de blaas weggeschoven, aan de achterwand wordt de darm weggeschoven. De bloedvaten en de banden die aan de baarmoeder vastzitten worden in enkele stappen doorgenomen en onderbonden. De hechtingen die hierbij gebruikt worden zijn oplosbaar. In overleg met de gynaecoloog kunnen eileiders wel of niet verwijderd worden. De eierstokken blijven in de buik.
De top van de vaginawand die bij de baarmoedermond is opengemaakt, wordt met hechtingen gesloten. De banden worden in deze top gehecht om eventuele latere verzakkingen te voorkomen. Alleen boven in de top van de vagina komt een litteken.
Na de operatie wordt een blaaskatheter ingebracht. Als er ook een voor- of achterwandplastiek wordt gedaan, krijgt u ook een vaginale tampon.
Operatieduur
Vaak wordt deze operatie met een voor en/of achterwandplastiek gecombineerd. De duur van de operatie is wisselend. Dit is afhankelijk van de grootte van de baarmoeder en of er nog een voor- en of achterwandplastiek bij komt. Gemiddeld duurt het ongeveer 60 tot 90 minuten.
Opname
De dag van de operatie wordt u opgenomen. Waarschijnlijk wordt u geadviseerd nuchter te zijn (niet gegeten of gedronken hebben). Meestal kunt u dezelfde dag met ontslag.
Een vaginale baarmoederverwijdering is een middelgrote operatie.
Na de operatie
Na de operatie heeft u een infuus om vocht toe te dienen. Ook kunt u een blaaskatheter en vaginale tampon hebben. Zowel de tampon als de blaaskatheter worden meestal drie uur na de operatie verwijderd. Meestal kunt u normaal eten en drinken na de operatie. Het is belangrijk dat u weer snel beweegt om trombose te voorkomen.
Het is normaal een crème-achtige afscheiding te hebben gedurende 4 tot 6 weken na de operatie. Dit komt door de aanwezigheid van hechtingen in de vagina. Als de hechtingen oplossen, vermindert de afscheiding. De afscheiding kan soms onaangenaam ruiken. U kunt wat bloederige afscheiding hebben direct na de operatie of pas na ongeveer een week. Dit bloed is meestal nogal dun en oud, bruin gekleurd maar kan soms ook weinig helderrood zijn.
Hoe effectief is de operatie?
Het beschreven succespercentage van een vaginale baarmoederverwijdering is 80-90%. Bij ongeveer 15% van de vrouwen ontstaat in de toekomst een verzakking van de vaginatop. Dit kan maanden tot jaren na de operatie optreden en varieert in ernst.
Wat zijn de risico’s van de operatie?
Tijdens operatie
Tijdens de operatie kan de blaas, urineleider of een darm worden beschadigd. Dit komt niet vaak voor. Soms ontstaat er een bloeding tijdens de operatie die niet goed te behandelen is en moet de buik worden opengemaakt of is er een bloedtransfusie nodig. Dit komt ook weinig voor. Soms is er een nabloeding waarvoor opnieuw een operatie nodig is. Als dit gebeurt, is dat meestal binnen 24 uur na de operatie.
Pijn
Sommige vrouwen hebben nog een langere periode pijn na deze operatie. Dit is vervelend maar herstelt meestal vanzelf.
Opnieuw verzakking
Na een vaginale baarmoederverwijdering is er risico op een nieuwe verzakking. De baarmoeder kan niet meer verzakken, maar de vaginatop wel. Dit komt regelmatig voor.
Is er kans op complicaties?
Bij elke operatie is er een kans op complicaties. De volgende algemene complicaties kunnen voorkomen:
Bloeding
Een ernstige bloeding waarvoor een bloedtransfusie nodig is, is ongewoon na een vaginale operatie (minder dan 1%)
Infectie na de operatie
Hoewel er zo steriel mogelijk wordt geopereerd is en een kleine kans op een infectie in de vagina of het bekken. De kans op een blaasontsteking is ongeveer 6% na de operatie. Een blaasontsteking is meestal eenvoudig te behandelen met antibioticum.
Plasproblemen
Na een baarmoederverwijdering kunnen soms plasproblemen ontstaan, zoals moeite met het ophouden van urine. Dit komt doordat de blaas is losgemaakt van de baarmoeder. Deze klachten gaan meestal vanzelf over. Een blaasontsteking komt regelmatig voor. Meestal heeft u dan antibiotica nodig.
Soms lukt het niet goed om uit te plassen als de katheter is verwijderd. De kans hierop is 15-30%. Mocht dit het geval zijn dan wordt u aangeleerd om zelf de blaas leeg te maken met een katheter, totdat het plassen weer normaal verloopt. Als het weefsel weer is hersteld, lukt het vrijwel altijd om gewoon weer zelf te plassen
Pijn bij het vrijen
Sommige vrouwen ervaren ongemak of pijn tijdens geslachtsgemeenschap. Alles wordt in het werk gesteld om dit te voorkomen, maar kan het soms toch ontstaan. Andere vrouwen ervaren geslachtsgemeenschap juist beter omdat de verzakking verholpen is. Soms is het litteken pijnlijk en soms is de ingang te krap geworden door de operatie. Neem in dat geval contact op met uw gynaecoloog.
Schade aan de blaas, urineleiders of darm
Tot 2% van de vaginale baarmoederverwijderingen wordt gecompliceerd door letsel aan blaas, urineleider of endeldarm. Meestal wordt dit tijdens de operatie hersteld. Soms moet u hierdoor langer in het ziekenhuis blijven of krijgt u langer een blaaskatheter.
Trombose
Na een operatie is de kans op trombose verhoogd. Dit risico wordt zo klein mogelijk gehouden door snel na de operatie te mobiliseren. Daarnaast krijgt u tijdens de opname dagelijks een spuitje met bloedverdunners.
Ontslag en ontslagadvies
Voordat u met ontslag gaat volgt een ontslaggesprek met de arts en de verpleegkundige. Indien alle controles goed zijn en u zelf kunt plassen en kunt mobiliseren mag u met ontslag.
- Twee weken na de operatie wordt u gebeld door een verpleegkundige van de afdeling gynaecologie om te controleren of het herstel normaal verloopt.
- Zes weken na de operatie volgt een nacontrole bij uw gynaecoloog. Deze afspraak is telefonisch. Indien u de voorkeur geeft aan een fysieke afspraak dan kan u dit aangeven.
- 3 maanden, 1 jaar en 2 jaar na uw operatie stellen wij u de vraag hoeveel u verbeterd bent wat betreft uw klachten. U wordt via de mail of via een SMS benaderd. Wij stellen het op prijs indien u deze vraag beantwoord, zodat wij inzicht hebben in de geleverde kwaliteit van de zorg.
Leefregels
In de eerste weken na de operatie moet u situaties vermijden waarin veel druk op de operatiewond ontstaat zoals: tillen, persen, forse inspanning, hoesten en obstipatie.
- Het tillen van een emmer water of een zware boodschappentas is onverstandig, dit kan een goede genezing van het geopereerde gebied beïnvloeden. Het is dan ook belangrijk om de eerste zes weken na de operatie bij zwaardere huishoudelijke bezigheden hulp te regelen. Lichtere werkzaamheden, zoals koken of afwassen kunt u geleidelijk weer gaan doen. Maximale sterkte en genezing is opgetreden na drie maanden en tot die tijd moet het tillen van meer dan 10 kg worden vermeden.
- Na ongeveer vier weken mag u weer beginnen met fietsen, mits uw concentratie en conditie het toelaten. Het zitten op het zadel kan nog wel wat ongemakken geven
- U mag autorijden zodra u zich er zelf weer veilig bij voelt, meestal is dit na twee tot vier weken. Het is verstandig de eerste keren geen grote afstanden te rijden en niet alleen te gaan.
- Vaginaal bloedverlies. Vaginaal bloedverlies kan tot ongeveer zes weken na de operatie optreden. U mag hiervoor geen tampons gebruiken. Het bloedverlies wordt langzaam minder en gaat vaak over in bruinige of gelige afscheiding. Hechtingen in de schede lossen vanzelf op. Ze kunnen tot ruim zes weken na de operatie vanzelf naar buiten komen.
- Douchen en baden. U mag in bad als er geen vaginaal bloedverlies meer is. Douchen mag altijd.
- Het is belangrijk de ontlasting soepel te houden. Bij hard persen kan het weefsel weer loslaten. U krijgt een laxeermiddel om ervoor te zorgen dat de stoelgang gemakkelijk gaat. In principe gaat u hiermee door tot aan de nacontrole. Wordt de ontlasting te dun, dan kunt u ermee stoppen of het laxeermiddel om de dag gebruiken.
- U krijgt het advies om de eerste zes weken na de operatie geen geslachtsgemeenschap (penetratie) te hebben (dit om het litteken goed te laten genezen). De eerste tijd na de operatie hebben de meeste vrouwen vaak minder zin in vrijen. De eerste gemeenschap wordt vaak ook als eng beschouwd. Aarzel niet om bij seksuele problemen een nieuwe afspraak met de gynaecoloog te maken om hierover te praten. Vaak kan er wel wat aan gedaan worden.
- Het is te adviseren om vier tot zes weken ziekteverlof in te plannen. Uw arts kan u hierin verder adviseren omdat dit afhankelijk is van uw werkzaamheden.
Meer informatie over leefregels vindt u in deze folder op onze website.
Neem bij een van de volgende complicaties contact op met het ziekenhuis:
- koorts (>38°C);
- toenemende pijn;
- toenemende roodheid, zwelling of vochtverlies bij de wond;
- toenemend verlies van helderrood bloed;
- blaasklachten of pijn bij het plassen.
Tijdens kantooruren kunt u contact opnemen met de polikliniek Gynaecologie 040 – 239 93 00. Buiten kantooruren met de Spoedeisende Hulp (SEH)
040 – 239 96 00.
Meer informatie?
Wilt u meer lezen over dit onderwerp? Op de volgende websites vindt u veel informatie.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij leiden artsen, verpleegkundigen en andere zorgverleners op. Dit betekent dat ook een zorgverlener in opleiding uw behandeling, onderzoek of operatie kan uitvoeren. Maar dit is niet altijd zo. Uw veiligheid staat altijd bij ons voorop. Als een zorgverlener in opleiding u helpt, werkt deze altijd onder begeleiding van een gediplomeerd zorgverlener. Als u niet wilt dat een zorgverlener in opleiding u helpt, dan kunt u dit met uw arts bespreken.
Vragen?
Hebt u naar aanleiding van deze folder nog vragen, neem dan contact op met de Polikliniek Gynaecologie.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Gynaecologie
040 – 239 93 00
Spoedeisende Hulp (SEH)
040 – 239 96 00
Routenummer(s) en overige informatie over de polikliniek Gynaecologie vindt u op www.catharinaziekenhuis.nl/gynaecologie
