Operatie bij schaamlipkanker (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Operatie bij schaamlipkanker (Folder)
Uw behandelend gynaecoloog heeft met u besproken dat u (mogelijk) kanker heeft aan de uitwendige geslachtsorganen. Binnenkort ondergaat u een operatie die behalve lichamelijk ook emotioneel diep op u in kan werken. In deze folder vindt u informatie over de gang van zaken rondom deze operatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan hier is beschreven.
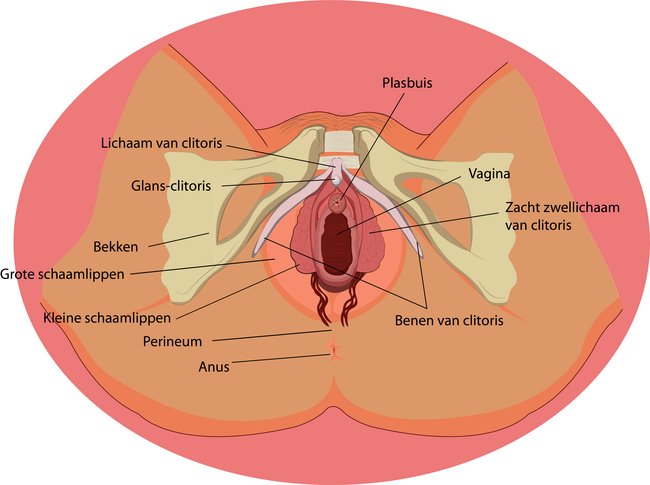
De buitenste geslachtsorganen worden gevormd door de schaamlippen, clitoris en het begin van de vagina, ofwel schede. De medische term hiervoor is vulva.
Algemene informatie rondom uw opname vindt u in de folder ‘Informatie over uw opname’
Voorbereidingen
Pre-operatieve screening en anesthesie
U wordt geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek bespreken we de verdoving (anesthesie) en pijnstilling met u. We bespreken waarop u moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast spreken we af hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft als u medicijnen gebruikt. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
Gesprek verpleegkundige gynaecologische oncologie
U heeft op de polikliniek een intakegesprek met de Verpleegkundige Gynaecologische Oncologie (VGO) of verpleegkundig specialist (VS). Deze verpleegkundige stelt u vragen en verzamelt gegevens die van belang zijn voor uw opname. Ook kunt u uw gevoelens/ emoties, die met uw ziekte te maken hebben met haar bespreken en uw vragen stellen.
Wetenschappelijk onderzoek
In het Catharina Ziekenhuis wordt veel wetenschappelijk onderzoek uitgevoerd. Als u in aanmerking komt voor een onderzoek in studieverband, wordt u hierover op de polikliniek ingelicht. De researchmedewerker neemt contact met u op indien van toepassing.
Niet scheren
Om infecties van de operatiewond te voorkomen is het belangrijk dat u het operatiegebied niet scheert. Scheren kan kleine wondjes veroorzaken die soms met het blote oog nauwelijks zichtbaar zijn. Deze wondjes verhogen de kans op het ontstaan van infecties van de operatiewond. Dit kan een reden zijn om uw operatie uit te stellen. Als uw arts het nodig vindt om lichaamshaar te verwijderen, dan gebeurt dit met een tondeuse op de operatiekamer.
De opname
Meestal wordt u op de dag van de operatie opgenomen op de afdeling Kortverblijf – opname unit. Van daaruit wordt u naar de operatiekamer gebracht. Datum en tijdstip waarop u wordt verwacht, wordt u telefonisch medegedeeld door het planbureau Gynaecologische Oncologie.
Als u afgesproken heeft met de gynaecoloog-oncoloog dat er voorafgaand aan de operatie een scintigrafie van de schildwachtklier (ook wel sentinel node of poortwachtersklier genoemd) gedaan zal worden, wordt u op de operatiedag om 8.30 uur bij de nucleaire geneeskunde verwacht. De uitleg over de gang van zaken heeft u (mondeling en schriftelijk) gehad van de verpleegkundige tijdens de intake.
De operatie
De operatie kan op verschillende manieren worden uitgevoerd. Uw gynaecoloog bespreekt met u, wat voor u van toepassing is:
- Partiële vulvectomie: alleen de aangedane zijde wordt geopereerd. De poortwachtersklier in de lies van de aangedane zijde wordt ook verwijderd.
- Vulvectomie: de schaamlippen, clitoris, de poortwachtersklier(en in linker- en rechterlies en eventueel het voorstukje van de schede worden verwijderd.
- Radicale vulvectomie: de schaamlippen, clitoris, eventueel het voorstukje van de schede en de lymfklieren in de liezen worden verwijderd.
Afhankelijk van de uitslag kan het zijn dat er nog een volgende operatie nodig is.
Na de operatie
De anesthesist brengt u direct na de operatie naar de uitslaapkamer (verkoeverkamer) waar u blijft tot u goed wakker bent. Daarna gaat u terug naar de verpleegafdeling. Soms gaat u naar de Intensive Care waar u een nacht blijft. Op de Intensive Care kunnen artsen en verpleegkundigen u met bewakingsapparatuur extra in de gaten houden.
Pijnbestrijding en voeding
Na de operatie is pijnbestrijding nodig om ervoor te zorgen dat u pijnloos kunt bewegen, hoesten en goed kunt doorademen. Dit is belangrijk om eventuele complicaties zoals longproblemen en trombose te voorkomen. Bovendien kost pijn energie. Deze energie heeft u hard nodig voor uw herstel. Waarschuw de verpleegkundige als u pijn heeft. Wacht niet tot het onhoudbaar wordt. Pijn voorkomen is gemakkelijker en beter dan pijn behandelen.
Vaak krijgt u pijnbestrijding via een injectie in de spieren of via een zetpil. Soms is door de anesthesist voorafgaand aan de operatie een dun slangetje in de rug gebracht waardoor een verdovingsmiddel kan worden gegeven (epidurale verdoving). Het kan zijn dat de pijnbestrijding na de operatie via dit slangetje wordt voortgezet. Een andere vorm van pijnbestrijding is via een PCA- pomp. Met deze pomp kunt u zelf de pijnbestrijding doseren, omdat deze is aangesloten op een infuus. U mag weer wat eten en drinken zodra u terug bent op de verpleegafdeling. Dit bevordert de darmwerking. Het snel hervatten van eten en drinken geeft geen extra risico’s. Bouw de hoeveelheid die u eet langzaam op.
Wat kunt u verwachten ná de operatie?
Trombose en antistolling
Trombose is het ontstaan van een bloedpropje in het bloed. Vaak ontstaat dit in het been, we noemen het dan een diep veneuze trombose (DVT) of trombosebeen. Een trombus kan in het been blijven zitten, maar kan ook losschieten en ergens anders in het lichaam vast komen te zitten, bijvoorbeeld in de longen. Dit noemen we dan een longembolie.
Patiënten met kanker hebben een verhoogd risico om een trombose te krijgen. Dit heeft te maken met de samenstelling van het bloed. Tumoren geven stofjes af in het bloed die er voor zorgen dat het bloed makkelijker samenklontert. Op het moment dat u ook een operatie ondergaat komt daar een extra risicofactor bij. Na een operatie zult u moeten herstellen en een periode minder in beweging zijn dan voor de operatie. Het resultaat hiervan is dat het bloed in de benen vaker en langer “”stilstaat””. De kuitspieren helpen normaal namelijk mee om het bloed vanuit de benen weer verder om hoog te pompen. Wanneer u veel ligt, maar ook zit, zijn de kuitspieren niet/minder aan het werk en zal het bloed dus moeilijker uit de benen gepompt worden, waardoor het makkelijker samenklontert.
Om dit te voorkomen krijgt u op de dag van opname en gedurende de opname, en na ontslag, gedurende 4 weken, 1x per dag een injectie met een antistollingsmiddel (Fragmin). Tijdens de opname zal de verpleegkundige van de afdeling u leren hoe u deze spuitjes bij uzelf kunt toedienen.
Na de (partiele) vulvectomie operatie zal zo snel mogelijk gestart worden met bewegen. Eerst onder begeleiding van een verpleegkundige en later zelfstandig. Eerst mag u proberen op de rand van het bed te gaan zitten. De dagen na de operatie wordt het bewegen verder uitgebreid. Als u een radicale vulvectomie operatie zal ondergaan, kan het nodig zijn dat u langer bedrust houdt. De gynaecoloog-oncoloog en de verpleegkundige van de verpleegafdeling zullen u hierover instructie geven.
Na sommige operaties is het nodig om uw benen bij elkaar te houden en niet te spreiden, omdat de kans bestaat dat de hechtingen los gaan en de wond kan gaan bloeden. Het is dan belangrijk dat u uw benen bij elkaar houdt en alleen kleine pasjes zet. De verpleegkundige van de verpleegafdeling en de gynaecoloog-oncoloog zullen hierover instructie geven.
Ook is het belangrijk dat u goed doorademt, ook al is dat pijnlijk.
Zuurstofslangetje
Als u nog een zuurstofslangetje heeft, wordt deze meestal op de dag na de operatie ’s morgens verwijderd.
Infuus
Het moment van het verwijderen van het infuus is afhankelijk van de werking van uw darmen en het ijzergehalte in uw bloed (Hb).
Blaaskatheter
De blaaskatheter, een dunne slang in de blaas, zorgt voor een constante afvoer van urine naar de opvangzak naast uw bed. Als deze katheter bij u is ingebracht, wordt deze in overleg met de gynaecoloog verwijderd.
Drains
Als er niet zoveel wondvocht meer wordt geproduceerd, worden de slangetjes in uw liezen, indien aanwezig, na overleg met de gynaecoloog verwijderd. Als tijdens de operatie meerdere liesklieren verwijderd worden, kan het zijn dat de drains langer moeten blijven zitten. Het kan zijn dat u met de drain(s) naar huis gaat. De verpleegkundige van de afdeling zal u hierover instructie geven, indien dit nodig is.
Wondverzorging
De wond wordt dagelijks gecontroleerd. Als deze droog is, hoeft er geen pleister meer op de eventuele lieswond(en). De hechtingen in de eventuele lieswond(en) verwijdert een verpleegkundige meestal na acht tot tien dagen. De hechtingen in de vulva zijn oplosbaar. Zodra u zich voldoende kunt bewegen, begint u met het zogeheten vulvair toilet. Dit houdt in dat u een aantal keren per dag met de douchekop het wondgebied met lauwwarm water sproeit gedurende 5 tot 10 minuten. Daarna is het belangrijk dat u de wond goed laat drogen. Ook thuis moet u de vulvawond blijven spoelen tot de eerste controleafspraak op de polikliniek.
Ontlasting
Heeft u op de vijfde dag na de operatie nog geen ontlasting gehad? Dan krijgt u in overleg met de verpleegkundige een laxeermiddel.
Uitslag
Het verwijderde weefsel wordt opgestuurd naar de patholoog. Deze onderzoekt het weefsel onder de microscoop. De behandelend gynaecoloog bespreekt de uitslag van dit onderzoek na ongeveer zeven dagen met u en uw partner en/of de door u gewenste personen. Aansluitend is er een afspraak met de verpleegkundige of verpleegkundig specialist voor praktische informatie en aanvullende vragen of psycho-sociale begeleiding. Bij ontslag ontvangt u de controleafspraken op de polikliniek gynaecologische oncologie. De afspraken kunt u tevens inzien in het patiëntenportaal Mijn Catharina. Vraag uw partner en/of de door u gewenste personen om bij het gesprek aanwezig te zijn.
Aanvullende behandelingen
Na de operatie kan een aanvullende behandeling nodig zijn. Als er aanvullende behandelingen nodig ziijn, bespreekt de gynaecoloog oncoloog dit met u tijdens het uitslag gesprek. Verdere uitleg krijgt u bij de VGO/VS.
Naar huis
Afhankelijk van uw herstel kunt u na 5-10 dagen weer naar huis. Dit kan langer of korter zijn afhankelijk van uw persoonlijke situatie. Bij een de partiële vulvectomie zien we vaak dat ontslag na 1-3 dagen al mogelijk is. In het begin zult u thuis niet alles zelf kunnen doen. Neem voldoende rust en ga bijvoorbeeld ’s middags even liggen. Luister naar uw lichaam. Schakel tijdig uw sociale netwerk of mantelzorgers in voor ondersteuning.
Controles
Na de operatie komt u regelmatig voor controle op de polikliniek bij de gynaecoloog-oncoloog of VS. In de loop der jaren wordt het aantal controlebezoeken minder. Tijdens de controlebezoeken bespreekt de gynaecoloog of verpleegkundig specialist hoe het met u gaat en kunt u uw vragen stellen. Ook verricht de arts of VS een algemeen lichamelijk onderzoek en controleert deze het geopereerde gebied.
Daarnaast is de verpleegkundige gynaecologische oncologie uw eerste contactpersoon. U kunt bij de VGO terecht voor praktische informatie, lichamelijke klachten, aanvullende vragen en/ of psychosociale begeleiding.is
Herstel
Uw lichamelijke conditie zal geleidelijk verbeteren. Het herstel duurt meestal enkele maanden. Het is niet precies te zeggen wanneer u uw normale werkzaamheden kunt hervatten. Over het algemeen kunt u na ongeveer drie maanden weer goed functioneren. Blijf luisteren naar uw lichaam. De manier van omgaan met gevoelens is voor iedereen anders. De één heeft er behoefte aan om veel over de ziekte te praten, de ander verwerkt het liever in zichzelf. Praten over uw gevoelens is belangrijk, vooral met uw partner en de mensen uit uw naaste omgeving.
Mogelijke gevolgen van de operatie
- Plassen: de afvoergang van de blaas ligt in het operatiegebied. Daarom kan de richting van de straal en de wijze van plassen na de operatie zijn veranderd. Hier moet u, vooral in het begin, aan wennen.
- Door het verwijderen van de lymfeklieren in de lie(s)zen, is er een verhoogd risico op infectie. Hetgeen kan leiden tot een wondroosinfectie. Daarom is het belangrijk dat u voorkomt dat er wondjes aan uw benen ontstaan. Als er toch een wondje ontstaat, wondje schoonmaken (evt spoelen onder de douche) en desinfecteren met alcohol 70%.
- Lymfoedeem: soms krijgen vrouwen last van vochtophoping ten gevolge van lymfoedeem. Dit kan ontstaan na het verwijderen van de lymfeklieren uit de lies/liezen. De vorm van de (boven)benen kan veranderen. Bespreek deze klachten met de gynaecoloog, verpleegkundige of verpleegkundig specialist. De kans op het ontstaan van lymfoedeem bij een poortwachtersklier operatie is laag.
- Seksualiteit: deze operatie kan grote gevolgen hebben voor de seksualiteit. Geslachtsgemeenschap is vaak moeizaam omdat de wondranden stug worden door littekenweefsel. De verandering in beleving van seksualiteit na deze operatie is voor iedere vrouw verschillend. Vooral de zin in vrijen kan een lange periode afwezig of verminderd zijn. Intimiteit, genegenheid en knuffelen zijn in deze periode belangrijk. Het is belangrijk met uw partner over uw gevoelens te praten. Mochten er problemen op seksueel gebied ontstaan, dan kunt u deze met de behandelend gynaecoloog, verpleegkundige of verpleegkundig specialist bespreken.
- Zitten kan in het begin pijnlijk zijn, een kussentje kan verlichting geven. Gebruik géén windring (een soort zwemband om op te zitten).
Leefregels
| Conditie | Het kan zijn dat u zich sneller moe voelt en dat u minder aan kunt dan verwacht. Uw lichaam geeft aan wat u kunt en wat niet. Luister naar uw lichaam! Stop als u moe wordt en gun uzelf voldoende rust. |
| Tillen | Gedurende zes weken mag u niet zwaar tillen (maximaal 2kg). Dus geen boodschappentassen, wasmanden of vuilniszakken tillen. Lichte werkzaamheden kunt u geleidelijk aan weer doen. |
| Sporten | Gedurende zes weken mag u niet intensief sporten. U mag natuurlijk wel, als u geen klachten heeft steeds meer doen. Wandelen is altijd goed. |
|
Baden/ Douchen |
Douchen mag elke dag. U mag niet in bad tot de gynaecoloog en/ of verpleegkundig specialist met u afspreekt dat dit weer mag. |
| Fietsen | Gedurende zes weken mag u niet fietsen. |
| Autorijden | Gedurende zes weken mag u niet autorijden. |
| Werken | Overleg met uw werkgever/ arboarts wanneer u lichte werkzaamheden kunt hervatten of vervangend werk kunt doen. |
| Geslachtsgemeenschap | U mag zes weken geen geslachtsgemeenschap hebben. Intimiteit is wel toegestaan. |
Wanneer neemt u direct contact op?
- bij nabloeding van de wond;
- bij plotseling optredende koorts boven de 38,5 °C;
- bij zwelling, roodheid van de wond;
- wanneer u twee weken na de operatie nog vaginaal bloedverlies heeft;
- bij afgrensbare roodheid op de huid (van uw onderlichaam), dit kan op wondroos duiden;
- wanneer u zes weken na de operatie nog bruine afscheiding heeft.
Neem in bovenstaande situaties en als u iets niet vertrouwt contact op met de verpleegkundigen van de polikliniek gynaecologische oncologie. Bij voorkeur tijdens het telefonisch spreekuur van 09.00 – 10.00 uur.
Als de vraag niet kan wachten tot het telefonisch spreekuur, kunt u contact opnemen met de assistent van de polikliniek gynaecologische oncologie.
Buiten kantooruren kunt u tot de eerste controleafspraak op de polikliniek contact opnemen met de verpleegafdeling. Daarna kunt u buiten kantooruren contact opnemen met de Spoedeisende Hulp.
Natuurlijk kunt u ook uw huisarts raadplegen. De telefoonnummers van het ziekenhuis vindt u onder ‘Contactgegevens’.
Meer informatie
Voor meer informatie kunt u terecht bij de volgende instanties.
www.kanker.nl
Betrouwbare informatie per kankersoort. Gebruik de zoekterm ‘schaamlipkanker’. Tevens kunt u online vragen stellen middels een chatfunctie.
Stichting OLIJF
Netwerk van vrouwen met gynaecologische kanker
www.olijf.nl/contact
Telefoonnummer: 088 – 002 97 29
E-mail: secretariaat@olijf.nl
Nederlandse Kankerbestrijding (KWF)
Hulp- en informatielijn: 0800 – 022 66 22
www.kwf.nl
Inloophuis de Eik
Klein Tongelreplein 8
5613 KK Eindhoven
Telefoonnummer: 040 – 293 9142
info@inloophuis-de-eik.nl
www.inloophuis-de-eik.nl
Stichting Nederlands Netwerk voor Lymfoedeem & Lipoedeem (NL Net)
info@lymfoedeem.nl
www.lymfoedeem.nl
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij bieden tal van opleidingsmogelijkheden voor artsen, verpleegkundigen en paramedische beroepen en werken daarin nauw samen met opleidingscentra en –ziekenhuizen in de regio. Dit kan betekenen dat uw behandeling, onderzoek of operatie (mede) uitgevoerd wordt door een zorgverlener in opleiding. Denk hierbij aan een arts in opleiding tot specialist, een co-assistent of een verpleegkundige in opleiding. Veiligheid is het allerbelangrijkste, daarom staat de zorgverlener in opleiding altijd onder supervisie van een gekwalificeerde zorgverlener. Indien u uitdrukkelijk niet wenst geholpen te worden door een zorgverlener in opleiding, kunt u dit aangeven bij uw behandelend arts.
Vragen?
Heeft u na het lezen van deze folder nog vragen? Stel deze dan via het patiëntenportaal MijnCatharina. Log in via www.mijncatharina.nl en stuur een bericht aan uw zorgverlener via het kopje e-consult. Binnen drie werkdagen heeft u een antwoord. U kunt uw vraag ook stellen aan uw gynaecoloog-oncoloog of verpleegkundig specialist tijdens de polikliniekcontrole of telefonisch contact opnemen met de verpleegkundigen van de gynaecologische oncologie.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Binnen kantooruren:
Telefonisch spreekuur (09.00 tot 10.00 uur)
verpleegkundige gynaecologische oncologie
040 – 239 66 80
Polikliniek gynaecologische oncologie
040 – 239 66 77
Planbureau gynaecologische oncologie (10.00 tot 11.00)
(bij vragen over planning van uw operatie)
040 – 239 93 10
Buiten kantooruren:
Verpleegafdeling Chirurgische oncologie
(tot de eerst volgende poli controle):
040 – 239 75 00
Spoedeisende Hulp
040 – 239 96 00
Routenummer(s) en overige informatie over de polikliniek Gynaecologie vindt u op www.catharinaziekenhuis.nl/gynaecologie
Een deel van de tekst in deze folder is (na toestemming) overgenomen van de website van het UMC St Radboud. De inhoud is aangepast aan de situatie zoals die zich voordoet in het Catharina Ziekenhuis.
