Plaatsen van een kunstmatige sluitspier voor de blaas (sfincter prothese) (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Plaatsen van een kunstmatige sluitspier voor de blaas (sfincter prothese) (Folder)
U heeft binnenkort een afspraak voor het plaatsen van een kunstmatige sluitspier voor de blaas (sfincter prothese). Deze kunstmatige sluitspier zorgt ervoor dat het ongewenste urineverlies stopt en u weer kunt plassen op de door u gekozen tijdstippen. In deze folder vindt u informatie over de gang van zaken rondom deze operatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan hier is beschreven.
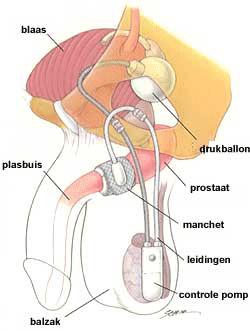
Bij goedwerkende urinewegen produceren de nieren urine die wordt verzameld in de blaas. De sluitspier (sfincter) van de blaas houdt de weg naar de plasbuis (urethra) afgesloten totdat de blaas gevuld is. Om te kunnen plassen ontspant de sluitspier zich.
Als de sluitspier niet goed werkt, wordt de plasbuis niet of onvoldoende afgesloten. Hierdoor ontstaat ongewild urineverlies. Dit wordt incontinentie van urine genoemd. Dit kan verholpen worden door een kunstmatige sluitspier te plaatsen. Deze kunstmatige sluitspier bootst de werking van de sluitspier na.
De werking van de kunstmatige sluitspier
De manchet die om de plasbuis ligt (zie figuur pagina 3) is gevuld met een steriele vloeistof. Deze zorgt ervoor dat de plasbuis licht dichtgeknepen wordt en de urine in de blaas blijft.
Om te plassen maakt u de manchet leeg door de vloeistof tijdelijk in de drukballon te verplaatsen. Dit doet u door een paar keer op het onderste, zachte gedeelte van het pompje te drukken dat zich in de bal bevindt. Als de manchet leeg is, opent de plasbuis zich waardoor u plast. Na het plassen vult de manchet zich automatisch weer met de vloeistof uit het ballonnetje. Na enkele minuten is de manchet weer voldoende gevuld om de plasbuis af te sluiten.
Soms is het nodig om de prothese uit te zetten. Bijvoorbeeld als u een blaaskatheter nodig heeft. Het aan en uitzetten wordt meestal door de arts gedaan. Dit gebeurt door op de activeringsknop te drukken die zich aan de bovenkant van de controlepomp bevindt.
Uitgebreide informatie over het gebruik van de kunstmatige sluitspier vindt u in de gebruikershandleiding. Deze krijgt u na de operatie.
Voorbereiding op de operatie
Pre-operatieve screening en anesthesie
U wordt geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek bespreken we de verdoving (anesthesie) en pijnstilling met u. We bespreken waarop u moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast spreken we af hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft als u medicijnen gebruikt. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
Aandachtspunten
- Gebruikt u bloedverdunnende medicijnen? Meld dit bij de uroloog en de polikliniek Pre-operatieve screening. In overleg met de uroloog en de anesthesioloog moet u het gebruik van deze medicijnen geruime tijd voor de operatie stoppen.
- Meld de uroloog ook als u andere medicijnen gebruikt.
- Ongeveer zeven dagen voor de operatie wordt u gebeld om u te laten weten wanneer u geopereerd wordt en waar u zich kunt melden.
- Heeft u op de dag voor uw opname koorts? Neem dan contact op met de polikliniek Urologie.
- Houdt u er rekening mee dat u na uw ontslag uit het ziekenhuis niet zelf naar huis mag rijden. Regel daarom, wanneer de ontslagdatum bekend is, uw vervoer naar huis.
De opname
Op de afgesproken dag en tijd meldt u zich op de met u afgesproken afdeling. U wordt ontvangen door een verpleegkundige. De verpleegkundige wijst u de weg op uw kamer, bespreekt alle gegevens met u en meet uw temperatuur, polsslag en bloeddruk.
U krijgt een injectie om te voorkomen dat u bloedstolsels in de bloedbaan (trombose) krijgt. Soms is het nodig om bloed af te nemen, bijvoorbeeld als u bloedverdunners gebruikt. U krijgt van de verpleegkundige een operatiehemd en een polsbandje met uw naam en geboortedatum. Als u aan de beurt bent, rijdt de verpleegkundige u in uw bed naar de voorbereidingkamer van de operatiekamers waar een OK-medewerker de zorg voor u over neemt.
Voordat de operatie begint, wordt door het hele operatieteam het ‘Time out’ moment genomen. Dit is een moment waarbij het hele operatieteam stil staat bij uw operatie.
Onder andere uw naam, geboortedatum, welke operatie, welke vorm van verdoving en de operatiebenodigdheden worden gecontroleerd.
Er worden u vragen gesteld die u misschien al eerder beantwoord heeft, zoals wie bent u, wat is uw geboortedatum, welke operatie krijgt u en aan welk lichaamsdeel wordt u geopereerd. Dit wordt gedaan om uw veiligheid te waarborgen.
De operatie
De operatie vindt plaats onder narcose of met een ruggenprik.
De prothese wordt via een kleine snede onder in de balzak ingebracht. De drukballon wordt via een apart sneetje in de lies geplaatst. De prothese is aan de buitenkant van het lichaam niet zichtbaar.
De prothese bestaat uit:
- een manchet die om de plasbuis is gelegd;
- een drukballonnetje dat naast de blaas ligt;
- een pompje dat in de balzak zit, meestal rechts.
Na de operatie
Na de operatie rijdt de operatieassistent u naar de uitslaapkamer. Daar wordt regelmatig gecontroleerd of u al wakker bent en hoe het met u gaat. Ook wordt regelmatig uw bloeddruk gemeten. Als u goed wakker bent en er geen bijzonderheden zijn, brengt de verpleegkundige van de afdeling u naar uw kamer.
Als u op de afdeling komt, heeft u een infuus in de arm. Ook heeft u een blaaskatheter. De blaaskatheter wordt de volgende dag verwijderd.
Na de operatie heeft u twee wondjes. Deze wondjes hebben zelfoplosbare hechtingen.
Voor de pijn heeft de anesthesioloog pijnstillers voorgeschreven.
De dag na de operatie mag u uit bed. Afhankelijk van uw herstel mag u na één of twee dagen weer naar huis.
De zaalarts komt dagelijks aan uw bed om de voortgang van uw herstel te bespreken en afspraken te maken over het verloop van de opname.
De prothese kan niet meteen geactiveerd worden omdat de inwendige operatiewonden eerst moeten genezen. Zodra de wondjes goed genezen zijn, activeert de uroloog de prothese. Dit is na ongeveer zes weken. Totdat de prothese geactiveerd kan worden, gebruikt u incontinentiemateriaal om de urine op te vangen. Samen met de verpleegkundige bespreekt u welk materiaal het beste bij u past. U krijgt een pakket mee voor de eerste periode thuis. Mocht het afgesproken materiaal niet goed bevallen, bel dan met de verpleegkundige van de verpleegafdeling Chirurgie.
Controle
Als u naar huis gaat, krijgt u een afspraak mee voor een controlebezoek bij de uroloog. Deze afspraak is ongeveer zes weken na de operatie.
Na uw opname
Enige zwelling, roodheid en pijn is kort na de operatie normaal en verdwijnt na enkele dagen. Tegen de pijn kunt u paracetamol nemen: vier maal per dag 2 tabletten van 500 mg.
Het is erg belangrijk dat artsen en andere gezondheidszorgwerknemers ervan op de hoogte zijn dat u een chirurgische implantaat draagt, zeker in noodgevallen. Bij het inbrengen van een blaaskatheter kan namelijk de plasbuis of prothese beschadigd worden. Breng daarom uw huisarts en specialisten op de hoogte. Wij adviseren u om aan iedere nieuwe arts te melden dat u een kunstmatige sluitspier heeft.
Ook raden wij u aan om uw medische identificatiekaart bij u te dragen. Deze kaart krijgt u, na de operatie, van de verpleegkundige. Hierin staan alle bijzonderheden over de sluitspierprothese beschreven.
Risico’s en complicaties
Wondinfectie
Een infectie van de wond herkent u aan roodheid, zwelling en toename van pijn. Soms kan er ook wondvocht of pus uit de wond komen.
Nabloeding
Een nabloeding herkent u aan een flinke bloeduitstorting in het wondgebied. Het gebied kleurt dan paars of blauw. Er kan een zwelling van de wond of in de balzak ontstaan.
Urineweginfectie
Bij een urineweginfectie kunt u last hebben van pijn bij het plassen èn vaak kleine beetjes moeten plassen. Dit is met een antibioticakuur goed te behandelen.
Terugkeren van ongewenst urineverlies
Nadat de kunstmatige sluitspier geactiveerd is, kan ongewenst urineverlies na verloop van tijd toch terugkomen. Dit kan komen door veranderingen in de plasbuis zelf of problemen met de prothese. De plasbuis kan op de lange duur beschadigd raken door de manchet.
Leefregels
- Als u pijn heeft, adviseren wij u om vier maal per dag 2 tabletten van 500 mg paracetamol te nemen. Als dit niet afdoende is, bel dan met de polikliniek Urologie.
- Tot zes weken na de operatie mag u niet sporten.
- Tot twee weken na de operatie kunt u niet in bad, kort douchen mag wel.
- Tot vier weken na de operatie kunt u geen zwaar werk of zware klussen doen. Vermijd werk of klussen, waarbij u de buikspieren aanspant.
- Tot zes weken na de operatie mag u niet fietsen. Autorijden kan wel als de reisduur korter is dan een uur.
- Tot zes weken na de operatie kunt u geen geslachtsgemeenschap hebben.
Wanneer neemt u direct contact op?
- Als u aanhoudende bloederige urine heeft met bloedstolsels.
- Bij bloedverlies uit de wondjes.
- Als er wondvocht of pus uit de wondjes komt.
- Als u niet kunt plassen.
- Bij aanhoudende koorts boven de 38.5°C.
- Als u plotseling optredende hoge koorts krijgt boven de 38.5°C.
- Bij aanhoudende of toenemende zwelling.
- Als u pijn blijft houden of als de pijn erger wordt .
Neem in deze gevallen:
- tijdens kantooruren contact op met de polikliniek Urologie;
- buiten kantooruren contact op met de Spoedeisende Hulp (SEH).
De telefoonnummers vindt u onder ‘Contactgegevens’,
Verhinderd
Bent u op de afgesproken datum verhinderd? Geef dit dan zo snel mogelijk door aan de polikliniek Urologie. Als u dit op tijd doet, kan een andere wachtende patiënt worden geholpen.
Vragen
Heeft u na het lezen van deze folder nog vragen? Neem dan contact op met de polikliniek Urologie.
Contactgegevens
Catharina Ziekenhuis
Telefoon 040 – 239 91 11
www.catharinaziekenhuis.nl
Spoedeisende Hulp
040 – 239 96 00
Polikliniek Urologie
040 – 239 70 40
Verpleegafdeling Chirurgie
040 – 239 75 50
Routenummer(s) en overige informatie over de afdeling Urologie kunt u terugvinden op www.catharinaziekenhuis.nl/urologie.
