De TVT-operatie voor behandeling van stressincontinentie (Folder)
5623 EJ Eindhoven
040 - 239 91 11

De TVT-operatie voor behandeling van stressincontinentie (Folder)
In overleg met uw arts is besloten u te opereren vanwege incontinentieklachten. Het doel van deze operatie is om urineverlies bij inspanning te verhelpen. Dit gebeurt door Tension free Vaginal Tape (TVT) te plaatsen. Dit is een spanningsvrij vaginaal bandje. Realiseert u zich dat voor u persoonlijk de situatie anders kan zijn dan in deze folder wordt beschreven.
Wat is inspanningsincontinentie?
Inspanningsincontinentie is een vorm van urineverlies die voorkomt bij inspanning zoals tillen, sporten, hoesten en niezen. Dit noemen we ook wel stresssincontinentie. Met ‘stress’ wordt hier bedoeld dat het urineverlies optreedt als de druk in de buikholte plotseling toeneemt door het aanspannen van de buikspieren. U verliest dan urine zonder dat u aandrang voelt.
Stellen van de diagnose
De arts (uroloog of gynaecoloog) stelt de diagnose stressincontinentie naar aanleiding van uw klachtenpatroon, lichamelijk onderzoek en het invullen van zogenoemde plasdagboekjes.
Ook kan u gevraagd worden met een volle blaas te komen zodat we u op een speciaal toilet met ingebouwd metertje kunnen laten plassen. Op deze manier kunnen we de kracht van de straal meten.
In sommige gevallen is het noodzakelijk aanvullend onderzoek te verrichten. Bij deze onderzoeken wordt de functie van de blaas en het sluitingsmechanisme onderzocht. Ook is het mogelijk de blaas van binnen te bekijken met speciale instrumenten. Als de arts hiervoor een goede reden heeft, zal hij/zij dit met u bespreken.
Meestal vragen we u om enkele dagen een plasdagboek bij te houden (mictielijst). U beschrijft hierin wanneer u plast, hoeveel u plast, hoeveel en hoe vaak u iets drinkt en op welke momenten u urine verliest.
Behandeling
Stressincontinentie gaat vaak gepaard met een verzwakking van de bekkenbodemspieren. De eerste keuze bij minimaal verlies van urine bij inspanning is het verstevigen van deze spieren. Deze behandeling wordt uitgevoerd door een geregistreerde bekkenfysiotherapeut in uw regio. U krijgt hiervoor een verwijzing. Deze behandeling is dan gericht op versteviging van de bekkenbodem (fysiotherapie, elektrostimulatie, biofeedback).
Wanneer deze behandeling voor u niet geschikt is of niet heeft gewerkt, dan is een operatieve ingreep een goed alternatief.
Wat is een TVT-operatie?
De TVT is rond 1995 ontwikkeld in Zweden en wordt steeds vaker toegepast in Nederland. De TVT-operatie is bedoeld om inspanningsincontinentie te verhelpen.
Net als bij andere operaties voor deze klacht is het doel het afsluitmechanisme van de blaas te verstevigen. In vergelijking met andere operaties is deze operatie weinig belastend. De kans is groot dat de klachten verbeteren. Bij de operatie wordt de urinebuis, die voor een optimale functie een stevige onderlaag nodig heeft, aan de onderzijde voorzien van een draagbandje. Daardoor stroomt de urine minder makkelijk ongewenst weg uit de blaas.
De TVT is een draagbandje van fijngeweven kunststof (niet oplosbaar).
Hoe verloopt een TVT-operatie?
De operatie wordt uitgevoerd op de operatiekamer en kan plaatsvinden onder narcose, met een ruggenprik of met een kortwerkend slaapmiddel dat gecombineerd wordt met een plaatselijke verdoving.
De arts brengt het bandje via de vagina in en zorgt ervoor dat dit achter het schaambeen langs onder de huid net boven het schaambeen uitkomt.
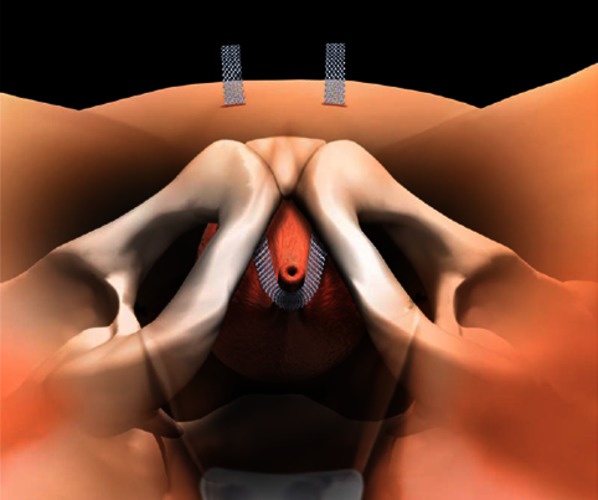
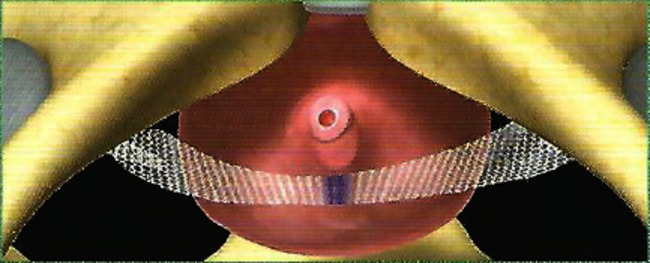
Bij het aanbrengen van een minibandje komen de uiteindes van het bandje niet via de huid naar buiten, maar deze worden verankerd via een speciale techniek. Het aanbrengen van het minibandje is een nog relatief nieuwe procedure waardoor de lange termijn effecten nog niet helemaal duidelijk zijn. De resultaten van de afgelopen drie jaar zijn vergelijkbaar met die van het TVT-bandje. Dit minibandje heeft als voordeel dat er minder kunststof wordt ingebracht en dat er na de operatie minder pijnklachten zijn.
Het bandje wordt niet vastgemaakt maar kan door de weerstand niet verschuiven en is binnen korte tijd vergroeid met de omgevende weefsels.
Tijdens de operatie controleert de arts via een kijkinstrument in uw blaas of er geen beschadiging van de urinebuis of blaas is opgetreden. Deze procedure is niet nodig tijdens het aanbrengen van een mini-bandje. De twee uiteinden van het bandje worden dan net onder de huid afgeknipt. Daarna wordt de huid gesloten, vaak met oplosbare hechtingen of met lijm. Op dit moment gebruiken we 2 verschillende (mini)bandjes. De arts maakt in overleg met u een keuze door de voor- en nadelen van de verschillende typen bandjes met u te bespreken.
Om ontstekingen te voorkomen, krijgt u tijdens de operatie een antibioticum. Bent u overgevoelig voor een bepaald antibioticum? Geef dit dan aan voor de operatie zodat de arts er rekening mee kan houden.
Resultaten
De kans dat uw klachten van urineverlies helemaal verdwijnen, is ongeveer 85%. Bij 8% van de geopereerde vrouwen vermindert het urineverlies duidelijk, maar zij zijn niet helemaal droog. Bij 6% van de vrouwen helpt de operatie niet. Bedenk dus dat er geen garantie op succes is.
Vraag invullen
Om te weten of de operatie volgens u geslaagd is en wat de gevolgen van de operatie zijn op uw kwaliteit van leven, verzoeken wij u 3 en 12 maanden na de ingreep via MijnCatharina een vraag in te vullen over hoe tevreden u bent met het effect van de behandeling.
Op deze manier kunnen we meewerken aan een landelijke registratie, zodat we aan patiënten die in de toekomst deze ingreep ondergaan nog duidelijker kunnen vertellen wat de gevolgen zijn van deze operatie.
Voorbereiding
Wanneer u bloedverdunnende medicijnen gebruikt, meldt u dit vooraf aan de arts. In overleg met uw behandelend arts moet u het gebruik van deze medicijnen geruime tijd voor de operatie stoppen.
Opname
U krijgt bericht op welke dag u wordt geopereerd en waar u zich nuchter moet melden.
Direct na de operatie kunt u pijn hebben in het operatiegebied. Hiervoor kunt u medicijnen krijgen.
De verpleegkundige op de afdeling meet nadat u heeft geplast of de blaas voldoende is leeg geplast.
Soms lukt het plassen niet direct of u kunt de blaas niet voldoende leeg plassen. U wordt dan geleerd hoe u zelf de blaas kunt legen met een klein kathetertje. De ervaring leert dat binnen enkele dagen tot weken u weer normaal kunt plassen zonder dat u zichzelf moet blijven katheteriseren.
Het wondje in de vagina veroorzaakt na de operatie een paar dagen wat bloedverlies en/of bloederige afscheiding. De eerste dagen kunt u paracetamol nemen tegen de pijn. U kunt een blauwe plek krijgen op de plaats van het litteken. Deze verdwijnt vanzelf.
Leefregels na de operatie
In de eerste weken na de operaties moet u situaties vermijden waarin veel druk op de operatiewond ontstaat zoals: tillen, persen, forse inspanning, hoesten en constipatie.
Tillen en sporten
Zwaar tillen en intensief sporten is onverstandig tijdens de eerste vier weken na de operatie, dit kan een goede genezing van het geopereerde gebied beïnvloeden. Het is dan ook belangrijk om de eerste vier weken na de operatie bij zwaardere huishoudelijke bezigheden hulp te regelen. Lichtere werkzaamheden, zoals koken of afwassen kunt u geleidelijk weer gaan doen. Maximale sterkte en genezing is opgetreden na drie maanden en tot die tijd moet het tillen van meer dan 10 kg worden vermeden. Na vier weken mag u weer beginnen met sporten. Luister naar de signalen van uw lichaam en ga niet te snel te veel doen.
Ontlasting
Het is belangrijk dat u uw ontlasting na de operatie zes weken zachter houdt dan u gewend bent. Bij hard persen kan het weefsel weer loslaten. Vezelrijke voeding, beweging en voldoende drinken (minimaal 2 liter per dag) helpen ook om de ontlasting zacht te houden. Blijf daarom in beweging als u weer thuis bent.
Roken
Probeer te stoppen met roken. Roken kan de wondgenezing vertragen en verhoogt het risico op wondinfecties.
Bekkenbodemoefeningen
Start een tot twee weken na de operatie met bekkenbodemoefeningen, indien de arts dit met u heeft afgesproken of als u al voor de operatie bekkenfysiotherapie volgde.
Vaginaal bloedverlies
Vaginaal bloedverlies kan tot 2 weken na de operatie optreden. U mag hiervoor geen tampons gebruiken. Het bloedverlies wordt langzaam minder en gaat vaak over in bruinige of gelige afscheiding. Spoel zo nodig twee keer per dag de buitenkant van de vagina schoon met de douche. De hechtingen in de schede lossen vanzelf op. Ze kunnen tot ruim zes weken na de operatie vanzelf naar buiten komen.
Douchen en baden
U mag in bad als er geen vaginaal bloedverlies meer is. Douchen mag altijd.
Seksualiteit
U krijgt het advies om de eerste vier weken na de operatie geen geslachtsgemeenschap (penetratie) te hebben (dit om het litteken goed te laten genezen). De eerste tijd na de operatie hebben de meeste vrouwen vaak minder zin in vrijen. De eerste gemeenschap wordt vaak ook als eng beschouwd. Aarzel niet om bij seksuele problemen een nieuwe afspraak met de gynaecoloog te maken om hierover te praten. Vaak kan er wat aan gedaan worden.
Fietsen
Na ongeveer vier weken mag u weer beginnen met fietsen, mits uw concentratie en conditie het toelaten. Het zitten op het zadel kan nog wel wat ongemakken geven.
Autorijden
U mag autorijden zodra u zich er zelf weer veilig bij voelt, meestal is dit na een tot twee weken. Het is verstandig de eerste keren geen grote afstanden te rijden en niet alleen te gaan. Vaak vergoedt uw autoverzekering eventueel gemaakte schade in de eerste weken na de operatie niet. U kunt dit navragen bij uw verzekering.
Ziekteverlof
Het is te adviseren om twee weken ziekteverlof in te plannen. Uw arts kan u hierin verder adviseren omdat dit afhankelijk is van uw werkzaamheden.
| 1-2 weken | 3-4 weken | 5-6 weken | Na 6 weken |
| Licht huishoudelijk werk | Huishoudelijk werk/activiteiten uitbreiden | Normale activiteiten hervatten | Controle gynaecoloog |
| Start bekkenbodemoefeningen | Maximaal 5 kg tillen | Fietsen kan, sporten langzaam opbouwen | Maximaal 10 kg tillen |
| Auto rijden indien mogelijk | Werk hervatten | Gemeenschap | |
| 30 minuten wandelen | Gebruik van tampons |
Complicaties
- Soms treedt een blaasontsteking op. Dit kan met antibiotica worden behandeld.
- Het komt voor dat spontaan plassen na verwijderen van de blaaskatheter niet meteen op gang komt. Dit komt doordat de blaas zich moet aanpassen aan de nieuwe situatie. Meestal wordt dit veroorzaakt door lokale zwellling rondom de plasbuis of door pijn, dit is meestal na 1 week voorbij. In bijna alle gevallen komt na enkele dagen tot weken het plassen spontaan op gang. Soms dient tijdelijk gekatheteriseerd te worden om ervoor te zorgen dat de blaas zich kan legen. Bij enkele vrouwen (minder dan 1%) blijft deze klacht bestaan. Als de problemen met plassen blijven bestaan ook nadat de zwelling voorbij is zal de arts andere opties, zoals het doornemen van het bandje, met u bespreken.
- Het kan zijn dat u last krijgt van een verhoogde aandrang tot plassen. Hierdoor is het soms lastig om de urine op te houden en ontstaat een nieuwe vorm van incontinentie: aandrangincontinentie. Meestal is dit tijdelijk, een enkele keer ook niet. Het is een complicatie die ook bij andere incontinentieoperaties voorkomt. Deze klachten kunnen (tijdelijk) worden bestreden met medicatie.
- Door het antibioticum dat u tijdens de operatie krijgt, ontstaat soms een vaginale schimmelinfectie. U merkt dit door jeuk en soms is ook het plassen is pijnlijk. Vraag de (huis)arts om een medicijn. Spoel zo nodig tijdens het plassen met water uit een fles, zodat het plassen minder pijnlijk is. Voorkom dat u de urine te lang ophoudt.
- Soms is er een bloeding achter het schaambeen. Deze bloeding stopt meestal vanzelf en heeft zelden een operatie nodig.
- Soms wordt het bandje na verloop van tijd zichtbaar in de vagina. Soms weken, maanden of jaren later. Soms krijgt uw partner last tijdens gemeenschap of u voelt zelf een oncomfortabel gevoel in de vagina. Soms is er bloederige afscheiding vanuit de vagina. Neemt u contact op met de arts om na te denken over een oplossing.
Controle na de ingreep
Na twee weken hebben wij telefonisch contact met u. Na zes weken volgt de nacontrole bij uw gynaecoloog. Indien u dit wenst, kunt u in plaats van de fysieke controle een telefonische controle krijgen. Geeft dit dan even aan. U krijgt deze afspraken mee bij ontslag uit het ziekenhuis.
Wanneer moet u contact opnemen?
Neem bij onverwachte gebeurtenissen zoals koorts, veel pijn, veel bloedverlies of niet goed kunnen uitplassen contact op met met de behandelend arts. Tijdens kantoortijden kan dat via de polikliniek Gynaecologie. In het weekend, ’s avonds en ’s nachts neemt u daarvoor contact op met de Spoedeisende Hulp.
Bij een van de volgende complicaties moet u tussentijds contact opnemen met het ziekenhuis:
- koorts (> 38,5°C);
- toenemende pijn;
- toenemende roodheid, zwelling of vochtverlies bij de wond;
- toenemend verlies van helderrood bloed;
- blaasklachten of pijn bij het plassen.
Meer informatie?
Wilt u meer lezen over dit onderwerp? Op de volgende websites vindt u veel informatie.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij leiden artsen, verpleegkundigen en andere zorgverleners op. Dit betekent dat ook een zorgverlener in opleiding uw behandeling, onderzoek of operatie kan uitvoeren. Maar dit is niet altijd zo. Uw veiligheid staat altijd bij ons voorop. Als een zorgverlener in opleiding u helpt, werkt deze altijd onder begeleiding van een gediplomeerd zorgverlener. Als u niet wilt dat een zorgverlener in opleiding u helpt, dan kunt u dit met uw arts bespreken.
Vragen
Heeft u na het lezen van deze folder nog vragen? Neem dan contact op met de polikliniek Gynaecologie.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Gynaecologie
040 – 239 93 00 (tijdens kantoortijden)
Verpleegafdeling Chirurgie
040 – 239 75 50
Spoedeisende Hulp
040 – 239 96 00 (’s nachts, ’s avonds en in het weekend)
Routenummer(s) en overige informatie over de polikliniek Gynaecologie vindt u op www.catharinaziekenhuis.nl/gynaecologie
