Kijkoperatie van de knie (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Kijkoperatie van de knie (Folder)
Artroscopie is een Grieks woord en betekent letterlijk kijken (scopie) in een gewricht (artros). In deze folder vindt u informatie over een artroscopie (kijkoperatie) van de knie. Beschreven wordt de bouw (anatomie) en werking van de knie, hoe en waarom een artroscopie wordt uitgevoerd, de voorbereiding op de artroscopie en de nazorg.
Anatomie van de knie
Drie botstukken zijn betrokken bij de kniebewegingen. Het bovenbeen, het scheenbeen en aan de voorkant de knieschijf. De uiteinden van het bovenbeen en het scheenbeen zijn bedekt met een laagje kraakbeen. Deze kraakbeenlaag is elastisch en kan schokken en stoten opvangen. Het gewricht wordt verstevigd met gewrichtsbanden die ligamenten worden genoemd. Het kniegewricht heeft een binnenband (mediale band) en een buitenband (laterale band). Centraal in de knie liggen de voorste en achterste kruisband.
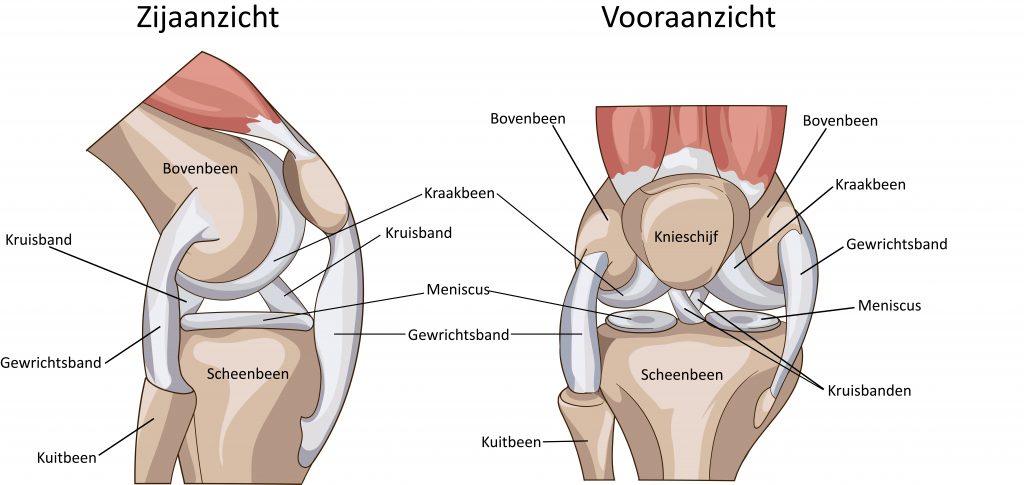
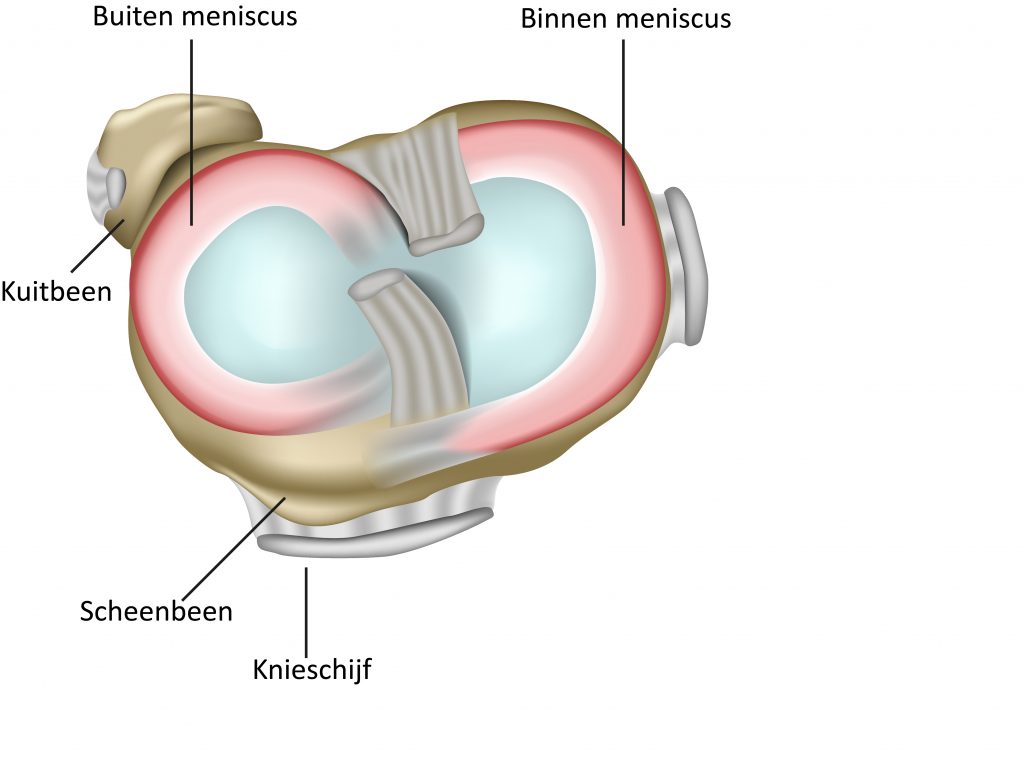
Tussen het gewrichtskraakbeen van het bovenbeen en van het scheenbeen bevinden zich twee halvemaanvormige stukjes kraakbeen. Aan de binnenkant van het gewricht de binnenmeniscus en aan de buitenkant van het gewricht de buitenmeniscus. Deze menisci werken als schokdempers en zorgen dat het onderbeen goed aansluit op het bovenbeen.
Waarom een artroscopie?
Door lichamelijk onderzoek, het maken van röntgenfoto’s en/of MRI kan de orthopeed beoordelen of er afwijkingen in de knie aanwezig zijn. Wanneer spontaan herstel uitblijft, of wanneer er blokkade klachten van de knie zijn, kan het nodig zijn om middels een kijkoperatie het probleem op te lossen. In de huidige tijd wordt een kijkoperatie niet meer uitgevoerd om alleen het gewricht te bekijken, maar zal dit vrijwel altijd gepaard gaan met een vooraf bepaalde behandeling.
De meest voorkomende afwijkingen en behandelingen zijn:
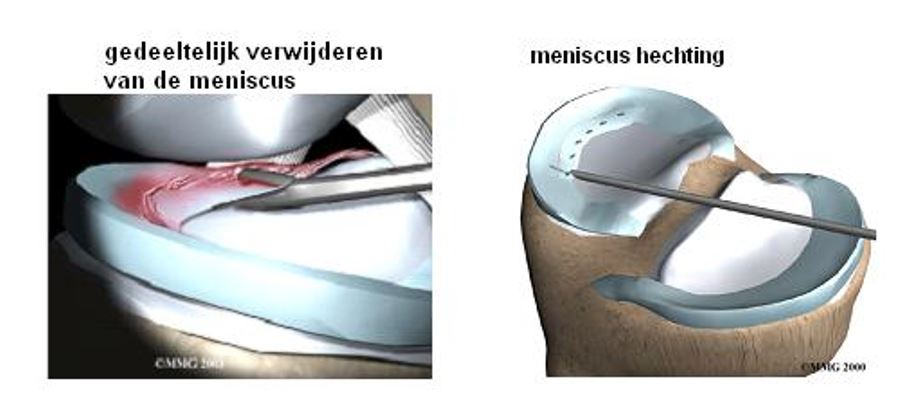
- Verwijderen of hechten gescheurde meniscus
- Behandeling kraakbeen beschadiging
- Verwijderen losse stukjes bot- en/of kraakbeen
- Gescheurde voorste en/of achterste kruisband
- Ontsteking van het slijmvlies (reuma)
- Behandeling verschillende knieprothese problemen
Meniscusscheuren
Meniscusscheuren komen op elke leeftijd voor. Bij jonge mensen is de oorzaak van een meniscusscheur meestal een verkeerde draaibeweging van de knie (bijvoorbeeld door een sportletsel), waardoor de meniscus tussen het onder- en het bovenbeen bekneld wordt. Bij oudere mensen kan de meniscus rafelig worden (slijten) of scheuren.
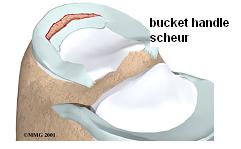
Er kan een scheur optreden: de zogenaamde ‘bucket handle’ scheur. De meniscus is dan in het midden gescheurd.
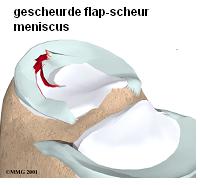
Er kan een verticale scheur optreden de zogenaamde ’torn flap’ scheur.
Symptomen van een meniscusscheur
- Pijn: eerst voorkomende klacht is pijn, voornamelijk bij volledig buigen en volledig strekken van uw knie. U kunt de pijn plaatselijk voelen aan de binnenzijde of buitenzijde van de knie maar het kan ook zijn dat u de pijn door de gehele knie voelt. Ook het verdraaien van uw knie (bijvoorbeeld bij in en uit de auto stappen) kan pijnlijk zijn.
- Zwelling: uw knie kan zwellen en daardoor stijf en strak aanvoelen. Dit komt doordat er te veel vocht aanwezig is in uw kniegewricht.
- Slotklachten: wanneer de scheur groot genoeg is kan een deel van uw meniscus tussen het boven- en het onderbeen knel komen te zitten waardoor u uw knie niet meer goed kunt strekken (‘op slot’ zit).
- Knappend geluid of gevoel in de knie: soms hoort u een klik in de knie of voelt u iets verspringen.
Onderzoek
Uw orthopeed probeert vast te stellen waar de pijn zich in uw kniegewricht bevindt en of er andere klachten zijn, zoals slotklachten of klikken. Altijd wordt een röntgenfoto gemaakt om te kijken naar de botstructuren. Een tweede mogelijkheid is het maken van een magnetic resonance imaging (MRI) die een goed beeld kan geven van de menisci. Of er een MRI wordt gemaakt is afhankelijk van de aard en duur van uw klachten en uw leeftijd.
Behandeling
De behandeling van meniscusscheuren is door nieuwe inzichten de laatste jaren ingrijpend gewijzigd. Dit betekent, dat waar mogelijk, het spontane natuurlijke herstel eerst zal worden afgewacht. Op deze wijze worden negatieve effecten van het verwijderen van (een deel) van de meniscus voorkomen.
Acuut meniscusletsel
Bij acute letsels met een bewegingsbeperking van de knie en als meest waarschijnlijke oorzaak een gescheurde meniscus. Zullen we binnen korte termijn (ongeveer twee weken) een artroscopie verrichten. Bij jonge patiënten zal altijd geprobeerd worden de meniscus te hechten, of deze zo beperkt mogelijk te verwijderen.
Meniscusletsel door slijtage
Pas wanneer de klachten langer dan drie maanden bestaan en niet door therapie of medicatie onder controle komen, kan een artroscopie worden verricht om het betrokken deel van de meniscus te verwijderen. Er dient dan wel rekening te worden gehouden met een grotere kans op blijvende klachten als onderdeel van de aanwezige slijtage.
Kraakbeen-beschadiging
Kraakbeen beschadiging wordt ingedeeld in vier graden.
- Graad 1: het kraakbeen is wat zacht.
- Graad 2: het kraakbeen is wat zacht en heeft wat scheurtjes
- Graad 3: het kraakbeen heeft wat scheuren en groeven
- Graad 4: het kraakbeen is verdwenen en er is kaal bot zichtbaar.
Meestal is er geen oorzaak te vinden voor de kraakbeen beschadiging. Bij het ouder worden vermindert de kwaliteit van het kraakbeen en ontstaat er kraakbeen beschadiging, ook wel slijtage genoemd. Kraakbeen beschadiging kan ook optreden na een infectie van de knie of als gevolg van een letsel van de knie.
Pijn
Beschadiging van het kraakbeen van de knie veroorzaakt pijn. Wanneer de beschadiging zich aan de achterzijde van de knieschijf bevindt dan is de pijn aan de voorzijde van de knie voelbaar. Zit de beschadiging aan de binnenkant van de knie dan heeft u pijn aan de binnenzijde. Zit de beschadiging aan de buitenzijde van de knie dan heeft u pijn aan de buitenzijde van uw knie.
De pijn wordt niet veroorzaakt door het kraakbeen zelf of het onderliggende bot. Alleen bij kraakbeen beschadiging graad 4 komt het onderliggende bot vrij te liggen wat pijnklachten kan veroorzaken.
In het beginstadium treedt de pijn op na inspanning. In een vergevorderd stadium is de pijn de hele dag door aanwezig. ’s Morgens kunt u niet goed op gang komen. Dit wordt wel startpijn/startstijfheid genoemd. Door de irritatie van het slijmvlies kan er een zwelling van uw knie optreden.
Behandeling
In zeldzame gevallen kan er bij beperkte schade aan het kraakbeen, na een doorgemaakt ongeval, besloten worden tot een artroscopie. Tijdens de kijkoperatie kunnen dan de losse randen worden gestabiliseerd en er kunnen gaatjes in het onderliggende bot gemaakt worden om het ontbrekende kraakbeen stukje te vervangen door littekenweefsel. Een kijkoperatie vanwege algemene slijtage van de knie is bewezen niet effectief en wordt om die reden dan ook niet meer uitgevoerd.
Voorbereiding op de operatie
Pre-operatieve screening en anesthesie
U wordt geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek bespreken we de verdoving (anesthesie) en pijnstilling met u. We bespreken waarop u moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast spreken we af hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft als u medicijnen gebruikt. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
Overige voorbereidingen
- Na de operatie mag u niet zelf autorijden of van het openbaar vervoer gebruik maken. U moet dus iemand regelen die u na de operatie op komt halen.
- Als u na de operatie gebruik moet maken van krukken, hoort u dat van de orthopeed. U kunt de krukken, op vertoon van een geldig legitimatiebewijs lenen bij een thuiszorgwinkel. Zorg dat u deze voor de operatie heeft geregeld.
- Onthaar uw knie van tevoren niet zelf. Dit kan wondjes of uitslag veroorzaken en een reden zijn om u niet te kunnen opereren. Mocht het nodig zijn om uw knie te ontharen, dan gebeurt dit op de operatiekamer.
- Smeer uw benen de dag voor de operatie niet meer in met bodylotion of andere middelen, aangezien dit de werkzaamheid van de ontsmettingsmiddelen kan verminderen.
- Zorg ervoor dat u voldoende paracetamol en/of ibuprofen in huis hebt, dit krijgt u niet vergoed bij de apotheek.
- Gebruikt u bloedverdunnende medicijnen? Bespreek dit dan vóór uw opname met uw behandelend arts en/of de anesthesist. Deze medicijnen kunnen tijdens en na de operatie meer bloedverlies geven.
Gang van zaken tijdens de atroscopie
De artroscopie is een operatie die plaatsvindt onder regionale verdoving (ruggenprik) of algehele verdoving (narcose). U maakt hier samen met uw behandelend arts en anesthesist een keuze in.
Na de verdoving krijgt u een bloeddrukband om uw been. Het bloed wordt weggestreken uit uw been, waarna de bloeddrukband wordt opgepompt. Hierdoor is er minder bloed in uw kniegewricht aanwezig tijdens de operatie. De orthopeed heeft nu een duidelijker beeld tijdens de operatie.
De orthopedisch chirurg maakt een snee in uw huid ter grootte van een knoopsgat en brengt de artroscoop in het kniegewricht. Een arthroscoop is een smalle buis van 4 mm doorsnede met een miniatuurlens en een lichtkabel. Via de miniatuurlens verschijnt een beeld van uw gewricht op een beeldscherm. De orthopeed vult het gewricht met een zoutwateroplossing, waardoor uw knie uitzet en de orthopeed makkelijker kan werken. Door het maken van nog een kleine opening kan de orthopedisch chirurg verschillende soorten werkinstrumenten invoeren, zoals schaartjes en tasthaakjes om een kapotte meniscus los te knippen of paktangetjes om losse stukjes kraakbeen te verwijderen.
Nazorg
Na de operatie heeft u een drukverband om uw knie. Dit moet u 24 uur laten zitten. Hierna vervangt u het drukverband door een ‘Tubigrip’. Dit is een soort steunende, elastische kous die u alleen overdag hoeft te dragen. Deze krijgt u van de afdeling mee. Krukken zijn vaak maar kortdurend nodig totdat u weer veilig kan lopen, tenzij anders voorgeschreven door uw arts
Het gebruik van de bloeddrukband om uw been tijdens de operatie, kan een kneuzing van het bovenbeen veroorzaken. Deze klachten verdwijnen vanzelf.
Bij gedeeltelijke verwijdering van de meniscus
Als er een gedeelte van de meniscus verwijderd is mag u de knie belasten, op geleide van de pijn. Het is normaal dat de knie de eerste 2 weken iets pijnlijk is maar dit wisselt sterk per persoon. Na twee weken komt u terug op het poliklinische spreekuur. Als het goed gaat en de knie minder dik is, mag u de belasting uitbreiden. Houd er wel rekening mee dat de knie ongeveer zes weken nodig heeft om zich volledig te herstellen. Ook werkhervatting mag op geleide van klachten plaatsvinden, tenzij uw arts anders heeft voorgeschreven
Wanneer er ook slijtage aanwezig was in uw knie, dan moet u rekening houden met een duidelijk langere duur van herstel en is er ook vaker fysiotherapeutische begeleiding nodig na de operatie. Overlegt u met uw behandelend arts wanneer u weer met sporten kunt beginnen.
Bij een gehechte meniscus
Als de meniscus gehecht is, moet u de eerste vier weken met krukken lopen en mag u uw been een beetje belasten. Ook krijgt u gedurende vier weken een ‘extention lock brace’. Dit is een versteviging die uw knie tijdelijk ondersteunt en ervoor zorgt dat u uw knie niet te ver kunt buigen. Na twee weken start u met fysiotherapie om de spieren te versterken
Leefregels
Voor uw herstel is het belangrijk dat u zich aan de volgende leefregels houdt, tenzij anders besproken is met uw arts:
- Als de wond na 48 uur droog is mag u zonder pleister kort douchen. Een pleister is daarna niet meer nodig.
- Pijnstilling: Na de operatie kunt u paracetamol gebruiken, die u zelf in huis moet halen. De gebruikelijke dosering voor volwassenen is 3 keer per dag 1000 mg. Als het nodig is mag u 1000 mg per dag extra innemen, zodat de maximale dosering voor volwassenen 4000 mg per dag is.
Afhankelijk van uw situatie zal de anesthesioloog nog extra pijnstillende medicijnen voorschrijven. Deze krijgt u mee van de afdeling Kortverblijf en Dagverpleging. - Buigen van uw knie: het is niet aan te raden uw knie de eerste dagen meer dan negentig graden te buigen. Er komt dan veel druk op de wondjes en deze kunnen weer gaan lekken.
- Lopen: echte wandelingen dient u de eerste twee tot drie dagen te vermijden.
- Werken: het moment waarop u weer kunt werken is afhankelijk van de aard van de operatie en het soort werk dat u doet. In het algemeen wordt tien tot veertien dagen aangehouden voor zittend werk en drie weken voor zwaarder werk.
- Sporten: het moment waarop u weer kunt beginnen met sporten varieert afhankelijk van de operatie en het type sport. Het is niet verstandig contactsporten (bijvoorbeeld voetbal en hockey) binnen een maand te hervatten.
- Zwelling van uw knie: als er een zwelling van uw knie ontstaat of deze toeneemt is dit een sein dat u het wat rustiger aan moet doen.
- We raden u aan de eerste twee weken niet te fietsen of zelf auto te rijden. Overleg hierover met de orthopeed. Dit is namelijk afhankelijk van wat er tijdens de ingreep is gebeurd.
Wanneer neemt u direct contact op?
In de volgende gevallen neemt u direct contact op met het ziekenhuis:
- als de hele knie of het onderbeen dik wordt en/of meer pijn gaat doen;
- als u niet meer op het been kunt staan, terwijl dit van tevoren goed mogelijk was.
- als u koorts krijgt (boven de 38.5°C) en als u zich daarbij niet goed voelt.
Tijdens kantooruren neemt u contact op met de polikliniek Orthopedie. Buiten kantooruren neemt u contact op met de Spoedeisende Hulp.
Controle
Na twee weken komt u terug op het poliklinisch spreekuur bij de nurse practitioner of arts-assistent. Deze controleert de wond, verwijdert de hechtingen en neemt de operatie en nabehandeling met u door. Als het nodig is, wordt voor u nog een controleafspraak bij de orthopeed gemaakt.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij leiden artsen, verpleegkundigen en andere zorgverleners op. Dit betekent dat ook een zorgverlener in opleiding uw behandeling, onderzoek of operatie kan uitvoeren. Maar dit is niet altijd zo. Uw veiligheid staat altijd bij ons voorop. Als een zorgverlener in opleiding u helpt, werkt deze altijd onder begeleiding van een gediplomeerd zorgverlener. Als u niet wilt dat een zorgverlener in opleiding u helpt, dan kunt u dit met uw arts bespreken.
Vragen
Heeft u na het lezen van deze folder nog vragen, dan kunt u bellen naar de polikliniek Orthopedie.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Spoedeisende Hulp
040 – 239 96 00
Polikliniek Orthopedie
040 – 239 71 80
Routenummer(s) en overige informatie over de afdeling Orthopedie kunt u terugvinden op www.catharinaziekenhuis.nl/orthopedie
