Anterieure (voorste) cervicale spondylodese (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Anterieure (voorste) cervicale spondylodese (Folder)
In deze folder kunt u de door de orthopedische chirurg gegeven informatie over de operatie nog eens rustig doorlezen. Dit is een algemene folder, voor u persoonlijk kan de situatie anders zijn dan hier is beschreven. Het is belangrijk dat u goed weet wat de operatie inhoudt, welke voorbereidingen u zelf moet treffen en wat u kunt verwachten na de operatie. Ook bevat deze folder belangrijke instructies voor uw herstel. Lees deze folder daarom goed door.
De nekwervels en slijtage
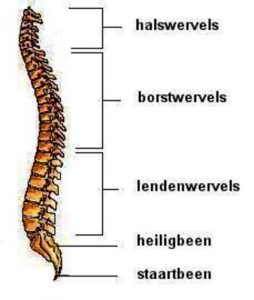
Anatomie van halswervelkolom
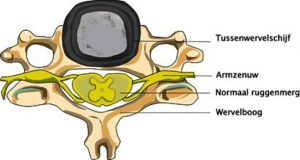
De halswervelkolom bestaat uit zeven wervels. In totaal zijn er 7 nek- (of cervicale) wervels C1 t/m C7. Met uitzondering van de twee bovenste wervels (C1 en C2), ligt er tussen twee opvolgende halswervels telkens een tussenwervelschijf. De schijf is elastisch en fungeert als een soort schokdemper. Bovendien zorgt de tussenwervelschijf ervoor dat de wervels enigszins ten opzichte van elkaar kunnen bewegen. Centraal in de tussenwervelschijf zit een kern (de nucleus) die bestaat uit een gelachtige massa. In geval van een hernia (ook wel hernia nucleus pulposi) is er sprake van een uitpuilende kern van de tussenwervelschijf die druk kan geven op een zenuw. Dit kan leiden tot uitstralende pijn en/of gevoelsstoornissen. Naarmate we ouder worden treedt er bovendien slijtage op en wordt de tussenwervelschijf smaller. Hierdoor neemt de schokdempende functie af. Ook kan de stand tussen wervels ten opzichte van elkaar veranderen waardoor een zenuw bekneld kan raken.
 |
 |
Wat is een spondylodese?
Een spondylodese is een operatie waarbij twee of meer wervels onbeweeglijk aan elkaar worden vastgezet. Deze operatie heeft als doel het stabiliseren van de wervels en het wegnemen of verminderen van uw pijnklachten of gevoelsstoornissen.
Redenen om een spondylodese te ondergaan
Er is een aantal redenen (indicaties) om een spondylodese te ondergaan. Voorbeelden hiervan zijn:
- een vernauwing van het wervelkanaal;
- zenuwbeknelling die niet vanzelf overgaat;
- instabiliteit van de wervelkolom;
- fractuur/letsel van de wervelkolom;
- tumor in de wervelkolom;
- infectie in de wervelkolom.
Uw behandelend orthopedisch chirurg zal u uitleggen wat bij u de reden is voor de operatie.
Vóór uw opname
Wanneer u samen met uw arts besloten hebt tot het verrichten van een spondylodese, krijgt u van de polikliniekassistente een informatiemapje. Ook vragen we u via een website een vragenlijst in te vullen. Dit is belangrijk voor de kwaliteitsbewaking van onze behandelingen.
Pre-operatieve screening en anesthesie
U wordt binnenkort geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Hier bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens het gesprek bespreken we welke vorm van verdoving (anesthesie) en pijnstilling voor u geschikt is. Ook geven we uitleg over waar u op moet letten met eten, drinken en roken in de dagen rond de operatie. Daarnaast spreken we af hoe u in die periode uw medicijnen gebruikt – ook als u bloedverdunners gebruikt.
Omdat we uw medicijnen willen controleren, krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnenoverzicht of medicijnpaspoort bij de hand heeft Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
De verdoving
De operatie vindt plaats onder algehele anesthesie, dat wil zeggen dat u onder narcose zult gaan. De anesthesist bespreekt dit met u.
Belangrijk!
Gebruikt u bloedverdunnende medicijnen? Bespreek dit dan met uw behandelende arts en/of de arts op de polikliniek Pre-operatieve screening.
Voorbereiding thuis
- U mag na de opname niet zelf naar huis rijden. Regel daarom van tevoren dat iemand anders u komt ophalen wanneer u weer naar huis mag.
- Vanwege de narcose die u krijgt, moet u nuchter zijn voor de operatie. Dat betekent dat u zes uur voorafgaand aan de operatie niet meer mag eten, drinken of roken.
Meenemen naar het ziekenhuis
Neem bij uw opname het volgende mee naar het ziekenhuis:
- Nachtgoed en toiletartikelen.
- Gemakkelijke kleding voor tenminste twee dagen. Het is de bedoeling dat u vanaf de eerste dag na de operatie uw eigen kleding en schoenen draagt.
- Alle medicijnen die u normaal thuis gebruikt. Neem voldoende mee, voor minimaal 24 uur en in de oorspronkelijke verpakking.
- Een recente medicatielijst. U kunt deze bij uw apotheek opvragen.
Dag voor uw opname
Een werkdag voorafgaand aan uw opname wordt u gebeld door de assistent van de afdeling Orthopedie. Er zal hierbij worden gevraagd of er iets in uw medische situatie is veranderd sinds uw bezoek aan de polikliniek Pre-operatieve screening. Ook zal worden gevraagd of u een recente infectie heeft doorgemaakt of dat u ergens wondjes heeft. Dit kan namelijk een risico met zich meebrengen voor de genezing van de operatiewond. De operatie moet dan, voor uw eigen veiligheid en gezondheid, mogelijk worden uitgesteld.
Uw opname
Algemene informatie over een opname in het Catharina Ziekenhuis vindt u in de folder ‘Informatie over uw opname’, die u heeft gekregen. Lees ook deze informatie goed door, vóór uw opname.
De dag van de opname
Meestal wordt u op de dag van de operatie opgenomen op de opnameafdeling. Wanneer uw behandelende arts of anesthesist u uitgebreider wil onderzoeken of voorbereiden, kan het nodig zijn u eerder op te nemen.
Opnamegesprek
Een verpleegkundige voert met u een opnamegesprek. Als u overgevoelig bent voor een bepaalde stof, dan moet u dit laten weten aan de verpleegkundige van de verpleegafdeling. Als u wondjes of infecties heeft, is het belangrijk dat u dit doorgeeft aan de verpleegkundige. Hierdoor zou de operatiewond namelijk geïnfecteerd kunnen raken. De operatie moet dan mogelijk worden uitgesteld.
De dag van de operatie
De verpleegkundige treft de laatste voorbereidingen. U krijgt een operatiejasje aan, een armbandje met uw gegevens om en (indien afgesproken) medicijnen om rustig te worden. Als u een gebitsprothese heeft, doet u deze uit. Ook doet u uw sieraden af. Daarna brengt een verpleegkundige u in bed naar de operatieafdeling. U gaat eerst naar de voorbereidingskamer, waar een verpleegkundige u opvangt en u verder voorbereidt. De anesthesieverpleegkundige brengt een infuus bij u in. Via het infuus krijgt u vocht en medicijnen toegediend. Vervolgens gaat u naar de operatiekamer.
De operatie
In de operatiekamer zal het complete operatieteam de zogenaamde ’timeout-procedure’ uitvoeren. Hierbij worden, samen met u, uw persoonsgegevens gecontroleerd, de operatie die zal worden uitgevoerd, uw gezondheidsgegevens en of alle te gebruiken anesthesie- en operatiematerialen aanwezig en beschikbaar zijn. Dit is een veiligheidscheck. Pas daarna wordt u onder narcose gebracht. Het operatieteam desinfecteert het operatieveld (hals) met chloorhexidine. Dit is een rozekleurige vloeistof. Na de operatie blijft deze kleurstof nog enkele dagen zichtbaar op uw huid. Uw hals wordt steriel afgedekt en de operatie kan beginnen.
Deze operatie wordt door de orthopedisch chirurg uitgevoerd samen met de neurochirurg. Om bij de nekwervels te komen, wordt aan de voorzijde van de hals, naast het strottenhoofd, een snede gemaakt. De halswervelkolom wordt vrij gelegd op de plaats waar de hernia zich bevindt en/of waar de tussenwervelschijf versleten is. De tussenwervelschijf wordt dan verwijderd. Daarna wordt er een korfje (cage) geplaatst tussen de wervels in de lege tussenwervelruimte. Hierdoor zullen de beide wervels aan elkaar vastgroeien en wordt voorkomen dat de ruimte voor de zenuwen afneemt. Tot slot wordt de wond in de hals gehecht en wordt er een kleine drain aangelegd om bloed weg te kunnen laten lopen.

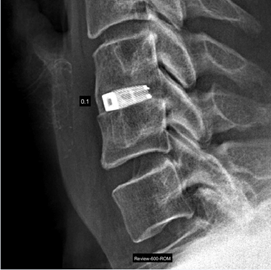
Voorbeeld van de titanium cage zoals die we gebruiken bij de operatie via de halszijde.
Na de operatie
Na de operatie gaat u naar de uitslaapkamer. Hier wordt uw toestand nauwkeurig in de gaten gehouden. De wond, uw bloeddruk, polsslag, ademhaling en temperatuur worden regelmatig gecontroleerd. Na één tot twee uur, als u goed hersteld bent, gaat u naar de verpleegafdeling.
Op de verpleegafdeling
Na de operatie komt u op de verpleegafdeling te liggen. U kunt zelf uw naaste bellen en op de hoogte brengen dat u op de afdeling ligt. Op de afdeling krijgt u een dagkaart waar informatie op staat wat u gedurende uw opname kunt verwachten, algemene informatie, medicatie die u krijgt en de leefregels. Lees deze rustig door en als u vragen heeft, probeer deze dan te bundelen waarna u de vragen kunt stellen aan de verpleegkundige.
Op de afdeling wordt uw toestand regelmatig gecontroleerd. Het kan zijn dat u nog wat slaperig of suf bent. In uw arm zit nog het infuus. Wanneer u zich goed voelt mag u uit bed. De dag na de operatie wordt er bloed geprikt en een controle röntgenfoto gemaakt. Ook wordt de drain verwijderd. Wanneer er geen bijzonderheden optreden mag u in principe de dag na de operatie naar huis.
Mogelijke complicaties en risico’s
Infecties
Om infecties te voorkomen, krijgt u tijdens de operatie antibiotica.
Trombose en longembolie
Bij trombose ontstaan er bloedstolsels in de bloedvaten. Als het bloedstolsel zich verplaatst door de bloedbaan, kan een embolie (bloedafsluiting op een andere plek) ontstaan die het bloedvat afsluit. Het weefsel dat door dit bloedvat hoort te worden voorzien van zuurstof, krijgt dan te weinig bloed. Hierdoor kan schade aan dat weefsel ontstaan.
Nabloeding
Na de operatie zit er een slangetje (drain) in de wond om het overtollige wondvocht(bloed) weg te laten lopen. Indien er een nabloeding optreedt, zult u terug naar de operatiekamer moeten worden gebracht om de bloeding te stelpen. Gelukkig komt dit zelden voor. Indien door een nabloeding de zwelling plaatselijk in het wondgebied toeneemt, kan de luchtpijp in de problemen komen. Waarschuw bij toenemende benauwdheid direct de arts of verpleegkundige.
Beschadiging aan een zenuw
Dit treedt slechts zelden op, maar kan aanleiding geven tot heesheid, slikproblemen, krachtverlies en gevoelsstoornissen.
Keel- en/of stemklachten
Het komt na de operatie regelmatig voor dat patiënten in het begin keelklachten en/of milde heesheid hebben. Dit komt doordat tijdens de operatie de luchtpijp en slokdarm opzij worden gehouden om goed bij de halswervels te kunnen komen. Deze klachten verdwijnen doorgaans weer vanzelf.
Pijn in de nek of tussen de schouderbladen
Het is gebruikelijk dat patiënten na de operatie pijn in hun nek of tussen de schouderbladen ervaren. Dit wordt veroorzaakt door het vastzetten van de nekwervels. Deze klachten zullen in de weken tot maanden na de operatie vanzelf afnemen. Als de spieren toch erg stijf blijven en/of u er veel klachten van heeft, kan het zinvol zijn hiervoor een fysiotherapeut in te schakelen.
Belangrijk!
- Vertel het de verpleegkundige meteen als u pijn heeft, zodat hiervoor medicijnen gegeven kunnen worden.
- Het is belangrijk te vermelden wanneer u na de operatie klachten heeft van heesheid slikproblemen, benauwdheid, krachtsverlies en/of gevoelsstoornissen.
- Indien u ten opzichte van voor de operatie een achteruitgang van kracht en/of gevoel in de armen of de benen ervaart moet u dit ten alle tijden aan de zaalarts en/of verpleegkundige melden. Ook wanneer u spontaan incontinentie ervaar moet u dit melden bij de zaalarts en/of verpleegkundige. Indien deze klachten ontstaan in de eerste weken na de operatie moet u contact opnemen met de poli Orthopedie en buiten kantooruren met de spoedeisende hulp van het Catharina Ziekenhuis. Deze klachten kunnen een reden zijn om u weer op te nemen voor verdere diagnostiek of behandeling.
Ontslag uit het ziekenhuis
Als alles goed gaat, mag u de eerste dag na de operatie naar huis. U krijgt de volgende papieren mee:
- Een controleafspraak met de orthopedische chirurg, ongeveer zes weken na de operatie.
- Een verwijzing om een röntgenfoto te laten maken. Deze foto moet u vóór uw afspraak met de orthopedisch chirurg laten maken.
- Een zogenoemde medicatielijst. Op deze lijst staat de medicatie die na de operatie wordt voorgeschreven, zoals pijnstilling.
De oplosbare hechtingen hoeven niet te worden verwijderd, tenzij de verpleegkundige anders aangeeft. U dient dan zelf contact op te nemen met uw huisarts om hier een afspraak voor te maken.
Vervoer
Zoals u al eerder heeft gelezen, mag u niet zelf naar huis rijden. Regel daarom van tevoren dat iemand anders u komt ophalen.
Leefregels
Het is belangrijk dat u zich zes weken na de operatie (tot aan uw afspraak met de orthopedisch chirurg) houdt aan de volgende leefregels:
- U mag voorzichtig zwemmen
- Indien u geen zware pijnstilling meer gebruikt en u voldoende om u heen kunt kijken, mag u weer fietsen en autorijden.
- U mag de eerste 6 weken niet duiken, mountainbiken of wielrennen.
- Maak geen onverwachte bewegingen zoals springen, trekken, stoten, duwen, vangen, werpen of schoppen.
- Til geen dingen die zwaarder zijn dan vijf kilo.
- Maak bewegingen zo natuurlijk mogelijk.
- Rook minimaal een jaar niet! Door roken groeit het bot minder goed vast.
- De oplosbare hechtingen hoeven niet te worden verwijderd, tenzij ander wordt aangegeven door de verpleegkundige. U heeft een waterdichte pleister op de wond zitten waarmee u kortdurend mag douchen, niet in bad of in de sauna. De pleister mag tot 2 weken blijven zitten
Nazorg
U dient contact op te nemen met de polikliniek orthopedie, als na de operatie één van onderstaande problemen ontstaat:
- Als de operatiewond gaat lekken;
- Als de operatiewond rood en/of warm aanvoelt;
- Als u koorts krijgt boven de 38,5 º Celsius;
- Bij pijn die niet reageert op de pijnstillers.
- Als u slikklachten krijgt of hees wordt of als er krachtsverlies of gevoelsstoornissen optreden die u voor de operatie nog niet had.
U kunt de polikliniek Orthopedie bereiken tijdens kantooruren. Buiten kantooruren kunt u in deze gevallen contact opnemen met de afdeling Spoedeisende Hulp. In overleg met een van de artsen kan dan worden bekeken wat er eventueel moet gebeuren.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij bieden tal van opleidingsmogelijkheden voor artsen, verpleegkundigen en paramedische beroepen en werken daarin nauw samen met opleidingscentra en –ziekenhuizen in de regio. Dit kan betekenen dat uw behandeling, onderzoek of operatie (mede) uitgevoerd wordt door een zorgverlener in opleiding. Denk hierbij aan een arts in opleiding tot specialist, een coassistent of een verpleegkundige in opleiding. Veiligheid is het allerbelangrijkste, daarom staat de zorgverlener in opleiding altijd onder supervisie van een gekwalificeerde zorgverlener. Indien u uitdrukkelijk niet wenst geholpen te worden door een zorgverlener in opleiding, kunt u dit aangeven bij uw behandelend arts.
Vragen
Mocht u na het lezen van deze folder nog vragen hebben, dan kunt u die stellen aan uw behandelend arts, of de verpleegkundige van de afdeling Orthopedie. Tijdens kantooruren zijn de verpleegkundigen van de afdeling Orthopedie telefonisch bereikbaar.
Voor aanvullende informatie op deze folder verwijzen wij u naar www.zorgvoorbeweging.nl
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Afdeling Orthopedie
040 – 239 71 80
Spoedeisende Hulp
040 – 239 96 00
Routenummer(s) en overige informatie over de afdeling Orthopedie kunt u vinden op www.catharinaziekenhuis.nl/orthopedie
