Atriumfibrilleren en katheterablatie (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Atriumfibrilleren en katheterablatie (Folder)
Binnenkort wordt u behandeld voor de hartritmestoornis atriumfibrilleren (AF). Uw cardioloog heeft u hierover geïnformeerd en de behandeling besproken die bij u van toepassing is. Met deze folder informeren we u over de diverse mogelijkheden die worden toegepast in het behandelcentrum van het Catharina Hart- en Vaatcentrum.
Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan hier is beschreven.
Wat is atriumfibrilleren?
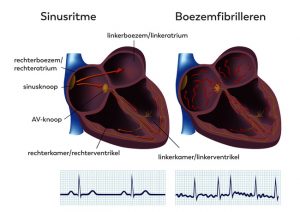
Atriumfibrilleren, afgekort AF en ook wel boezemfibrilleren genoemd, is één van de meest voorkomende stoornissen in het ritme van het hart. Het normale hartritme is regelmatig met een snelheid tussen de 50 en 90 slagen per minuut in rust. Dit ritme wordt gemaakt in de sinusknoop, een orgaan hoog in de rechterboezem. Hier ontstaat een elektrische impuls die zich in korte tijd door beide boezems verspreidt. De snelheid, ook wel frequentie genoemd, van het sinusritme ligt in rust tussen de 50 en 90 slagen per minuut. Bij inspanning kan dit oplopen tot 150 en 190 slagen per minuut. Dit is afhankelijk van de leeftijd. Bij atriumfibrilleren is er een heel snel en onregelmatig hartritme in de beide boezems van meer dan 300 slagen per minuut. Hierbij bewegen vele elektrische impulsen zich snel en kriskras door elkaar. Het lijkt op een soort ‘elektrische chaos’ in de boezems. Slechts een deel van de boezemslagen wordt voorgeleid naar de kamers van het hart, waardoor de hartslag meestal op tussen de 100 en 160 slagen per minuut uitkomt.
Vaak is het beloop van atriumfibrilleren progressief en aanvankelijk zijn er relatief korte aanvallen die spontaan over gaan. In de loop van de tijd gaan deze aanvallen langer duren en op een gegeven moment stoppen ze alleen nog na het toedienen van medicijnen of een elektrische shock. Nog later kan een situatie ontstaan waarbij shocks nog maar heel even helpen of helemaal niet meer. Het atriumfibrilleren is dan chronisch geworden. Medicijnen die eerder goed hielpen, doen dit op een later moment vaak niet meer. Hoewel dit patroon bij veel mensen voorkomt, kan het ook een heel ander beloop hebben.
Wat zijn de klachten?
De meeste mensen hebben duidelijke klachten bij atriumfibrilleren. Dit kunnen klachten zijn van hartkloppingen, duizeligheid, vermoeidheid en kortademigheid. De ernst van deze klachten kan variëren van gering tot heel heftig. Sommige mensen zijn sterk beperkt in hun activiteiten. Het is belangrijk u te realiseren dat hoe hevig en lastig de klachten ook mogen zijn, het hart in alle gevallen gewoon blijft doorpompen. Hoe snel en onregelmatig de hartslag ook is, de kamers van het hart doen gewoon hun werk en het is nooit gevaarlijk.
Over het algemeen hebben jongere mensen meer last van atriumfibrilleren dan oudere mensen. Dit komt onder andere doordat bij jonge mensen de hartslag vaak sneller is dan bij ouderen. Het lijkt tegenstrijdig, maar mensen met chronisch atriumfibrilleren hebben vaak minder last van atriumfibrilleren dan mensen met slechts kleine aanvallen.
Oorzaak atriumfibrilleren
Er is niet één duidelijke oorzaak voor atriumfibrilleren. Er zijn wel vele factoren die de kans op AF groter maken, zoals hoge bloeddruk, hartklepafwijkingen, atherosclerose (aderverkalking), hartfalen en sommige andere ritmestoornissen. Ook zijn er factoren buiten het hart die AF veroorzaken zoals longziekten of schildklieraandoeningen. Ook speelt de bouw en structuur van de boezems een rol, zoals de dikte en de rangschikking van de spiervezels. Een duidelijke oorzaak die het hele fibrilleren verklaart, is bij bijna niemand te vinden. De meeste mensen met AF zoeken tevergeefs naar factoren die bij hen een aanval uitlokken, zoals voedingsmiddelen of bepaalde activiteiten. Ook zulke factoren zijn vaak moeilijk te vinden, hoewel er toch bepaalde patronen kunnen zijn. Bij de meeste mensen begint een aanval namelijk in rust of na inspanning. Het ontstaan van AF tijdens inspanning is erg zeldzaam. Nachtelijk AF komt veel voor. Er is dan vaak ook geen reden om terughoudend te zijn met lichaamsbeweging of sport.
Het enige voedingsmiddel waarvan een duidelijke relatie met AF bekend is, is alcohol. Een duidelijke relatie tussen koffie en AF is er zelden. Sommige andere voedingsmiddelen of stoffen kunnen bij individuele mensen wel klachten geven. Het mijden van dergelijke stoffen is slechts aan te bevelen als u een hele duidelijke relatie voelt met AF.
Hoe vaak komt atriumfibrilleren voor?
Atriumfibrilleren is de meest voorkomende hartritmestoornis. Er is een duidelijke relatie met de leeftijd. Bij kinderen en jong volwassenen is AF zeer zeldzaam. Het voorkomen wordt geschat op vijf procent boven de 65 jaar en zelfs tien procent boven de 80 jaar. Onderzoeken laten zien dat iemand van 40 jaar ongeveer een kans van één op vier heeft om ooit in zijn leven atriumfibrilleren te krijgen.
Hoewel atriumfibrilleren dus vaak voorkomt bij ouderen, hebben jongere mensen vaak meer klachten van AF.
Is atriumfibrilleren gevaarlijk?
Hoewel de hartritmestoornis vaak als erg vervelend wordt ervaren door patiënten, beschouwen de cardiologen atriumfibrilleren in principe als een ongevaarlijke ritmestoornis. Er zijn wel twee belangrijke complicaties:
- Door AF kunnen bloedklontjes in het hart ontstaan die het lichaam in kunnen schieten, bijvoorbeeld naar de hersenen. Dit risico bestaat eigenlijk vooral bij ouderen (boven 70 jaar) en mensen met bijkomende hartproblemen. Om deze reden krijgen deze mensen meestal sterke bloedverdunners.
- Mensen die langdurig (maanden tot jaren) een veel te snelle hartslag hebben, kunnen hierdoor een vermindering van de pompfunctie van het hart krijgen. Om deze reden krijgen veel mensen met chronisch AF medicijnen om de hartfrequentie te verlagen.
Mensen met AF die een niet al te hoge hartfrequentie hebben en die zo nodig bloedverdunners gebruiken, hebben in principe een goed vooruitzicht (prognose). Behandeling van AF is meer gericht op het verminderen van de klachten dan op het verbeteren van de prognose.
De behandeling
Meestal wordt in eerste instantie geprobeerd om het optreden van AF te voorkomen (controle van het ritme). Als dit niet (meer) mogelijk is, dient het bestaan van AF te worden geaccepteerd en moeten bloedverdunners en soms hartslagverlagende medicijnen worden voorgeschreven (controle van de frequentie).
Met medicijnen
Bijna altijd wordt eerst geprobeerd AF te behandelen met medicijnen. De cardioloog gebruikt diverse medicijnen die redelijk doeltreffend zijn in het voorkomen of verminderen van de aanvallen van AF. Vaak worden combinaties van medicijnen gegeven. Veel gebruikte middelen zijn: flecainide (Tambocor), propafenon (Ritmonorm), disopyramide (Ritmoforine), sotalol (Sotacor) en amiodarone (Cordarone).
Bij veel mensen kan met de juiste combinatie en dosering van deze medicijnen het AF goed behandeld worden. De cardioloog weet echter niet van tevoren welk middel bij welke patiënt goed werkt. Bij een deel van de patiënten geven deze medicijnen geen of onvoldoende resultaat, of neemt na verloop van tijd het effect af. De diverse medicijnen hebben weinig of milde bijwerkingen, soms kan het optreden van bijwerkingen een reden zijn om het middel te stoppen. Vooral het middel amiodarone (Cordarone) kan bijwerkingen geven, vooral bij langdurig gebruik. Bij zulke bijwerkingen moet het gebruik van deze medicijnen gestopt worden. Er zijn veel mensen die met amiodarone jarenlang vrij zijn van AF, zonder bijwerkingen.
Als medicijnen niet (meer) helpen
Op het moment dat medicijnen niet meer helpen tegen AF, zijn er een aantal mogelijkheden. Misschien wel de belangrijkste is gewoonweg het accepteren van het AF. De afgelopen jaren is duidelijk geworden dat dit geen slechte optie is, met name voor mensen die niet al te veel klachten hebben. Dit is ook een veilige keuze als de hartfrequentie niet al te snel is en mensen bloedverdunners gebruiken. Anders dan vaak wordt gedacht, is een pacemaker in principe geen goede behandeling voor atriumfibrilleren. Een pacemaker kan bij mensen met een te traag hartritme de hartfrequentie op peil houden. Bij AF waarbij de hartfrequentie te snel is, helpt dit dus niet. Als er geen andere mogelijkheden voorhanden zijn, kan worden gekozen voor een pacemaker in combinatie met het doorbranden van de bundel van His. De bundel van His is de elektrische verbinding tussen de boezems en de kamers.
Sinds een paar jaar is de katheterablatie van AF een steeds vaker toegepaste techniek, die echter niet voor iedereen geschikt is.
Als laatste mogelijkheid kan AF ook chirurgisch worden behandeld via een operatieve ingreep. De oudste chirurgische behandeling is de Maze-operatie. Hierbij worden, door middel van een open hartoperatie, een aantal grote littekens in de boezems gemaakt of gebrand. Deze techniek wordt niet vaak meer toegepast. Ook kan de chirurg littekens maken zoals bij een katheterablatie. Dit wordt vaak toegepast bij mensen die om een andere reden een hartoperatie moeten ondergaan, zoals een bypass- of een klepoperatie. In de folder ‘Pulmonale Vene Isolatie en Maze procedure’ vindt u meer informatie over de chirurgische behandeling.
Katheterablatie
Het idee achter katheterablatie bij AF is dat de longaders een rol spelen bij het ontstaan of in stand houden van AF. De vier longaders brengen het zuurstofrijke bloed uit de longen terug naar het hart. AF is bij een deel van de mensen te verhelpen of te verminderen door deze longaders elektrisch te isoleren van de linkerboezem.
Bij katheterablatie loopt een elektrische stroom via een katheter in het weefsel van het hart. De weerstand die deze stroom ondervindt, geeft een verhitting van het weefsel waardoor een brandwondje en een litteken ontstaat. Het principe is te vergelijken met een gloeilamp waar de elektrische stroom ook hitte geeft.
Op deze manier worden rondom de longaders veel littekentjes geplaatst. Hierdoor ontstaat een cirkelvormig litteken, waardoor impulsen niet meer uit de longaders naar de boezem kunnen.
Met de longaders en de bloedstroom gebeurt niets. Op deze manier worden alle vier de longaders omcirkeld en elektrisch geïsoleerd. Bij een deel van de mensen met AF is dit voldoende om de ritmestoornissen te stoppen of sterk te verminderen. Bij een aantal mensen helpt het niet. Er wordt dan in tweede instantie geprobeerd om met uitgebreidere ablaties het AF te verhelpen. De uitkomst van dergelijke behandelingen is echter minder succesvol.
Over het algemeen blijkt dat mensen die aanvallen van AF hebben die vanzelf stoppen, na kortere of langere tijd beter reageren op ablatiebehandelingen dan mensen bij wie AF niet vanzelf stopt. Bij de eerste groep is de kans dat AF met een ablatiebehandeling verdwijnt ongeveer 80 procent, terwijl dit bij de laatste groep lager is.
Risico’s en complicaties
Geen enkele behandeling is zonder kans op complicaties. Het is altijd erg belangrijk een goede afweging te maken tussen de voor- en nadelen van een behandeling of juist af te zien van een behandeling. Over het algemeen wordt AF beschouwd als een relatief goedaardige aandoening. Een katheterbehandeling hoeft dus niet uitgevoerd te worden om de prognose te verbeteren. Meestal wordt voor deze behandeling gekozen om de kwaliteit van leven te verbeteren. Er zijn enkele complicaties die verbonden zijn aan een hartkatheterisatie. Er ontstaan vooral blauwe plekken en nabloedingen in de liezen. De kans op complicaties van een katheterablatie is klein. De meest voorkomende complicatie is een zogenaamde tamponade. Hierbij kan op bepaalde plaatsen van de linkerboezem een gaatje in de wand ontstaan, dit ontstaat vaak bij een vrij dunne wand. Hierdoor hoopt er bloed op rondom het hart en wordt de hartfunctie belemmerd. Als gevolg daarvan daalt de bloeddruk en de patiënt voelt zich minder goed. Deze complicatie, die in ongeveer één procent van de behandelingen voorkomt, kan direct worden verholpen en heeft geen gevolgen op lange termijn.
De ernstigere complicaties zijn veel zeldzamer. Op de ablatiekatheter of op het verlittekende weefsel kunnen stolseltjes ontstaan, die het lichaam in kunnen schieten. Door tijdens de behandeling sterke bloedverdunners toe te dienen is de kans op een dergelijke complicatie heel klein. Ook kan door het branden met de ablatiekatheter schade ontstaan aan weefsels die rond het hart liggen. Dit kan ontstaan aan de longaders zelf, een zenuw naar het middenrif, of in extreem zeldzame gevallen aan de slokdarm.
Nazorg
Na een ablatie kunt u in principe dezelfde dag naar huis. De eerste uren na een ablatie voelt u zich soms wat misselijk of moe, maar dergelijke klachten verdwijnen meestal snel. De insteekopeningen in de liezen kunnen nabloeden en blauwe plekken geven. Soms is er een wat branderig gevoel op de borst na de ablatie. Het effect van een succesvolle katheterablatie hoeft niet direct merkbaar te zijn. Er zijn patiënten die de eerste weken tot maanden na de behandeling weer boezemfibrilleren hebben. Dit kan soms zelfs heviger zijn dan van tevoren, terwijl dit vaak later weer verdwijnt. Een deel van de patiënten heeft een tweede procedure nodig.
Van de gemaakte littekens tijdens de katheterablatie herstelt soms een deel. Daardoor kunnen ongewenste impulsen uit de longaders weer de linkerboezem in en het ritme weer ontregelen. Een tweede procedure is vergelijkbaar met een eerste, waarbij vaak minder littekens hoeven te worden gemaakt.
Vragen?
Heeft u na het lezen van deze folder nog vragen over de behandeling, dan kunt u telefonisch contact opnemen met de polikliniek Cardiologie.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Cardiologie
040 – 239 70 00
Routenummer(s) en overige informatie over de polikliniek Cardiologie vindt u op www.catharinaziekenhuis.nl/cardiologie
