Barrett-slokdarm (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Barrett-slokdarm (Folder)
Uw behandelend arts heeft bij u de diagnose ‘Barrett-slokdarm’ gesteld. Een Barrett-slokdarm is een aandoening van het onderste deel van de slokdarm waarbij het slijmvlies, de bekleding van de slokdarm, is veranderd. In deze folder vindt u informatie over deze aandoening, de behandeling en het controleonderzoek. Bovendien leest u enkele ‘leefregels’: adviezen die u helpen om uw klachten te verminderen. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan hier beschreven is. Als dit voor u het geval is, informeert de arts u hierover.
Wat is een Barrett-slokdarm?
Een Barrett-slokdarm is genoemd naar Norman Barrett, een Engelse arts die de aandoening voor het eerst heeft beschreven in 1953.
Een gezonde slokdarm is bedekt met een wit, parelmoerkleurig slijmvlies; het zogenaamde plaveiselepitheel. Bij een Barrett-slokdarm is het onderste deel van dit witte slijmvlies veranderd in een roze, zalmkleurige bekleding. Het slijmvlies van de maag is als het ware ook in de slokdarm omhoog gegroeid.
Het ontstaan van een Barrett-slokdarm
Een Barrett-slokdarm ontstaat door het terugstromen van maagzuur in de slokdarm; dit terugstromen van maagzuur wordt ‘reflux’ genoemd.
De ‘normale’ situatie
Als u eet, gaat het voedsel via uw slokdarm naar uw maag. In de wand van de slokdarm zitten spieren die het voedsel naar beneden duwen. De slokdarm bereikt de maag via een opening in het middenrif. Dit is een platte spier die de borst- en buikholte van elkaar scheidt. De sluitspier tussen uw maag en slokdarm gaat open als er voedsel naar de maag moet. Op andere momenten blijft de sluitspier gesloten, zodat er geen voedsel vanuit de maag terug kan gaan naar de slokdarm. In uw maag mengt het voedsel zich met zuur maagsap, dat helpt bij het verteren.
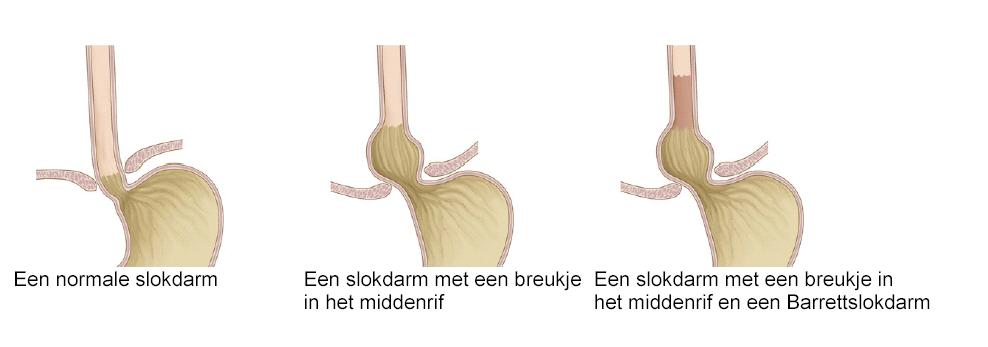
Barrett-slokdarm
Als de opening in het middenrif te wijd is, kan de maag in de borstholte omhoog schuiven (zie 2e illustratie hierboven). Dit wordt een ‘breukje’ in het middenrif genoemd. Na verloop van tijd kan een ontsteking ontstaan. Als de ontsteking langere tijd blijft bestaan, verandert het slokdarmslijmvlies zodat het beter beschermd is tegen het zure maagsap.
Bij ongeveer één op de tien patiënten met refluxklachten verandert de slokdarm daadwerkelijk in een Barrett-slokdarm. Waarschijnlijk kan Barrett-slijmvlies pas ontstaan na langdurige blootstelling aan terugstromend maagzuur. Er bestaan aanwijzingen dat erfelijke aanleg ook een rol speelt in het ontstaan van een Barrett-slokdarm.
Refluxklachten
Reflux gaat vaak gepaard met een branderig gevoel achter uw borstbeen, vaak vlak boven uw maag (‘zuurbranden’). Ook een krampend, drukkend gevoel achter het borstbeen, kan door reflux worden veroorzaakt. Klachten als het opgeven van zuur of een bittersmakende maaginhoud komen ook regelmatig voor. Ook als u geen refluxklachten heeft, kunt u een Barrett-slokdarm hebben.
Behandeling van refluxklachten
Refluxklachten worden over het algemeen met succes behandeld door het naleven van leefregels en het gebruik van de juiste medicijnen.
Leefregels
Er zijn verschillende leefregels die refluxklachten kunnen verminderen.
- De meeste irritatie van de slokdarm door terugstromend maagzuur treedt ’s nachts op. Door het hoofdeinde van het bed iets hoger te zetten loopt maagzuur minder gemakkelijk terug. U kunt het bed aan het hoofdeinde bijvoorbeeld ongeveer twintig centimeter ophogen met klossen.
- Binnen vier uur na de maaltijd kunt u beter niet plat gaan liggen.
- Maaltijden die veel vet bevatten blijven langer in uw maag waardoor het maagzuur eerder terug zal stromen. Eet daarom zo vetarm mogelijk.
- Alcohol, nicotine (roken) en cafeïne (koffie) verminderen de afsluitfunctie van de slokdarm en kunnen reflux stimuleren. Gebruik deze daarom niet of zo weinig mogelijk.
Medicijnen
Refluxklachten zijn goed te behandelen met medicijnen, die voornamelijk inwerken op het maagzuur. De medicijnen kunnen ingedeeld worden in twee soorten:
- Neutraliserende medicijnen
Neutraliserende medicijnen maken de maag minder zuur (bijvoorbeeld Rennies, Ulcogant en Maalox. Deze medicijnen hebben direct effect. Dit effect houdt echter kort aan. Zodra het maagzuur is geneutraliseerd, maakt de maag extra zuur aan waardoor klachten terug (kunnen) komen. Deze medicijnen zijn vooral geschikt om incidentele klachten te behandelen en zijn minder geschikt voor langdurig en regelmatig gebruik. - Zuurremmende medicijnen
Zuurremmende medicijnen remmen de productie van het maagzuur (bijvoorbeeld Losec, Pantazol, Prezal, Pariet, Nexium en Zantac). Het effect van deze medicijnen houdt langer aan. Ze zijn daarom geschikt voor de langdurige behandeling van refluxklachten. De meeste patiënten met een Barrett-slokdarm gebruiken dagelijks een zuurremmend medicijn.
Controle van het Barrett-slijmvlies
Een kleine groep patiënten met een Barrett-slokdarm heeft een verhoogde kans op slokdarmkanker. Het risico op het ontwikkelen van slokdarmkanker is verhoogd indien u een lange Barrett-slokdarm heeft, dat wil zeggen meer dan 5 cm in lengte, of als uw ouders, broers en/of zussen slokdarmkanker hebben gehad.
Door patiënten met de Barrett-slokdarm die een verhoogd risico hebben te controleren kan slokdarmkanker in een vroeg stadium ontdekt en behandeld worden. Hierdoor wordt de kans op volledige genezing vergroot.
Dit gebeurt door middel van een zogenaamde gastroscopie. Tijdens deze controles wordt het Barrett slijmvlies goed bekeken tijdens een kijkonderzoek van de slokdarm en maag. Ook worden er kleine stukjes weefsel (biopten) afgenomen. Deze biopten worden onderzocht op de aanwezigheid van onrustige cellen, ook wel dysplasie genoemd. Het doel van regelmatige controles is om eventuele afwijkingen vroegtijdig op te sporen. Aanvullende informatie kunt u vinden in de folder Gastroscopie.
Wetenschappelijk onderzoek
De Maag-Darm-Leverartsen van het Catharina Ziekenhuis doen wetenschappelijk onderzoek bij patiënten met een Barrett-slokdarm, in samenwerking met collega’s van andere ziekenhuizen.
Het onderzoek richt zich op de volgende aspecten:
- Het verbeteren van de controle van het Barrett-slijmvlies door middel van nieuwe endoscopietechnieken en betere methoden van weefselonderzoek.
- Gegevens vastleggen in de Barrett-registratie. Graag zouden we de gegevens van personen met een Barrett-slokdarm vastleggen, om zo:
1. Nog meer kennis te krijgen over Barrett-slokdarm
2. Bij nieuwe inzichten contact met u op te kunnen nemen - Hiervoor zullen we bestaande (medische) gegevens opslaan in een beveiligde registratie; de Barrett-registratie. U hoeft hier zelf niets voor te doen. We vragen u alleen om een toestemmingsformulier te ondertekenen, zodat we uw gegevens mogen opnemen in de registratie. Het toestemmingsformulier met antwoordenvelop krijgt u via de post opgestuurd. Uw privacy is voor ons van groot belang daarom zullen uw (medische) gegevens op een veilige manier worden opgeslagen.
- Het toepassen van nieuwe behandelingsvormen voor slokdarmkanker en het voorstadium ervan. Als u hiervoor in aanmerking komt, informeert uw arts u hierover.
Wat deze nieuwe behandelingen inhouden legt de arts u uit als dit voor u van toepassing is. U ontvangt dan ook een patiëntenfolder waarin de behandeling wordt uitgelegd.
Video
Op de website www.barrett.nl vindt u verschillende informatie, videofilmpjes en folders.
Vragen
Als u na het lezen van deze folder nog vragen hebt, dan kunt u telefonisch contact opnemen via de polikliniek Maag-, Darm- en Leverziekten.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Maag-, Darm en Leverziekten
040 – 239 97 50
Afdeling Endoscopie
040 – 239 87 85
Routenummer(s) en overige informatie over de polikliniek Maag-, Darm- en Leverziekten kunt u vinden op www.catharinaziekenhuis.nl/maag-darm-en-leverziekten
