Buismaagoperatie (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Buismaagoperatie (Folder)
U wordt binnenkort onderzocht of behandeld vanwege slokdarmkanker. In deze folder vindt u informatie over de gebruikelijke gang van zaken rondom een buismaagoperatie.
Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn, dan is beschreven.
 |
 |
| Ligging en functie van de maag |
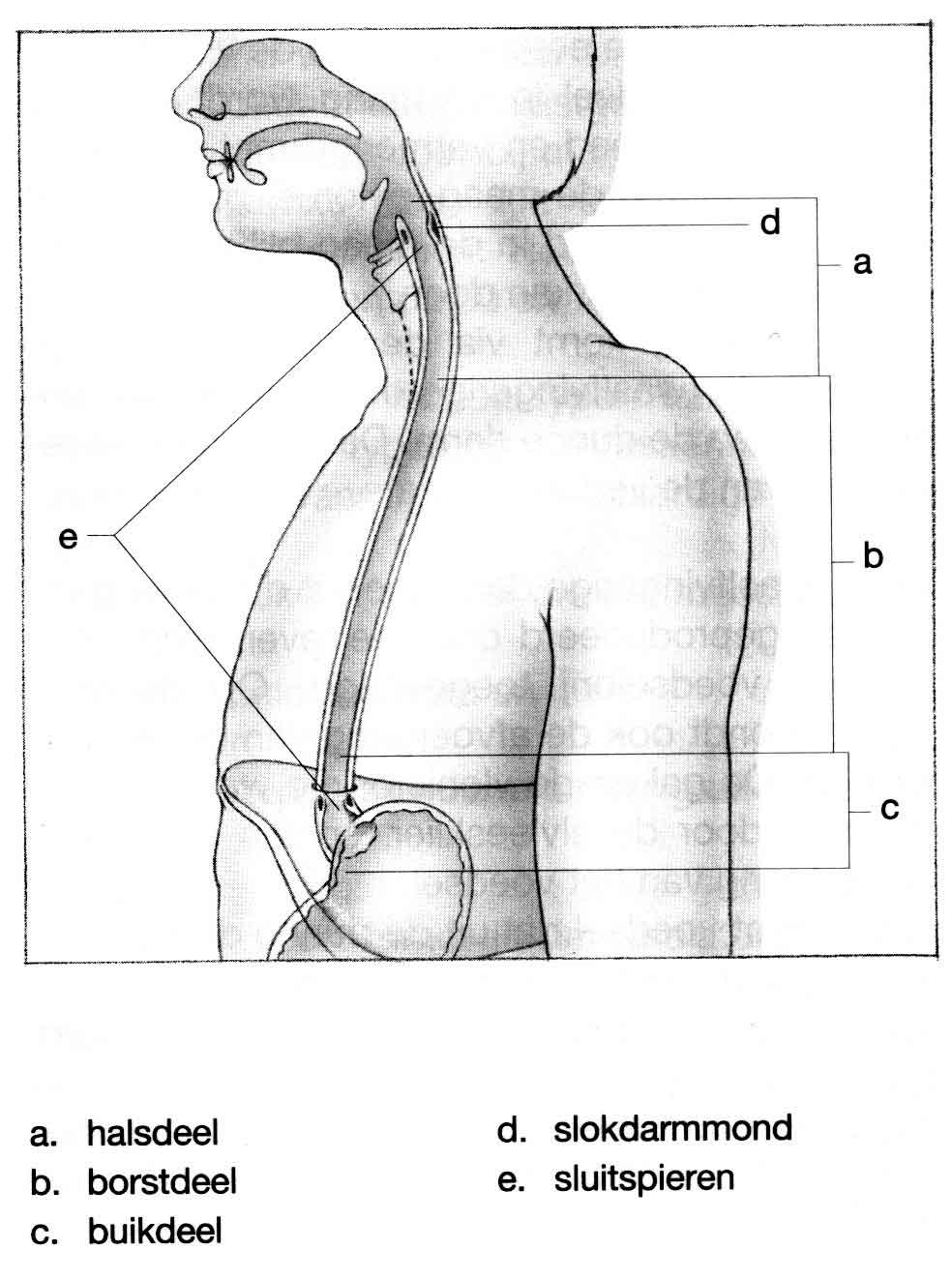
Ligging en functie van de maag
De slokdarm (oesophagus) is een onderdeel van het spijsverteringskanaal, dat zich tussen de keel en maag bevindt. De wand van de slokdarm bestaat uit een aantal lagen: een slijmvlieslaag, een spierlaag en een ondersteunende bindweefsellaag. De slokdarm is een buisvormig orgaan van 25-30 cm, dat bestaat uit drie delen:
- het halsdeel: het bovenste deel dat onder de keelholte begint;
- het borstdeel: het middendeel dat in de borstholte ligt;
- het buikdeel: het laatste deel dat in de buikholte ligt, waarna de slokdarm overgaat in de maag
De tekening toont de ligging van de slokdarm. Vlakbij de slokdarm bevinden zich een groot aantal organen: de luchtpijp, het hart, de grote vaten en de longen. Langs de slokdarm lopen bloedvaten en lymfevaten.
Slokdarmkanker
In Nederland wordt bij ongeveer 3000 mensen per jaar slokdarmkanker vastgesteld, waarvan ongeveer 75% mannen. Er bestaan verschillende soorten slokdarmkanker, de meest voorkomende zijn het plaveiselcelcarcinoom en het adenocarcinoom. De laatste jaren lijkt slokdarmkanker toe te nemen, dit geldt met name voor het adenocarcinoom type.
Een tumor in de slokdarm kan op verschillende manieren groeien. Afhankelijk van de ligging van de tumor (bovenste of onderste deel) kan de tumor doorgroeien via de wand van de slokdarm van boven naar beneden of dwars door de slokdarmwand heen in de omringende weefsels of organen. Via de lymfe (lichaamsvloeistof bestaande uit weefselvocht en witte bloedcellen) kunnen de kankercellen in de lymfeklieren rondom de slokdarm komen. Via het bloed kunnen de kankercellen worden verspreid naar bijvoorbeeld lever en longen.
Symptomen
Slokdarmkanker geeft in een vroeg stadium meestal geen klachten. Later kunnen één of meer van de volgende klachten ontstaan:
- slikproblemen en het gevoel dat er iets in de keel zit, eerst bij vast voedsel en later mogelijk ook bij vloeibare voeding;
- passageklachten waarbij het voedsel niet goed wil zakken;
- klachten tijdens het eten zoals hoesten, opgeven van voedsel of hikken;
- verminderde eetlust;
- gewichtsverlies doordat men te weinig voedingsstoffen binnenkrijgt;
- een pijnlijk of vol gevoel achter het borstbeen.
Deze klachten zijn echter niet typisch voor slokdarmkanker en hoeven niet altijd op te treden.
Diagnose en onderzoek
Om de behandeling vast te stellen moeten eerst de nodige onderzoeken plaatsvinden. Uw internist of Maag-Darm-Lever-arts bepaalt welke onderzoeken dit zijn. Het doel van deze onderzoeken is te weten te komen waar de aandoening precies zit, wat de aard en de eventuele uitbreiding is.
Zo wordt er meestal een gastroscopie verricht. Hierbij wordt met een dunne, flexibele buis in uw slokdarm gekeken, waarbij vaak weefselmonsters (biopten) worden genomen voor onderzoek. Ook kan er een röntgenfoto met contrastvloeistof van de slokdarm worden gemaakt. Tevens wordt er een CT-scan (soort driedimensionale röntgenfoto) verricht om te bepalen of de tumor verwijderbaar is en of er uitzaaiingen zijn. Daarnaast is er nog meer onderzoek nodig (zoals een longfoto, hartfilmpje en bloedonderzoek) om te kijken hoe uw algemene conditie is. Op grond van de resultaten van deze onderzoeken kunnen de artsen het stadium van uw ziekte en de behandeling die hieruit voorkomt bepalen. Dit is afhankelijk van de grootte van de tumor, de mate van doorgroei in de omringende organen en de aanwezigheid van uitzaaiingen.
De behandeling
Wanneer een behandeling is gericht op het genezen van een patiënt, wordt dat een curatieve behandeling genoemd. Bij een behandeling bedoeld om de ziekte te remmen en om de klachten te verminderen, spreekt men van een palliatieve behandeling. Deze folder gaat over de curatieve fase. In deze fase geeft chirurgie, ofwel een operatieve behandeling, de grootste kans op genezing.
Een operatie kan worden uitgevoerd wanneer uit onderzoek is gebleken dat de tumor waarschijnlijk niet is ingegroeid in- of uitgezaaid naar andere organen. Dit is niet altijd duidelijk vóór de operatie. Het komt dus voor, dat de chirurg tijdens de operatie vaststelt dat de tumor niet geheel te verwijderen is of dat er uitzaaiingen zijn. Op dat moment kan worden besloten van verder opereren af te zien. Er zijn dan verschillende mogelijkheden tot palliatieve behandeling. Palliatieve behandeling wordt in deze folder verder niet besproken. Uw arts bespreekt met u welke behandeling voor u het meest geschikt lijkt.
Soms wordt vóór of ná de operatie een aanvullende behandeling geadviseerd, bijvoorbeeld als de tumor verder dan de slijmvlieslaag is gegroeid. Het gaat hier om een combinatie van een operatie met radiotherapie (bestraling), chemotherapie (behandeling met celdodende medicijnen) of beiden. Deze behandelingen zijn niet standaard en vinden alleen plaats als onderdeel van wetenschappelijk onderzoek.
Pre-operatieve screening en anesthesie
U wordt geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Dit noemen we pre-operatieve screening. Tijdens dit gesprek komen een aantal onderwerpen aan bod. Dit zijn onder andere de soort verdoving (anesthesie) en pijnstilling. Ook bespreekt u waarop u moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast maakt u afspraken over hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Bespreek het gebruik van bloedverdunners ook altijd met uw behandelend arts. Als u medicijnen gebruikt, neem dan een actueel medicijnoverzicht of medicijnpaspoort mee.
Op de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht. De polikliniek is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie’.
De operatie vindt plaats onder algehele anesthesie (narcose).
De opname
U wordt de ochtend van de operatie om 7u nuchter opgenomen via de afdeling kortverblijf, u krijgt hier een oproep voor. Neem gemakkelijke kleding/pyjama’s, uw gewone kleding en stevige schoenen mee naar het ziekenhuis. Indien u thuis een loophulpmiddel gebruikt neem deze dan mee en gebruik deze tijdens de opname. Na de ingreep gaat u voor minimaal 24u naar de IC, hiervoor mag u een tasje klaar maken met de spullen die u daar nodig zal hebben (toiletspullen, slippers/sloffen etc). Uw persoonlijke eigendommen bergen wij op in een blauwe transport koffer, een medewerker van Kortverblijf brengt deze naar afdeling Oncologische Chirurgie.
Neem uw eigen medicatie mee naar de opname. Zo weten we zeker dat we u alle medicatie kunnen geven voor de operatie zoals dit met de anesthesist is afgesproken. De arts van de chirurgie zal zorgen dat uw medicatie juist in het elektronisch patiëntendossier komt te staan. Indien u nog bijzonderheden en/of vragen heeft, geef dit dan aan bij de verpleegkundige.
Ook vragen wij u voor de operatie of u tijdens de opname gereanimeerd wilt worden of niet, indien dit nodig blijkt. Dit is een lastige en beladen vraag. Het is goed om hier al over na te denken voor de opname. Zie ook de folder ‘afspraken maken over uw behandelgrenzen’ op de website van het Catharina Ziekenhuis. Indien u hier vragen over heeft, mag u deze uiteraard ook altijd stellen.
U moet nuchter zijn vanaf 00.00 uur op de avond voor de operatie. Dit houdt in dat u niet meer mag eten, drinken of roken. Wel krijgt u twee flesjes Pre-OP mee naar huis die u de ochtend van de operatie beide mag drinken (voor 6.00 uur). Indien het voor u niet haalbaar is deze beide in de ochtend te drinken, dan mag u een van de flesjes de avond voor de operatie drinken en de andere in de ochtend (voor 6.00 uur). De pre-op zorgt ervoor dat de darm ondanks geen eten toch gevoed blijft. Lang nuchter zijn heeft namelijk ook nadelen, onder andere dat het misselijkheid na de operatie verergert.
Mogelijk prikken wij nog bloed voor de operatie. Vanuit de afdeling kortverblijf brengen wij u naar de operatiekamers.
Na de operatie belt de chirurg uw eerste contactpersoon en gaat u naar de Intensive Care 040-239 95 00 voor gedurende minimaal 1 nacht.
Hierna komt u terug op de afdeling Chirurgische Oncologie 040-239 75 00.
De operatie
De verpleegkundige zorgt dat u op de ochtend klaar bent voor de operatie. Zodra u aan de beurt bent, brengt de verpleegkundige u in bed naar de voorbereidingskamer. Zodra de operatiekamer klaar is, haalt de operatieassistent u hier op. Als dit is afgesproken, brengt de anesthesist eerst een slangetje in de rug in voor de pijnstilling, waarna u de narcose krijgt toegediend.
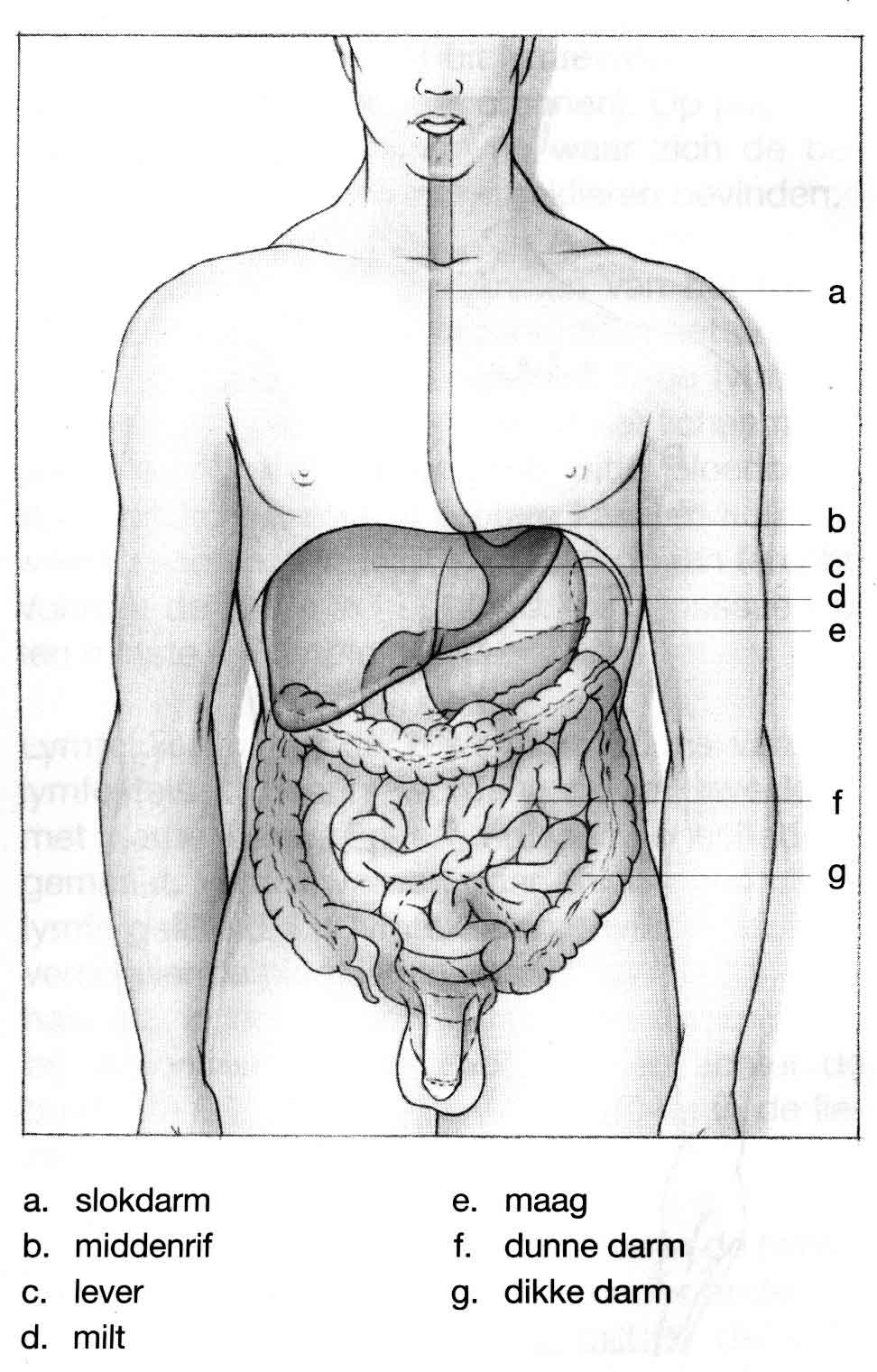
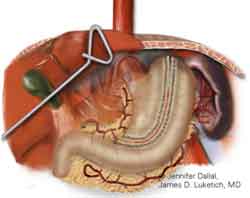
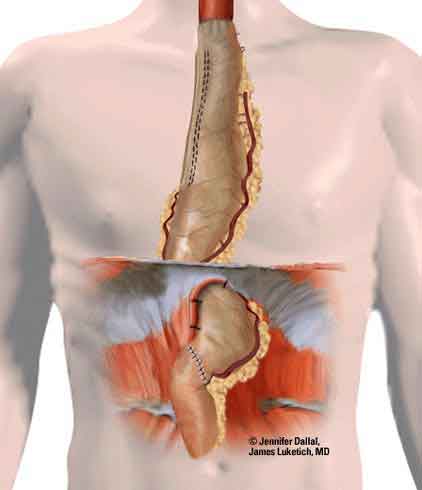
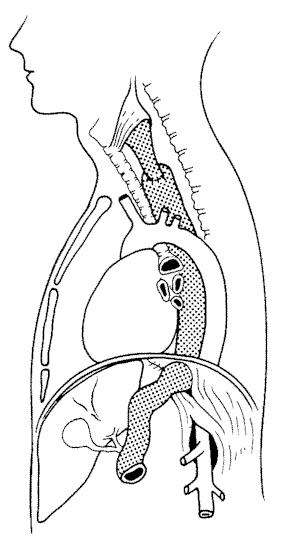
Tijdens de operatie verwijderen wij de slokdarm met een deel van het omringende weefsel en de lymfeklieren (slokdarmresectie). Als de tumor laag in de slokdarm ligt, gebeurt dit via de buikholte. Als de tumor in het midden van de slokdarm ligt of in de buurt van de luchtpijp, vindt verwijdering plaats via de borstkas. Dit kan met een kijkoperatie of door het openen van de borstkas. Uw chirurg bespreekt met u de meest geschikte behandeling. De slokdarm wordt, samen met het begin van de maag, tot het halsdeel verwijderd.
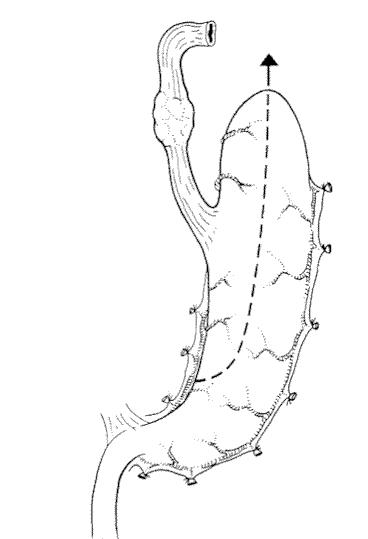
Nadat de tumor en (een deel van) de slokdarm is verwijderd, verbinden wij het overgebleven deel van de slokdarm weer met de maag . Hierbij maken wij van de resterende maag een buis, ook wel buismaag genoemd, die in de hals aan de slokdarm wordt gehecht. Bij deze operatie spreken we dan ook vaak over een buismaagoperatie.
Soms is het niet mogelijk om van de maag een nieuwe verbinding te maken. Dit kan bijvoorbeeld als een deel van de maag in het verleden is verwijderd. In dit geval maken wij gebruik van een deel van de dikke darm.
De tekeningen op deze pagina geven een beeld van wat er tijdens de operatie gebeurt. Uw behandelend arts legt u dit verder uit.
 |
 |
 |
 |
Na de operatie (postoperatief)
Na de ingreep gaat u voor minimaal 24 uur naar de IC. Hierna gaat u naar verpleegafdeling .
De eerste dagen na de operatie heeft u verschillende ‘lijnen’:
- Twee longdrains (pleuradrain)
Vaak mogen deze al snel verwijderd worden. - Een groter infuus in de hals
Deze mag meestal op de afdeling direct verwijderd worden. - Een ‘normaal’ infuus in de arm
Deze gebruiken wij de eerste dagen om uw pijnstilling toe te dienen en om u extra vocht te geven. - Een drain
Ook wel JP-drain genoemd. Indien het herstel vlot verloopt mag deze op de 4e dag na de operatie verwijderd worden. Dit gebeurt altijd in overleg met de chirurg. - Een blaaskatheter
Deze mag op de afdeling meestal direct verwijderd worden. - Jejunostomie
Dit is een sonde welke tijdens de operatie wordt geplaatst in de dunne darm. Deze sonde wordt alleen gebruikt indien u sondevoeding toegediend moet krijgen. Deze sonde verwijderen wij na het ontslag op de polikliniek . U dient deze sonde twee keer per dag met 20ml water door te spuiten. De pleister moet minimaal 1 keer in de 4 dagen vervangen worden. Gedurende de opname leert de verpleegkundige u om dit zelf te doen. - Pijnstilling
U krijgt de pijnstilling via een katheter in de rug, een paravertebraal katheter. Hierover loopt continu pijnstilling. Deze blijft 3 dagen na de operatie zitten. Indien nodig heeft u ook een morfinepompje waarover u zelf pijnstilling kan toedienen door op de knop te drukken (PCIA pomp). Naast deze pijnstilling krijgt u standaard drie of vier keer per dag 1000mg paracetamol en pijnstilling via het infuus (metamizol). Indien u na het stoppen van de bovengenoemde pijnstilling nog pijn heeft worden er morfinetabletjes gestart. U mag deze zo nodig en worden niet standaard aangeboden, vraag hier om indien u deze nodig heeft.
Het is erg belangrijk dat u tijdens de opname goed de pijnscore aangeeft. Wanneer de pijn voor u onder controle is, kunt u namelijk beter doorademen en uit bed komen. Dit voorkomt complicaties.
De eerste dagen na de operatie prikken wij bloed, zo kunnen we de ontstekingswaarden goed in de gaten houden. Ook maken wij de eerste dagen röntgenfoto’s van de longen waarmee zowel de longen als de buismaag in beeld worden gebracht. Het wondvocht uit de JP-drain wordt ook iedere dag op onderzoek weggestuurd. Al deze onderzoeken dienen er voor om mogelijke complicaties zo vroeg mogelijk op te sporen. Indien er dan toch sprake is van een complicatie kunnen wij deze tijdig behandelen en zal hierdoor ook minder problemen opleveren.
Na de operatie neemt u grotendeels uw eigen medicatie weer in, de artsen kijken welke medicatie u wel en niet mag gebruiken. U krijgt na de operatie alle medicatie van de afdeling. Dit om te voorkomen dat u medicatie dubbel inneemt of overslaat. Indien u inhalaties, oogdruppels of zalf gebruikt, mag u deze wel vanuit thuis meenemen en zelf gebruiken.
Na de operatie starten wij naast de pijnstilling ook verschillende medicatie . Dit zijn laxeermiddelen (kauwtabletten en/of lactulose) om de maag en darmen weer goed op gang te brengen, een maagbeschermer en anti-trombose spuitjes, fragmin. Deze spuitjes krijgt u een keer per dag en verkleinen het risico op trombose of een longembolie. Deze spuitjes blijft u tot 4 weken na de operatie gebruiken. Tijdens de opname leert de verpleegkundige u of uw familie hoe deze te zetten, zodat u na de opname niet afhankelijk bent van thuiszorg. Bespreek het met de verpleegkundige indien dit niet mogelijk is.
Na de operatie is het belangrijk dat u zo snel mogelijk gaat bewegen, de avond na de operatie helpen wij u op de Intensive Care al in de stoel. Dit breiden wij gedurende de opname steeds verder uit, de verpleegkundige en fysiotherapeut helpen u hierbij. Zie ook het schema hieronder:

Bewegen is heel erg belangrijk na de operatie, door veel te bewegen helpt u zelf mee om uw herstel te bevorderen. Het verkleint de kans op een trombose, helpt om de beweging van het maagdarmstelsel op gang te krijgen (de peristaltiek), verbeterd te doorbloeding en daarmee wondgenezing, gaat verlies van spierkracht tegen en zorgt er voor dat u zo snel mogelijk weer onafhankelijk bent van de zorg van anderen.
Ook helpt bewegen om de kans op een luchtweginfectie te verkleinen. Wanneer u goed rechtop zit of staat kan u namelijk beter doorademen. Een luchtweginfectie verlengt de duur van de opname en is ongunstig voor de wondgenezing doordat het de zuurstofvoorziening vermindert. Om de kans op deze complicatie nog verder te verkleinen, is het de bedoeling dat u meermaals per dag de ademhalingsoefeningen uitvoert.
Het eten wordt na de operatie snel uitgebreid. De eerste 2 weken na de operatie zijn dit vloeibare producten waarin de hoeveelheid die u mag nuttigen iedere dag groter wordt. Eten dient u rechtop zittend aan tafel te doen. Indien u niet in staat bent om uit bed te komen, dient u zo veel mogelijk rechtop te zitten. Dit om de kans op verslikking te voorkomen en om uw lichaam te helpen het eten te verteren. Het advies is om na de operaties kleine beetje verdeeld over de dag te eten. De diëtiste observeert de intake tijdens de opname en geeft u ook adviezen voor thuis. Om alles ook goed te laten genezen, starten wij na de operatie met een opbouwschema eten en drinken, zoals hieronder:

Na de operatie mag u sowieso niet meer plat liggen, u moet in een houding van minimaal 30 graden liggen. Dit omdat de onderste sluitspier van de slokdarm bij de maag tijdens de operatie wordt verwijderd.
Na de operatie lopen iedere ochtend een arts en/of verpleegkundig specialist en een verpleegkundige bij u langs. Wij bespreken met u hoe het gaat. Wij kijken naar uw klachten, het herstel en of wij bijvoorbeeld lijnen kunnen verwijderen.
Mogelijke complicaties
Geen enkele operatie is zonder risico. Zo is ook bij een buismaagoperatie de normale kans op complicaties aanwezig, zoals nabloeding, wondinfectie, trombose of longontsteking. Daarnaast bestaat het risico op complicaties die specifiek voor deze operatie gelden. Deze worden onderverdeeld in vroege en late complicaties.
Onder vroege complicaties worden complicaties verstaan die zich in de eerste tien tot veertien dagen na de operatie voordoen.
Een vervelende vroege complicatie is als er een lekkage optreedt bij de aanhechting van de buismaag doordat de littekens nog niet voldoende zijn dichtgegroeid. Zolang de lekkage niet in de borstkas optreedt, geneest deze spontaan. Als de lekkage echter wel optreedt in de borstkas, is er sprake van een levensbedreigende situatie die meestal tot een hernieuwde operatie leidt.
Daarnaast kan een (tijdelijke) heesheid optreden door beschadiging aan de stembandzenuw die tussen de luchtpijp en de slokdarm loopt. Gelukkig herstelt deze heesheid zich spontaan.
Met late complicaties worden complicaties bedoeld die pas op langere termijn kunnen ontstaan, zoals een vernauwing bij de naad (de aanhechting van de buismaag in de hals) in de hals, wat slikklachten kan geven. Deze vernauwing kan door de gastro-enteroloog tijdens een endoscopie worden opgerekt. Soms moet dit meerdere malen gebeuren.
Weer naar huis
In principe is de opnameduur 6 dagen. Dit houdt in dat u op de 6e dag na de operatie naar huis zou mogen. Het moet natuurlijk wel verantwoord zijn dat u naar huis gaat.
- Zo moet u voldoende kunnen eten en drinken. De diëtiste komt voor het ontslag kijken of u voldoende binnen krijgt. Mocht dit niet het geval zijn dan kan er gestart worden met sondevoeding over de jejunostomie.
- Ook moet u voldoende zelfstandig kunnen bewegen. U moet zelfredzaam zijn in de ADL (algemene dagelijkse levensverrichtingen), zoals bijvoorbeeld het douchen en traplopen. Het is wel aan te raden om vast te inventariseren wie u thuis kan helpen met zwaarder werk, zoals het huishouden of het doen van de boodschappen.
- Gedurende de opname leren wij u aan om de verschillende handelingen (verzorgen van de jejunostomie en het zetten van de fragmin spuitjes) zelfstandig uit te voeren, eventueel met hulp van uw mantelzorger. Zo zijn onze patiënten zelfredzaam en kunnen zij zelfstandig naar huis, zonder afhankelijk te zijn van de thuiszorg.
Uiteraard neemt de arts in overleg met u de definitieve beslissing of u naar huis mag.
Contact opnemen
Na uw ontslag uit het ziekenhuis, is het van belang bij onderstaande signalen, contact op te nemen met het ziekenhuis
Wanneer alarm slaan?
- Bij nabloeding van de wond;
- Bij plotseling optredende koorts boven de 38,5 °C;
- Bij zwelling, roodheid van de wond;
- Bij ernstig gewichtsverlies.
Polikliniek Oncologie
Tijdens kantoortijden (8.30-16.30 uur) te bereiken via 040-239 66 22
Buiten kantooruren kunt u contact opnemen met de spoedeisende hulp via telefoonnummer
040-239 96 00.
Kijk eens op de site van het SPKS: Stichting voor Patiënten met Kanker aan de maag of slokdarm. Hierin vindt u goede informatie rondom het leven met en na slokdarmkanker. De gratis brochure ‘Je hebt een buismaag’ krijgt u van het ziekenhuis mee en is hier anders aan te vragen.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij bieden tal van opleidingsmogelijkheden voor artsen, verpleegkundigen en paramedische beroepen en werken daarin nauw samen met opleidingscentra en –ziekenhuizen in de regio. Dit kan betekenen dat uw behandeling, onderzoek of operatie (mede) uitgevoerd wordt door een zorgverlener in opleiding. Denk hierbij aan een arts in opleiding tot specialist, een co-assistent of een verpleegkundige in opleiding. Veiligheid is het allerbelangrijkste, daarom staat de zorgverlener in opleiding altijd onder supervisie van een gekwalificeerde zorgverlener. Indien u niet wenst geholpen te worden door een zorgverlener in opleiding, kunt u dit aangeven bij uw behandelend arts.
Routenummer(s) en overige informatie over de afdeling Chirurgie kunt u terugvinden op www.catharinaziekenhuis.nl/chirurgie.
