COPD: uw opname van dag tot dag (Folder)
5623 EJ Eindhoven
040 - 239 91 11

COPD: uw opname van dag tot dag (Folder)
U bent via de Spoedeisende Hulp of via de polikliniek Longgeneeskunde opgenomen in het ziekenhuis in verband met hevige benauwdheidsklachten. Deze toename van benauwdheidsklachten wordt vaak veroorzaakt door een luchtweginfectie (longontsteking) in combinatie met COPD. Dit wordt ook wel een longaanval genoemd.
COPD is een verzamelnaam voor chronische bronchitis en longemfyseem. Beide zijn aandoeningen aan de luchtwegen die de ademhaling moeilijker maken. Door een infectie/ontsteking in de luchtwegen/longen nemen deze benauwdheidsklachten toe. De longarts heeft besloten om u op te nemen om de benauwdheidsklachten te behandelen.
In deze folder wordt de zorg die u ontvangt per dag duidelijk omschreven. Hierdoor weet u van opname tot ontslag wat er gaat gebeuren.
Het is goed om u te realiseren dat uw persoonlijke situatie anders kan zijn dan hierin is beschreven. Als u na het lezen van deze folder nog vragen heeft, spreek dan gerust een arts of verpleegkundige aan.
De opnamedag
Opname via de Spoedeisende Hulp
De arts-assistent voert bij u een lichamelijk onderzoek uit en stelt vragen over uw klachten.
Er vinden verschillende onderzoeken plaats:
- Er wordt bloed afgenomen uit uw elleboog en uit uw pols
- Er wordt een röntgenfoto en eventueel een hartfilmpje gemaakt
U geeft aan de arts door welke medicijnen u thuis gebruikt. De arts kan er voor kiezen om uw medicatie aan te passen tijdens de opname.
Als de arts klaar is met het onderzoek en besluit om u op te nemen, wordt u door verpleegkundigen van de afdeling opgehaald.
Opname via de polikliniek
Uw behandelend longarts besluit om u op te nemen na lichamelijk onderzoek en naar aanleiding van uw klachten. Eenmaal op de afdeling wordt u verder onderzocht door de zaalarts, die door uw longarts op de hoogte is gebracht over uw opname.
Uw inhalatiemedicatie van thuis
Wij willen u verzoeken om uw eigen inhalatiemedicatie naar het ziekenhuis te laten brengen, door een familielid of kennis.
U zal tijdens de opname doorgaan met uw eigen inhalaties. Het kan zijn dat de dosering tijdens uw opname (tijdelijk) gewijzigd wordt. Tijdens de opname kan er door de arts ook besloten worden om andere inhalaties voor te schrijven. U wordt hierover door de arts ingelicht.
Roken
Roken is de belangrijkste oorzaak van COPD. Indien u rookt, zullen de arts en verpleegkundigen dit met u bespreken.
Mocht u thuis roken, kan het zijn dat u ontwenningsverschijnselen krijgt. Bespreek dit met de verpleegkundige en de zaalarts. Zij kunnen u hierin ondersteunen, adviseren en indien nodig medicatie voorschrijven die ontwenningsverschijnselen kunnen verminderen.
Als u na uw opname gestopt wilt blijven, biedt het Catharina Ziekenhuis een stoppen-met-roken programma aan. Hierover kunt u meer informatie krijgen via de verpleegkundige.
Op de verpleegafdeling
Na de onderzoeken wordt u door een verpleegkundige opgehaald en ontvangen op de verpleegafdeling. Op uw kamer krijgt u uitleg over de werking van het bed, de bel en waar u het toilet kunt vinden. U ontvangt daarnaast ook informatie over de bezoektijden en de maaltijdvoorzieningen.
De verpleegkundige controleert uw bloeddruk, temperatuur, hartslag en uw zuurstofgehalte.
Tevens voert de verpleegkundige een opnamegesprek met u. Hierbij worden vragen gesteld over uw contactpersoon, mogelijke allergieën, thuismedicatie en eventuele andere gezondheidsproblemen.
U wordt gewogen en gevraagd naar veranderingen in uw gewicht. Indien u voor het gesprek en het wegen te benauwd bent of zich te ziek voelt, kan er worden besloten om dit de volgende dag te doen.
Afhankelijk van de opdracht van de arts aan de verpleegkundige, krijgt u na de opname meteen medicijnen zoals antibiotica, prednison of zuurstof. De verpleegkundige informeert u hierover.
Het medicijn prednison kan uw bloedsuikers ontregelen. Als u geen suikerziekte heeft, wordt uw bloedsuiker gedurende twee dagen gecontroleerd voor de avondmaaltijd. Dit gebeurt met een prik in de vingertop. Als u suikerziekte heeft en daarvoor medicatie gebruikt, dan wordt bij u vier keer per dag de bloedsuiker gecontroleerd.
Als u ’s avonds laat of ’s nachts wordt opgenomen, dan wordt de bloedsuiker de volgende dag bepaald.
Wat gebeurt er elke ochtend?
Rond 08.00 uur krijgt u uw medicijnen van de verpleegkundige en deze informeert u over het gebruik ervan. In de ochtend wordt bij u de bloeddruk, temperatuur, hartslag en zuurstofgehalte gemeten. De verpleegkundige overlegt met u of u hulp nodig heeft bij de persoonlijke verzorging, dit is mede afhankelijk van uw benauwdheidsklachten.
Als u slijm op hoest, krijgt u dagelijks een schoon opvangpotje waarin u dit slijm kwijt kunt. De verpleegkundige beoordeelt elke ochtend de kleur en hoeveelheid van het slijm.
In de ochtend komt de zaalarts langs met de verpleegkundige. Deze vraagt aan u hoe het met u gaat en bespreekt met u de behandeling. Natuurlijk mag u dan ook zelf uw vragen stellen.
- Tijdens de opname wordt het medische beleid met u besproken door de zaalarts, 1x per week komt een longarts mee met de zaalarts Uw eigen longarts ziet u in principe niet tijdens uw opname. U krijgt na uw opname een controleafspraak op de polikliniek bij uw eigen longarts.
Dag 1
U en uw naaste krijgen vandaag een uitgebreider opnamegesprek met de verpleegkundige. Het doel van dit gesprek is om een beter beeld van uw situatie te krijgen en met u te praten over eventuele problemen rondom uw ziek zijn thuis. Ook wordt er gekeken naar mogelijke oplossingen voor deze problemen. Dit kan bijvoorbeeld zijn: het regelen van thuiszorg, voorlichting over inhaleren of COPD en hoe u thuis omgaat met plotselinge toename van benauwdheid.
Tijdens dit gesprek met de verpleegkundige van de afdeling kan naar voren zijn gekomen dat u thuiszorg nodig heeft of dat u zich zorgen maakt over hoe het na ontslag verder moet. Als dit het geval is, wordt de transferverpleegkundige ingeschakeld om de zorg te regelen die u na ontslag nodig heeft. Er kan indien nodig ook gezorgd worden dat u bij ontslag een consult voor de fysiotherapeut of diëtiste mee krijgt zodat u ook in de thuissituatie onder behandeling kan blijven.
Andere hulpverleners
De fysiotherapeut wordt op de opnamedag door de arts in consult gevraagd. Op dag 1 zal de fysiotherapeut bij u langs komen om u ademhalingsoefeningen te leren, om u te leren om zo goed mogelijk het slijm op te kunnen hoesten en om aan uw conditie te werken.
Wordt u in het weekend opgenomen? Dan komt de fysiotherapeut vanaf maandag bij u langs.
Soms is het ook nodig om de diëtiste in te schakelen. Door benauwdheid is het soms lastig om voldoende te kunnen eten. In dat geval bespreekt de diëtiste met u wat u het beste kan eten om extra energie te krijgen.
Onderzoek
Indien u slijm/sputum op hoest, wordt er aan u gevraagd om dit op te vangen in een potje. Dit slijm wordt onderzocht in het laboratorium om te controleren of er eventueel bacteriën in zitten die de ontsteking zou kunnen veroorzaken. Verder is het mogelijk dat de arts opdracht geeft om uw bloed verder te onderzoeken of wordt er nog een röntgenfoto gemaakt ter controle.
Ontslagdatum
De arts vertelt u op welke datum het ontslag is vastgesteld. We streven er samen met u naar om het ontslag te laten plaatsvinden op die datum.
Dag 2
Thuismonitoring
De arts bespreekt met u de deelname aan het thuismonitorprogramma Zorg bij jou.
Thuismonitoren gebeurt met een app van de leverancier Luscii. De app maakt het mogelijk om op afstand mee te kijken naar uw gezondheidssituatie. U houdt zelf de regie in handen en u ziet het verloop van uw ziekte. Het voordeel van thuismonitoring is dat we hopen een terugval of opname te kunnen voorkomen. U hoeft in principe minder vaak naar het ziekenhuis en u krijgt op deze manier de zorg die bij u past. U krijgt hiervoor een aparte folder met uitleg over dit programma.
Dag 3
De verpleegkundige gaat met u na of alle informatie die u de afgelopen dagen heeft ontvangen duidelijk is. U kunt ook aangeven over welke onderwerpen u meer informatie wilt ontvangen.
Op deze dag vraagt de verpleegkundige en/of de arts ook hoe het met u gaat.
Wat wij graag van u willen weten is:
- of het gevoel van benauwdheid afneemt;
- of u weer dingen kunt aanpakken zoals u thuis gewend was;
- of u een benauwdheidaanval heeft gehad en hoe vaak per dag;
- of u weer zin heeft in uw maaltijden;
- of u ertegenop ziet om naar huis te gaan en wat u eventueel moeilijk vindt.
Indien uw medicatie gewijzigd is tijdens de opname, zal er vandaag gekeken worden of deze weer terug gezet kan worden naar uw thuisdosering. Dit zal tijdens de dagelijkse visite met de arts worden besproken.
Dag voor ontslag
Vandaag krijgt u een ontslaggesprek. Hierin bespreekt de verpleegkundige het ontslag en alles wat hierom heen geregeld is of nog geregeld moet worden. Indien nodig zal dit gebeuren in het bijzijn van familie en de zaalarts.
Onderwerpen die aan de orde komen:
- Hebt u iemand die u op de dag van ontslag op komt halen?
- Brengt u zelf uw familie op de hoogte van het ontslag?
- Is eventuele thuiszorg geregeld?
- Is de eventuele zuurstof die u thuis moet gaan gebruiken geleverd en aanwezig?
- Wanneer moet u contact met het ziekenhuis opnemen?
Dag van ontslag
Dit is de dag van uw ontslag.
De arts maakt uw ontslagpapieren in orde, deze bestaan uit:
- Brief voor uw huisarts (deze wordt digitaal verstuurd)
- Overzicht van uw medicijnen
- Controle-afspraken
- Eventueel een overdracht voor de thuiszorg
- Telefoonnummer van de afdeling en polikliniek.
Uw nieuwe medicatie wordt door de ziekenhuisapotheker op de afdeling geleverd. Indien dit niet mogelijk is, ligt uw medicatie klaar bij de apotheek in de centrale hal. U krijgt dus geen recepten mee naar huis.
U krijgt de ontslagpapieren van de verpleegkundige, die deze ook met u zal doornemen.
Na ontslag
Controle-afspraken
Binnen 1 week na ontslag wordt u verwacht bij een van de longverpleegkundigen in het ziekenhuis. Tijdens deze afspraak zal er gekeken worden naar hoe het op dat moment met u gaat en hoe het thuis is verlopen vanaf het ontslag. Ook zal de longverpleegkundige samen met u een longaanval-actieplan opstellen om u meer handvatten te geven voor thuis.
Na 4 tot 6 weken na ontslag wordt u verwacht voor een controle bij de longarts. Alle afspraken staan op uw afspraakoverzicht die u krijgt bij het ontslaggesprek.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij bieden tal van opleidingsmogelijkheden voor artsen, verpleegkundigen en paramedische beroepen en werken daarin nauw samen met opleidingscentra en –ziekenhuizen in de regio. Dit kan betekenen dat uw behandeling, onderzoek of operatie (mede) uitgevoerd wordt door een zorgverlener in opleiding. Denk hierbij aan een arts in opleiding tot specialist, een co-assistent of een verpleegkundige in opleiding. Veiligheid is het allerbelangrijkste, daarom staat de zorgverlener in opleiding altijd onder supervisie van een gekwalificeerde zorgverlener. Indien u niet wenst geholpen te worden door een zorgverlener in opleiding, kunt u dit aangeven bij uw behandelend arts.
Vragen
Als u na de opname nog vragen heeft of er zijn onduidelijkheden dan kunt u tot 2 dagen na ontslag telefonisch contact opnemen met de verpleegafdeling. Zij zijn 24 uur per dag bereikbaar.
In geval van toenemende klachten kunt u binnen 1 week na ontslag contact opnemen met de polikliniek Longgeneeskunde. Zij zijn tijdens kantooruren te bereiken. Buiten kantooruren of ná 1 week dient u contact op te nemen met uw huisarts of de huisartsenpost.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Spoedeisende Hulp
040 – 239 96 00
Verpleegafdeling
040 – 239 79 00
Routenummer(s) en overige informatie over de afdeling Longgeneeskunde kunt u terugvinden op www.catharinaziekenhuis.nl/longgeneeskunde
Oefeningen fysiotherapie
Om uw herstel zo spoedig mogelijk te laten verlopen, is het belangrijk dat u snel weer begint met bewegen.
Bewegen is niet alleen belangrijk om trombose te voorkomen, maar ook om verlies van spierkracht tegen te gaan. Bovendien is uit onderzoek gebleken dat wanneer u rechtop zit, de ademhaling beter is. Luchtweginfecties komen daardoor minder voor en de zuurstofvoorziening is beter.
Adviezen
- Probeer elk uur te bewegen
Bijvoorbeeld oefeningen op bed, zitten in de stoel, lopen op de gang. Indien dit niet zelfstandig mogelijk is, zou uw familie/bezoek u wellicht kunnen ondersteunen hierbij. - Probeer waar mogelijk veel uit bed te zijn en het bed alleen te gebruiken om te rusten
- Draag stabiele en stevige schoenen
- Gebruik indien nodig een hulpmiddel. Het prettigste is om uw hulpmiddel vanuit thuis mee te laten nemen omdat u deze gewend bent
Ophoesten van sputum
Als u last heeft van slijm dan kunt u dit met speciale technieken proberen los te krijgen om het dan op te hoesten. Probeer daarvoor elk uur het volgende te doen:
- Maak 5 diepe ademhalingen en houdt bij de inademing aan het eind de adem even vast
- Adem rustig door de neus in. Tuit de lippen een klein beetje en adem langzaam tussen de lippen uit. U ervaart nu een kleine druk bij het uitademen. Herhaal dit 5 keer.
- Adem rustig in, daarna een snelle krachtige uitademing. Probeer hierbij de keel ontspannen en uw mond open te houden. Door de snelheid bij het uitademen komt het slijm mee naar buiten. Herhaal dit 3 keer.
- Hoest nu 3 keer.
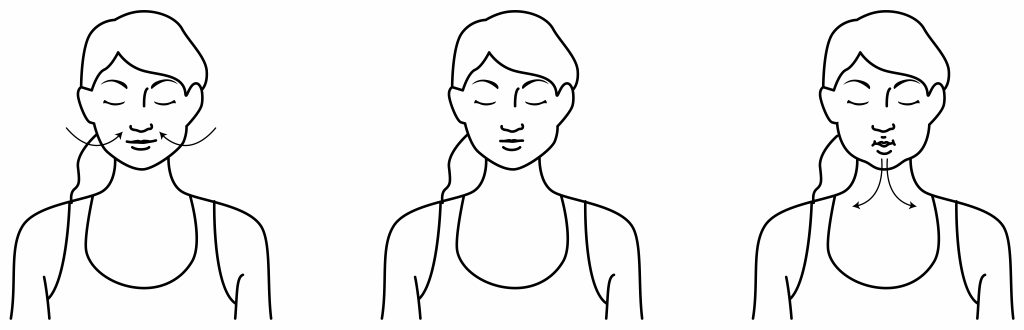
Wat te doen bij (acute) toename van benauwdheid?
- Ga rechtop zitten. Laat uw armen op een tafel (of rollator) rusten/hangen
- Probeer met getuite lippen uw uitademing zo lang mogelijk te maken. Ga hiermee door totdat u de ademhaling weer naar de buik kunt verplaatsen
- Pas daarna de aangeleerde ademhalingstechnieken toe: Adem ontspannen door uw neus in, en door uw mond uit om zo weer rustiger te worden
- U kunt eventueel uw kortwerkende luchtwegverwijder gebruiken
Belangrijke punten bij het bewegen:
- Beweeg in uw eigen tempo en indien nodig in etappes
- Het is beter om meerdere keren per dag een aantal minuten te bewegen dan één keer per dag flinke inspanningen te leveren
- Let op uw houding tijdens het bewegen. De fysiotherapeut heeft u hiervoor informatie gegeven tijdens de opname
- Let op uw ademhalingstechniek tijdens bewegen
- Een half uur na de inspanning moet u weer hersteld zijn
- Als u benauwd wordt, moet u in een langzamer tempo bewegen of stoppen. En uw ademhalingsoefeningen toepassen
