De heupprothese (Folder)
5623 EJ Eindhoven
040 - 239 91 11

De heupprothese (Folder)
Uw orthopedisch chirurg heeft met u besproken dat u binnenkort een heup operatie ondergaat. Tijdens deze operatie wordt uw beschadigde heupgewricht vervangen door een kunstgewricht, een ‘heupprothese’. Dit is een veel voorkomende operatie bij mensen met een zogenaamde versleten heup. In deze folder informeren we u over de ingreep. Voor u persoonlijk kan de situatie anders zijn dan hier beschreven is.
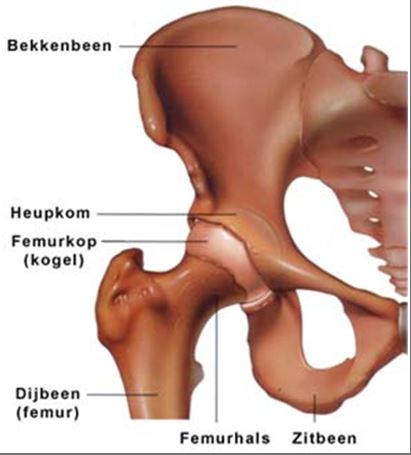
De heup
Het heupgewricht is een kogelgewricht. De kop van het dijbeen (bovenbeen) draait als een ronde kogel (kop) in de kom van het bekken. Zowel de kop als de kom zijn bedekt met een laag kraakbeen. Dit zorgt ervoor dat het gewricht soepel kan bewegen. Als we over slijtage van de heup spreken, bedoelen we slijtage van het kraakbeen. Rond het heupgewricht bevinden zich veel pezen en spieren. Op de zijkant van het ‘heupbot’ bevindt zich een slijmbeurs. Op al deze plekken kunnen zich problemen voordoen.
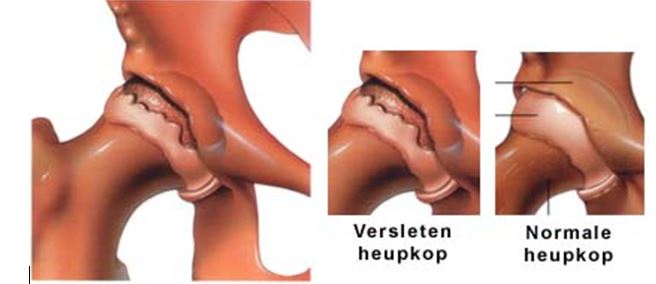
Heupslijtage
Artrose is een aandoening van de gewrichten. Het komt vaak voor in het heup- en kniegewricht. Het bot in een gewricht is bekleed met een laagje kraakbeen. Dat zorgt ervoor dat de gewrichtsvlakken soepel ten opzichte van elkaar kunnen bewegen. In het geval van de heup: dat de kop soepel kan draaien in de kom. Bij artrose gaat de kwaliteit van het kraakbeen achteruit. Het kraakbeen wordt dunner en onregelmatig.
Daarom wordt artrose ook wel slijtage genoemd, maar dit is niet altijd helemaal juist. Rond het artrotische gewricht vormen zich botknobbels en het gewricht(kapsel) kan geïrriteerd raken.
Er is nog veel onduidelijkheid over hoe artrose precies ontstaat. Vaak is er sprake van meerdere factoren die een rol spelen. Zo is bekend dat zogenaamde risicofactoren de kans op artrose vergroten.
Risicofactoren
- Hogere leeftijd. Met het ouder worden wordt de kans op artrose groter.
- Overbelasting. Mensen die langere tijd hun gewrichten overbelasten, bijvoorbeeld bouwvakkers, topsporters en mensen met overgewicht, hebben een verhoogde kans op artrose.
- Geslacht. Vrouwen hebben twee keer zo vaak artrose als mannen.
- Gewrichtsbeschadiging in het verleden. Na een breuk, blessure, een eerdere operatie en bij trauma in het verleden kan er een verhoogde kans bestaan op artrose.
Daarnaast zijn er zeldzame oorzaken zoals erfelijke aandoeningen en scheurtjes in de kraakbeenring rondom het heupgewricht (labrum).
Symptomen
Pijn en stijfheid komen het meest voor. De pijn wordt gevoeld in de lies, bil of doortrekkend naar het bovenbeen en de knie. Het gewricht wordt merkbaar stijver. Ook bij het opstaan of op gang komen is er pijn, de zogenaamde startpijn. Lopen, traplopen en bukken worden vaak steeds moeilijker. Deze klachten nemen toe als de artrose verergert, maar kunnen in verschillende mate aanwezig zijn. Het gewricht kan gaan kraken door de onregelmatigheid van het gewricht. Een ander symptoom kan vermoeidheid zijn, als gevolg van pijn, slechte nachtrust of omdat bewegen extra energie kost.
Diagnostiek
Over het algemeen zijn de symptomen en goed lichamelijk onderzoek in combinatie met röntgenfoto’s voldoende om de diagnose heupartrose (coxartrose) te stellen. Heel soms is aanvullend bloedonderzoek, een testverdoving van het gewricht (marcaïnisatie) of een scan nodig.
Behandeling
Hoe de aandoening precies verloopt, varieert van persoon tot persoon. Dit hangt onder andere af van de mate van gewrichtsbeschadiging en ontsteking. De klachten zullen over het algemeen in de loop van de tijd verergeren. Hoe snel die verergering optreedt, wisselt sterk. Artrose is niet te genezen. Daarom denken veel mensen dat er niets aan te doen is en ze “er mee moeten leren leven”. Dat is gelukkig niet waar. Eigenlijk altijd wordt begonnen met een zogenaamde conservatieve behandeling, dat wil zeggen niet-operatief. Dit gebeurt vaak op advies van de huisarts of de fysiotherapeut. Als dit onvoldoende helpt, komen de operatieve opties in beeld.
Leefregels
Soms kunnen deze eenvoudig zijn en kunnen de klachten hierdoor al een stuk afnemen. Zo is het belangrijk te blijven bewegen, bijvoorbeeld door te wandelen, fietsen of zwemmen. Dat kan ook onder begeleiding. Pas echter op voor overbelasting. Beter is het meerdere malen een kort stukje te lopen, dan in één keer een lange wandeling te maken. Warmte (klimaat, elektrische deken, warm bad) kan een gunstig effect hebben op de pijn. Een afname in lichaamsgewicht kan ook schelen in de belasting van het gewricht. Eventueel kan een dieetadvies hierbij helpen.
Medicijnen
Pijn in de heup kan door een groot aantal medicijnen worden onderdrukt. Het slijtageproces wordt er niet door geremd. Pijnstillers kunnen het leven echter aanzienlijk aangenamer maken. Het is verstandig om het gebruik van pijnstillers te beperken tot momenten waarop u het echt nodig heeft.
Fysio- of oefentherapie
Hiermee kan het gewricht soepel worden gehouden of gemaakt en het gewricht worden versterkt. Ook kan een verbetering van het loop- en bewegingspatroon de klachten doen afnemen.
Hulpmiddel
De belasting van de pijnlijke heup kan worden verminderd door gebruik van een hulpmiddel, zoals een stok, krukken of rollator.
Operatieve behandeling
Als de klachten onvoldoende afnemen of zelfs verergeren, kan de huisarts doorverwijzen naar het ziekenhuis. De orthopedisch chirurg zet daar de behandelmogelijkheden nog een keer op een rij. Als de niet-operatieve behandelingen niet meer werken, is een kunstheup (totale heupprothese) een goede optie.
De heupprothese
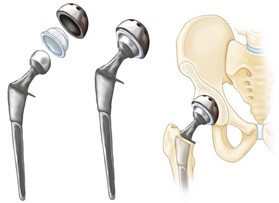
De prothese bestaat uit drie delen:
- Een volledige kunststof cup of een combinatie van een metalen buitencup en een kunststof binnencup. De cup wordt geplaatst in de kom van de versleten heup.
- Een kop van keramiek.
- Een steel van metaal. De steel wordt in de schacht van het dijbeen (bovenbeen) aangebracht.
Indicaties voor een totale heupprothese
De meeste mensen die een totale heupprothese nodig hebben, hebben artrose van de heup. Andere veel voorkomende redenen kunnen zijn: osteonecrose, heupdysplasie of na een trauma van de heup zoals bij een gebroken heup of een gebroken heupkom (acetabulumfractuur).
Het vastzetten van de heupprothese
In grote lijnen zijn er twee technieken om de heupprothese vast te zetten in het bot, gecementeerd of ongecementeerd (ingeklemd). Botcement is een soort lijm, hiermee kan de prothese worden ´vastgeplakt´. Een ongecementeerde prothese wordt strak in het bot geslagen en daarmee ingeklemd in het bot. Hiervoor is ten minste voldoende stevig bot nodig. Uw orthopedisch chirurg stemt de keuze af op uw situatie. Beide technieken geven een bewezen, vergelijkbaar en langdurig goed resultaat.
Persoonlijke begeleiding bij een knie- of heupprothese
We gebruiken de Patient Journey App om u te begeleiden met persoonlijke en betrouwbare informatie tijdens uw behandeling voor een heup- of knieprothese.
De app legt stap voor stap uit wat u kunt verwachten: van de voorbereiding op uw opname en operatie tot het herstel daarna. U ontvangt precies de informatie die op dat moment voor u belangrijk is, zoals uitleg over uw prothese, video’s met oefeningen en tips om thuis veilig te herstellen. Daarnaast houden we via de app in de gaten hoe het met u gaat. U vult regelmatig vragenlijsten in over uw herstel. Op basis daarvan kunnen we beoordelen of uw herstel volgens verwachting verloopt en of het nodig is dat u naar het ziekenhuis komt.
Deze informatie komt binnen bij het Monitoringscentrum. Zij volgen uw herstel en kunnen u ondersteunen wanneer dat nodig is. Als er aanvullende vragen zijn of als uw herstel anders verloopt dan verwacht, schakelen zij de juiste zorgverleners in.
Lees meer over persoonlijke begeleiding met de Patient Journey App
Voor uw opname
Voorlichtingsbijeenkomst
U wordt samen met uw mantelzorger uitgenodigd voor een voorlichtingsbijeenkomst. Deze duurt ongeveer 2 uur en vindt plaats op de woensdag. Deze voorlichting wordt gegeven door een fysiotherapeut en een verpleegkundige van de afdeling Orthopedie. Het doel van deze bijeenkomst is u zo goed mogelijk voor te bereiden op de operatie en de periode erna. Deze voorlichtingsbijeenkomst is verplicht zodat u goed geïnformeerd de operatie ingaat. Neem uw loophulpmiddel naar keuze mee naar deze bijeenkomst zodat u samen met de fysiotherapeut alvast kunt oefenen, dit helpt om na de operatie makkelijker op de been te komen.
Tijdens de voorlichting wordt ook bij u nagevraagd of u een mantelzorger heeft die u na de opname kan ondersteunen bij het uitvoeren van uw dagelijkse activiteiten. Er is na de operatie in principe geen indicatie voor extra zorg zoals thuiszorg of revalidatie. U bent na de operatie weer snel mobiel en zelfverzorgend. Bij de voorlichtingsbijeenkomst krijgt u handige tips om thuis voor uzelf te kunnen zorgen. Als u toch tijdelijk een vervangende woonvoorziening wilt kunt u, voorafgaand aan de operatie, contact opnemen met een zorghotel bij u in de buurt. Een zorghotel is altijd tijdelijk en afhankelijk van uw verzekering voor eigen kosten.
Pre-operatieve screening en anesthesie
U wordt binnenkort geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Hier bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens het gesprek bespreken we welke vorm van verdoving (anesthesie) en pijnstilling voor u geschikt is. Ook geven we uitleg over waar u op moet letten met eten, drinken en roken in de dagen rond de operatie. Daarnaast spreken we af hoe u in die periode uw medicijnen gebruikt – ook als u bloedverdunners gebruikt.
Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht. De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20. De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
Voorbereiding thuis
Het is belangrijk dat u thuis het volgende regelt voordat u wordt opgenomen:
- Regel eventuele hulp van een mantelzorger (mensen die als het nodig is, tijdelijk voor u kunnen zorgen wanneer u weer thuis bent).
- Regel de volgende hulpmiddelen:
- Een paar krukken
- Een helping hand
- Een lange schoenlepel
- Zorg dat obstakels in huis uit de weg zijn zodat u zich veilig kan bewegen in huis, denk hierbij aan kleedjes ed.
- Onthaar uw heup niet zelf. Dit kan wondjes of uitslag veroorzaken en een reden zijn om u niet te kunnen opereren. Als dit nodig is, gebeurt dit op de operatiekamer.
- Smeer uw benen in de 24 uur voor de operatie niet in met bodylotion of andere producten aangezien deze de werking van ontsmettingsmiddelen beïnvloeden.
- Wij adviseren u dringend om 4 weken vóór, tot 4 weken na de operatie niet te roken. Het stoppen met roken rondom de operatie heeft grote voordelen voor de wondgenezing en leidt bewezen tot veel minder complicaties.
Wat neemt u mee naar het ziekenhuis?
In de folder ‘Informatie over uw opname’ leest u wat u meeneemt naar het ziekenhuis. Neemt u daarnaast het volgende mee:
- Gemakkelijke kleding voor minstens vier dagen. Het is de bedoeling dat u gedurende de opname uw eigen kleding en schoenen draagt.
- Stevige schoenen die ruim zitten vanwege het tijdelijk dikker worden van de voet na de operatie.
- Twee krukken.
Tijdens uw opname
Opname afdeling
U wordt opgenomen op de opname afdeling. Hier vindt het anamnese gesprek plaats en wordt u gereed gemaakt voor de operatie. De spullen die u mee heeft genomen legt u in een blauwe box en wordt naar de afdeling gebracht waar u na de operatie komt te liggen. De box is niet groot dus laat uw naasten later de krukken en koffer met spullen meenemen. U krijgt een operatiejasje aan, een polsbandje om met uw gegevens erop en er wordt een pijl gezet op het been dat geopereerd gaat worden. Indien nodig krijgt u medicatie.
Holding
De holding is de voorbereidingsruimte van de operatiekamers. U wordt van de opname afdeling in een bed naar de holding gereden, waarna u opgevangen wordt door een verpleegkundige die een infuus bij u inbrengt. Hierna wordt u opgehaald door de anesthesiemedewerker die u naar de operatiekamer brengt.
De operatie
De operatie duurt één tot twee uur. Bij de operatie wordt de heup kop verwijderd. In de heupkom wordt een kom van kunststof (eventueel met metaal) geplaatst. In het bovenbeen komt een metalen pen waarop een kop is vastgemaakt die precies in de kom past. Tijdens de operatie krijgt u antibiotica om de kans op infectie te verkleinen. Het litteken zit aan de zijkant van de heup en is ongeveer 20 cm lang.
Recovery
De recovery is de uitslaapruimte waar u na de operatie heen gaat, hier houden ze u in de eerste periode na de operatie extra goed in de gaten. Als u voldoende hersteld bent, gaat u naar de verpleegafdeling.
Alles bij elkaar (holding, operatie en recovery) bent u ongeveer 3 tot 4 uur op het operatiecomplex.
Afdeling Orthopedie
Na de operatie komt u op de verpleegafdeling te liggen. U kunt zelf uw naasten bellen en op de hoogte brengen dat u op de afdeling ligt.
Op de afdeling krijgt u een dagkaart waar informatie op staat wat u gedurende de opname kunt verwachten, algemene informatie, medicatie die u krijgt en leefregels Lees deze rustig door en als u vragen heeft, probeer deze dan te bundelen waarna u de vragen kunt stellen aan de verpleegkundige. U komt terug van de operatie met een infuus. Het infuus wordt in principe de dag na de operatie verwijderd.
In samenspraak met de arts, verpleegkundige, fysiotherapeut en u wordt gekeken wanneer u met ontslag kan. De meeste patiënten gaan de dag na de operatie met ontslag.
Ontslag
U mag met ontslag. Samen met de verpleegkundige spreekt u een tijd af wanneer iemand u op komt halen. Laat diegene een rolstoel vanuit de centrale hal meenemen.
Van de verpleegkundige krijgt u een envelop mee met daarin de volgende informatie:
- Uw medicatielijst.
- Kaartje met belangrijke telefoonnummers.
- Machtiging voor de fysiotherapie thuis.
- Indien van toepassing, een verpleegkundige overdracht.
De apothekers assistent komt op de afdeling langs om met u alle medicatie door te nemen en krijgt u de medicatie mee naar huis.
U krijgt de controle afspraak thuis gestuurd.
De oplosbare hechtingen hoeven niet te worden verwijderd, tenzij ander wordt aangegeven door de verpleegkundige. U dient dan zelf contact op te nemen met uw huisarts om hier een afspraak voor te maken.
Na uw opname
Leefregels
- Zitten/opstaan
Als u wilt gaan zitten is het voor uw veiligheid belangrijk dat u het bed of de stoel tegen de achterkant van de benen voelt. Zet eerst de krukken aan de kant of plaats ze om de polsen en steun met beide handen op de leuningen van de stoel of op het bed. Gemakkelijk is een hoge stoel met armleuningen. In een lage stoel kunt u eventueel een stevig kussen leggen, zodat u wat hoger zit. Als u wilt gaan staan, verplaatst u zich eerst naar de rand van de zitting, dus naar voren toe. Drukt u zich dan met beide armen naar voren vanaf de armleuningen. De eerste tijd, totdat de hechtingen zijn verwijderd, dient u als u gaat zitten of staan het geopereerde been iets naar voren te plaatsen. - Liggen
U mag zowel op de rug als zij liggen. Wij raden u aan om op uw rug te slapen en geen kussen onder de heup te leggen. Zo strekt u uw heup goed wat erg belangrijk is! Mocht u incidenteel toch op uw zij willen gaan liggen om uw stuit te ontlasten, dan dient u een kussen
tussen uw benen te leggen. Ga bij voorkeur op uw geopereerde zijde liggen zodat het geopereerde been niet naar binnen kan buigen. U mag niet op uw buik liggen. - Traplopen
U oefent het traplopen met de fysiotherapeut. Trap op: eerst het niet geopereerde been neerzetten, dan het geopereerde been en de kruk bijzetten. Trap af: eerst de kruk met het geopereerde been neerzetten, dan het niet geopereerde been bijzetten. Een stevige
trapleuning is nodig. Als u thuis gaat traplopen doe dit dan de eerste keren onder begeleiding. - Oefeningen
Het is belangrijk om thuis regelmatig de oefeningen te doen zoals ze zijn voorgedaan door de fysiotherapeut. - Douchen/in bad gaan
De wond is meestal onderhuids gesloten. De oplosbare hechtingen hoeven niet te worden verwijderd, tenzij ander wordt aangegeven door de verpleegkundige. De waterdichte pleister die op de wond zit, mag 2 weken blijven zitten. Met deze pleister mag u kortdurend douchen, niet in bad of in de sauna. Na 2 weken mag u zonder pleister douchen. Als u alleen een bad heeft, kunt u bij de thuiszorg een plank lenen, die u over het bad klemt, zodat u zittend kunt douchen. Zonder zitplank in een ligbad gaan zitten is de eerste zes weken onverantwoord, omdat u dan te diep zit. Als u zich zeker genoeg voelt, kunt u ook staand douchen, zoals in een ‘gewone’ douchecabine. - Zwemmen
Wanneer u mag gaan zwemmen, kunt u het beste met uw behandelend orthopedisch chirurg overleggen. - Belasting been
U mag het been dat geopereerd is voor 80 tot 100% belasten. De fysiotherapeut heeft dit tijdens uw verblijf in het ziekenhuis met u besproken en geoefend. - Fietsen
In overleg met uw behandelende fysiotherapeut is buiten fietsen na 6-8 weken weer toegestaan. Gebruik een damesfiets vanwege de lage instap. Het is aan te raden van tevoren te oefenen op een hometrainer. - Autorijden
Adviezen m.b.t. weer autorijden na een operatie: wij verwijzen hiervoor naar het gepubliceerde NOV-standpunt (autorijden-na-plaatsen-knie-of-heupprothese.pdf) en naar de Wegenverkeerswet 1994. De bestuurder moet veilig en verantwoord het voertuig kunnen besturen. Artikel 5: geen gevaar veroorzaken. Artikel 6: verantwoord gedragen vertonen en goede beencontrole hebben. NB: u dient zelf na te gaan of de polisvoorwaarden uitsluiten dat de patiënt mag rijden met gips of na een operatie. Bij twijfel kunt u dit met de hoofdbehandelaar bespreken. - Loophulpmiddel
U moet de eerste weken na de operatie een loophulpmiddel gebruiken. Uw fysiotherapeut zal bepalen wanneer u het gebruik veilig kunt afbouwen. Het verdient de voorkeur om met krukken te lopen. Wanneer dit niet lukt, kan in overleg met de fysiotherapeut en de behandelend arts voor een ander hulpmiddel gekozen worden. - Seks
Na de operatie en de herstelperiode (zes tot acht weken) kunt u voorzichtig weer proberen hoe het voor u is. In principe zijn er dan geen belemmeringen meer. - Wondverzorging
De wond moet schoon en droog blijven. De huid rondom de hechtingen kan er wat rood of geïrriteerd uitzien. Na veertien dagen neemt deze roodheid af tot die tijd is een pleister ter bescherming voldoende.
Leefregels ter voorkoming van een luxatie
Gedurende de eerste drie maanden na de operatie is het belangrijk te voorkomen dat het heupgewricht uit de kom raakt (luxatie). Dit kan door de volgende leefregels goed in acht te nemen:
- Breng uw knie niet in de richting van uw neus.
- U mag bukken vanuit een stoel alleen met de knieën naar buiten toe gedraaid.
- Hurk niet.
- Ga niet op een te lage kruk of stoel zitten, gebruik dan evt. een kussen.
- U mag uw eigen schoenen/kousen aantrekken als uw knieën maar naar buiten toe gedraaid zijn.
- Houd uw benen gespreid, ongeveer heupbreedte bij het gaan zitten en liggen.
- Stilstaan, bijvoorbeeld bij een aanrecht, kan en mag zonder krukken.
Risico’s en complicaties
Ondanks zorgvuldige voorbereiding en een zorgvuldig uitgevoerde operatie kan het zijn dat er complicaties optreden.
Infectie
Ter preventie hiervan krijgt u ter voorbereiding op de operatie een neuszalf en ontsmettende shampoo voorgeschreven en tijdens de operatie krijgt u antibiotica. Om het risico op wondinfectie te verminderen, vragen we u te stoppen met roken.
Trombose/longembolie
Bij trombose ontstaan er bloedstolsels in de bloedvaten. Als het bloedstolsel zich verplaatst door de bloedbaan, kan een embolie (bloedafsluiting op een andere plek) ontstaan die het bloedvat afsluit. Het weefsel dat door dit bloedvat hoort te worden voorzien van zuurstof, krijgt dan te weinig bloed. Hierdoor kan schade aan dat weefsel ontstaan. Om dit te voorkomen, krijgt u een bloedverdunnend medicijn genaamd Xarelto (tablet). Dit medicijn dient u tot 35 dagen na de operatie in te nemen. Wanneer u bloedverdunnende middelen gebruikt of bekend bent bij de trombosedienst, mag u na de operatie gewoonlijk weer met u eigen medicatie starten. Dit wordt door de verpleegkundige aan u aangegeven.
Uit de kom gaan (luxatie)
De kunstheup kan uit de kom gaan (luxatie). De kans daarop is de eerste drie maanden na de operatie het grootst. Er zijn risicobewegingen waarbij een luxatie kan optreden. De fysiotherapeut zal u er op wijzen welke bewegingen u moet vermijden.
Beenlengteverschil
Er kan een beenlengteverschil ontstaan na de operatie. Soms is dat nodig om voldoende stabiliteit te krijgen en daarmee luxatie te voorkomen. Een hakverhoging kan het beenlengteverschil opheffen. Direct na de operatie kunt u het gevoel hebben dat het geopereerde
been langer is. Dat kan ook komen doordat de spieren rondom het heupgewricht nog niet optimaal functioneren. Ga dus niet te snel een hakverhoging gebruiken.
Zenuwletsel
Gelukkig komt dit zelden voor. Het kan ontstaan door overrekking van een zenuw en bijvoorbeeld een klapvoet of gevoelsverlies tot gevolg hebben. Vaak herstelt de functie vanzelf.
Abnormale botvorming rond de prothese
Hierdoor kan de beweeglijkheid benadeeld worden. Dit kan worden tegengegaan met medicijnen tijdens de opname in het ziekenhuis.
Roken
Roken kan aanleiding geven tot vertraagde wondgenezing of het risico op infecties sterk vergroten. Wij adviseren u dringend om 4 weken vóór, tot 4 weken na de operatie niet te roken.
Herstel en revalidatie
Of u de nieuwe heup geheel of gedeeltelijk mag belasten, is afhankelijk van het type heupprothese en de bevindingen tijdens de operatie. Soms is er tijdens de ingreep een extra versteviging van de prothese of het bot noodzakelijk. Dat kan van invloed zijn op de belastbaarheid van de prothese gedurende de eerste weken na de operatie. Dikwijls vormt zich een bloeduitstorting in het operatiegebied, die kan afzakken in het geopereerde been. Dit is een normaal verschijnsel. Het been kan de eerste 6 weken na de operatie ook fors verdikt blijven.
Zodra dit veilig kan, wordt er begonnen met oefenen. Dit is vaak een aantal uur na de operatie. Uit verschillende onderzoeken blijkt namelijk dat het snel na de operatie starten van oefeningen het herstel bevordert. U wordt geholpen om weer zelfstandig te kunnen functioneren, zodat u spoedig het ziekenhuis kan verlaten. Pijn na een heupprothese verschilt per persoon, maar meestal zien we dat de heftigste klachten in de eerste 14 dagen geleidelijk minder worden. Voor deze periode krijgt u dan ook sterkere pijnstillers mee, zodat u ook in deze eerste weken goed kunt oefenen met uw heup. Het operatiegebied kan de eerste maanden nog wat gevoelig zijn en de pijn die u vóór de operatie had, neemt in de meeste gevallen duidelijk af. Het herstel verloopt stap voor stap en het kan tot 12 maanden duren voordat de heup helemaal tot rust is gekomen. De revalidatie, die in het ziekenhuis is gestart, gaat na ontslag verder bij uw eigen fysiotherapeut. Met fysiotherapeuten in de regio zijn afspraken gemaakt over hoe deze revalidatie eruitziet.
Prognose
Hoe lang een heupprothese meegaat, kan niemand precies zeggen. De levensduur van een heupprothese is onder meer sterk afhankelijk van uw activiteiten: hoe actiever u bent, hoe korter de prothese meegaat. Zware lichamelijke inspanning, overgewicht en sporten kunnen de levensduur beperken. Vraag hierover advies aan uw orthopedisch chirurg. In de afgelopen jaren is er een register bijgehouden van alle heupprothesen die op de markt zijn om te zien hoe lang zij meegaan.
Bij problemen kan de heupprothese eventueel worden vervangen. Dit is een grotere operatie dan de eerste. Met de huidige kwaliteit van protheses verwachten we echter geen slijtage problemen in de eerste 15 jaar na plaatsing. Op basis van nieuwe inzichten en adviezen vanuit de beroepsvereniging zullen we uw prothese met enige regelmaat controleren. Een belangrijk onderdeel van deze controle is een röntgenfoto van de heup.
Wanneer contact opnemen?
- Een lekkende wond.
- Koorts boven de 38.5.
- Wond die dikker wordt en/of meer pijn gaat doen.
- U kunt niet meer goed staan, terwijl dit eerder geen probleem was.
In deze gevallen kunt u direct contact opnemen met de polikliniek Orthopedie en hoeft u niet eerst naar uw huisarts te gaan. Het is onverstandig om zonder overleg met onze artsen te starten met antibiotica. Mocht u buiten kantooruren bellen dan graag naar de Spoedeisende Hulp.
Verhinderd
Kunt u niet naar uw afspraak komen? Geef dit dan zo spoedig mogelijk telefonisch door aan de polikliniek Orthopedie. Er kan dan een andere patiënt in uw plaats komen.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij bieden tal van opleidingsmogelijkheden voor artsen, verpleegkundigen en paramedische beroepen en werken daarin nauw samen met opleidingscentra en –ziekenhuizen in de regio. Dit kan betekenen dat uw behandeling, onderzoek of operatie (mede) uitgevoerd wordt door een zorgverlener in opleiding. Denk hierbij aan een arts in opleiding tot specialist, een coassistent of een verpleegkundige in opleiding.
Veiligheid is het allerbelangrijkste, daarom staat de zorgverlener in opleiding altijd onder supervisie van een gekwalificeerde zorgverlener. Indien u niet wenst geholpen te worden door een zorgverlener in opleiding, kunt u dit aangeven bij uw behandelend arts.
Vragen
Heeft u na het lezen van deze folder nog vragen, dan kunt u die stellen aan uw behandelend arts. Tijdens kantooruren kunt u ook contact opnemen met de verpleegkundigen van de verpleegafdeling.
Voor aanvullende informatie op deze folder verwijzen wij u naar www.zorgvoorbeweging.nl
Contactgegevens
Catharina Ziekenhuis
Telefoon 040 – 239 91 11
www.catharinaziekenhuis.nl
U wordt binnenkort geopereerd
Vragen over de wachtlijst/planning van uw opname
040 – 239 71 93
Maandag t/m vrijdag 10.00 uur – 11.00 uur
U bent geopereerd
Polikliniek Orthopedie
040 – 239 71 80
Maken, wijzigen en annuleren van afspraken polikliniek en gipscontrole:
Maandag t/m vrijdag 8.30 uur – 16.30 uur
Vragen over medicijnen, recepten of na een recente behandeling of operatie:
Maandag t/m vrijdag graag voor 12.00 uur
Verpleegafdeling Orthopedie
Vragen tijdens een klinische opname
040 – 239 80 00
Spoedeisende Hulp
040 – 239 96 00
Spoedgevallen buiten kantoortijden: na 16.30 uur en in het weekend belt u voor problemen die direct betrekking hebben op uw operatie of te maken hebben met uw gips en die niet kunnen wachten tot de volgende werkdag, met de Spoedeisende Hulp.
Routenummer(s) en overige informatie over de afdeling Orthopedie kunt u vinden op www.catharinaziekenhuis.nl/orthopedie