De laparoscopische operatie (Folder)
5623 EJ Eindhoven
040 - 239 91 11

De laparoscopische operatie (Folder)
In deze folder vindt u informatie over de laparoscopische operatie. In het eerste deel vindt u de tekst van de Nederlandse specialistenvereniging voor obstretrie en gynaecologie (NVOG). De NVOG-tekst bevat algemene informatie over de operatie. In het tweede deel vindt u informatie over de gang van zaken rondom de operatie in het Catharina Ziekenhuis.
Informatie van de NVOG
Inleiding
De gynaecoloog voert een laparoscopische operatie uit via kleine sneetjes van ongeveer 1 cm in de buikwand. Door een van deze sneetjes brengt de arts een laparoscoop in de buik: een lange dunne buis waar men doorheen kijkt. Het beeld verschijnt meestal op een televisiescherm, de monitor. Via de andere sneetjes brengt de gynaecoloog instrumenten in waarmee geopereerd wordt. De operatie is voor de zorgverleners op de monitor te volgen. Er bestaan verschillende redenen om een laparoscopische operatie te adviseren. De meest voorkomende bespreken wij in deze folder. Over een aantal afwijkingen bestaan aparte folders of brochures. U kunt uw gynaecoloog erom vragen. Bij de operatie zijn vaak de baarmoeder, de eileiders of de eierstokken betrokken. Daarom geven wij eerst algemene informatie over deze organen. Vervolgens wordt beschreven wat er tijdens de operatie gebeurt, welke risico’s er aan verbonden zijn, hoe u tot een beslissing komt, en waarmee u voor en na de operatie rekening moet houden. Aan het einde van de folder vindt u een verklarende woordenlijst.
De baarmoeder, eileiders en eierstokken
Een normale baarmoeder (uterus) heeft de vorm en grootte van een peer. Aan de brede bovenkant monden twee eileiders (tubae) in de baarmoeder uit. Deze dunne, soepele buisjes, die zo’n 8-10 cm lang zijn, beginnen bij de baarmoeder en eindigen bij de eierstokken. Normale eierstokken (ovaria) zijn ongeveer 3 cm groot. Bij een laparoscopische operatie ziet de arts doorgaans de eileiders en eierstokken, evenals het bovenste deel van de baarmoeder (het baarmoederlichaam, corpus uteri). Het onderste deel van de baarmoeder dat in de vagina (schede) uitmondt, de baarmoedermond of baarmoederhals (cervix of portio) is niet zichtbaar tijdens de operatie. Baarmoeder, eileiders en eierstokken liggen niet los in de buik, maar zitten met bindweefselbanden vast onder in het bekken. De baarmoeder is noodzakelijk om te menstrueren en zwangerschappen te dragen. Daarnaast kan de baarmoeder bijdragen aan erotische gevoelens bij opwinding en het krijgen van een orgasme. De eierstokken maken hormonen die elke maand het baarmoederslijmvlies opbouwen. Ook dragen zij bij tot het zin hebben in vrijen en ze houden de schede stevig en soepel.
Elke maand komt er bij de eisprong een eicel uit de eierstokken vrij. De eileiders hebben een transportfunctie. Zaadcellen komen via de schede en de baarmoeder door de eileiders naar de eierstok toe.
Als een eisprong heeft plaatsgevonden kunnen ze een eicel bevruchten. Een bevruchte eicel wordt door de eileider naar de baarmoeder vervoerd. Een niet-bevruchte eicel lost vanzelf op.
Wat is een laparascopische operatie, en waarom adviseert de gynaecoloog deze operatie?
Laparoscopie betekent: in de buik (laparo) kijken (scopie). De operatie gebeurt bijna altijd onder narcose (algehele verdoving). De gynaecoloog maakt meestal een sneetje van ongeveer 1 cm in de onderrand van de navel en brengt door dat sneetje een dunne holle naald in de buikholte. Hierdoor wordt de buik gevuld met onschadelijk koolzuurgas. Zo ontstaat ruimte in de buik om de verschillende organen te zien. Daarna brengt de gynaecoloog via hetzelfde sneetje de laparoscoop (kijkbuis) in de buik en sluit deze aan op een videocamera. De baarmoeder, eileiders en eierstokken zijn zo zichtbaar op de monitor. Bij het vermoeden op het bestaan van verklevingen, brengt men soms de naald en de laparoscoop op een andere plaats in, bijvoorbeeld onder de ribbenboog. Ook op een paar andere plaatsen zoals net boven het schaambeen en de zijkanten van de onderbuik worden sneetjes gemaakt, waardoor men operatie-instrumenten inbrengt. Via de vagina en de baarmoederhals brengt de gynaecoloog soms een instrument in de baarmoederholte om de baarmoeder tijdens de operatie te bewegen. Tot slot kan ook in de vagina, achter de baarmoedermond, een snee gemaakt worden. Hierdoor is het mogelijk bijvoorbeeld een vergrote eierstok of een vleesboom uit de buikholte te verwijderen.
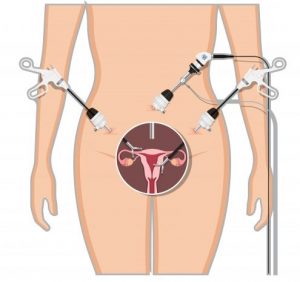
Gynaecologen gebruiken laparoscopie al vele jaren bij sterilisaties en vruchtbaarheidsonderzoek. Door verbeteringen van het instrumentarium is het mogelijk steeds uitgebreidere operaties te doen.
Zo is het mogelijk het openen van de buikholte met een grotere snede te voorkomen. Bij een laparoscopische operatie blijft de buikholte afgesloten. In vergelijking met een ‘gewone’ operatie treedt minder prikkeling van het buikvlies op en werken de darmen na afloop sneller. De kleinere sneetjes veroorzaken minder wondpijn. Hierdoor is ook het verblijf in het ziekenhuis korter, en gaat het herstel thuis doorgaans sneller. Wel duurt de operatie soms langer, zodat u langer onder narcose bent. De ervaring van uw gynaecoloog en het soort operatie spelen een rol bij de operatieduur.
Redenen voor een laparoscopische operatie
Uw gynaecoloog adviseert over het algemeen een laparoscopische operatie alleen bij het vermoeden van een goedaardige aandoening. Bij kwaadaardige aandoeningen wordt deze operatietechniek zelden gebruikt; deze worden hier niet besproken. Hieronder komen een aantal redenen voor een laparoscopische operatie ter sprake. Zeker niet bij elke besproken afwijking zal of kan een laparoscopische operatie plaatsvinden. Soms bestaat er discussie of dit de beste oplossing is.
Een cyste van de eierstok of een vergrote eierstok
Een cyste is een met vocht gevulde holte in de eierstok. Niet alle cysten hoeven geopereerd te worden. Rond elke eisprong is er in de eierstok een kleine holte met vocht en daarin een eicel. Dit noemt men een follikel. Zo’n follikel groeit soms door. We spreken dan van een persisterende (aanwezig blijvende) follikel. Deze verdwijnt meestal uit zichzelf. Soms adviseert de gynaecoloog een hormoonbehandeling. Een andere naam voor zo’n uit zichzelf verdwijnende cyste is een functionele cyste. Als een cyste niet verdwijnt, wordt vaak een operatie geadviseerd. Er kan sprake zijn van een cystadenoom: een goedaardige afwijking waarbij zich slijm of ander vocht in de eierstok ophoopt. Een ander voorbeeld is een endometriose-cyste. Deze afwijking komt later ter sprake. Een eierstok kan ook in zijn geheel vergroot zijn.
Vaak is er dan sprake van een dermoïd, ook wel een wondergezwel genoemd. Allerlei soorten weefsel zijn hierin aanwezig, zoals haren, botten en talg. Soms wordt de cyste of vergrote eierstok ontdekt omdat u klachten hebt; in andere gevallen is het een toevalsbevinding. Om uw klachten te verhelpen of om toekomstige klachten te voorkomen, adviseert de gynaecoloog een operatie. Deze bespreekt voor de ingreep met u of de hele eierstok verwijderd wordt of alleen de cyste.
Dan blijft een deel van de eierstok behouden. Soms is het pas tijdens de operatie mogelijk om te beoordelen of alleen de cyste verwijderd kan worden of dat het noodzakelijk is de hele eierstok weg te nemen. Met één eierstok is een zwangerschap mogelijk en komt u niet voortijdig in de overgang. Pas bij het verwijderen van beide eierstokken is een zwangerschap onmogelijk. Ook komt u dan, voor zover u dat niet was, in de overgang.
Het verwijderen van normale eierstokken
Bij sommige vormen van borstkanker adviseert de arts om gezonde eierstokken te verwijderen, bijvoorbeeld als de kanker gevoelig is voor vrouwelijke hormonen die de eierstokken maken. Ook bij vrouwen met verscheidene nabije familieleden met eierstokkanker, en bij wie een genetische mutatieis vastgesteld, speelt soms de overweging gezonde eierstokken te verwijderen om kanker te voorkomen.
Endometriose
Bij endometriose bevindt zich slijmvlies dat lijkt op baarmoederslijmvlies, zich ook buiten de baarmoeder: bijvoorbeeld op het buikvlies of op de eierstokken. De menstruaties zijn dan vaak pijnlijk. Bij een endometriose cyste bevindt zich oud bloed in de cyste van de eierstok, dit noemen we ook wel chocolade-cysten omdat het oude bloed in de cyste de kleur van chocolade heeft. Endometriose kan ook verklevingen veroorzaken. Er bestaan verschillende behandelingsmogelijkheden voor endometriose,zoals hormonen of een operatie. Uw gynaecoloog bespreekt met u welke behandeling voor u het meest geschikt is. Ook kunt u vragen naar de folder Endometriose.
Bij een laparoscopische operatie kan een chocolade-cyste verwijderd worden. Ook is het mogelijk endometriose plekken op het buikvlies weg te halen.
Ook bij diepe endometriose waarbij bijvoorbeeld de blaas of darmen betrokken zijn, kan de behandeling uit een laparoscopische operatie bestaan.
Bij ernstige verklevingen als gevolg van endometriose is een laparoscopische operatie vaak erg moeilijk of zelfs onmogelijk.
Hydrosalpinx
Door een vroeger doorgemaakte ontsteking kan een eileider zijn afgesloten. Wanneer zich daarin vocht verzamelt, spreken we van een hydrosalpinx (hydro = vocht, salpinx = eileider). Meestal zijn er geen klachten, een enkele keer pijnklachten. Vaak is er sprake van verminderde vruchtbaarheid.
Afhankelijk van klachten en kinderwens bespreekt de gynaecoloog of een behandeling nodig is, en zo ja welke. Bij het ontbreken van klachten en kinderwens, is behandeling zelden noodzakelijk. Bij kinderwens beoordeelt de gynaecoloog eerst hoe de andere eileider er uitziet, en of het verstandig is de hydrosalpinx te verwijderen of te openen. Soms is voor het openen van een hydrosalpinx een grotere operatie noodzakelijk.
Buitenbaarmoederlijke zwangerschap
Een buitenbaarmoederlijke zwangerschap noemt men ook wel een extra-uteriene graviditeit, vaak afgekort als EUG (extra = buiten, uterus = baarmoeder, graviditeit = zwangerschap). De zwangerschap bevindt zich buiten de baarmoeder, meestal in de eileider. Kleine buitenbaarmoederlijke zwangerschappen behoeven vaak geen behandeling. Het lichaam ruimt dit zelf op. Soms is een medicijn (methotrexaat) nodig om dit proces te bespoedigen. Bij grotere buitenbaarmoederlijke zwangerschappen of bij een bloeding door het barsten van de eileider is een laparoscopische operatie nodig. Meestal wordt dan de hele eileider met de buitenbaarmoederlijke zwangerschap verwijderen. Toekomstige kinderwens, de mate van schade aan de eileider en de toestand van de andere eileider spelen een rol bij de keuze van de meest zinvolle behandeling.
Myomen
Myomen (vleesbomen) zijn goedaardige verdikkingen in de wand van de baarmoeder. Meestal geven ze geen klachten, maar soms is er overmatig bloedverlies, buikpijn of verminderde vruchtbaarheid. Behandeling is alleen nodig in het geval van klachten. Hormonen bieden soms een oplossing, in andere gevallen adviseert de gynaecoloog een operatie. Het is afhankelijk van het aantal, de grootte en de plaats van de vleesbomen of een laparoscopische operatie mogelijk is. Uw gynaecoloog bespreekt dat met u. Ook kunt u vragen naar de brochure Myomen.
Verklevingen
Verklevingen (adhesies) kunnen ontstaan door ontstekingen, vroegere operaties of endometriose. Meestal geven ze geen klachten en is een operatie niet nodig. Pijnklachten worden maar zelden door verklevingen veroorzaakt. Soms spelen verklevingen een rol bij verminderde vruchtbaarheid. In zeer zeldzame gevallen kunnen verklevingen een darm gedeeltelijk of geheel afsluiten. Dan is een operatie wel noodzakelijk; hiervoor is bijna altijd een grotere snede nodig.
Ongewild urineverlies
Incontinentie is de medische term voor ongewild urineverlies. Als dit optreedt bij hoesten, niezen of houdingsveranderingen, spreekt men van stress-incontinentie. Een niet goed functionerend afsluitingsmechanisme van de blaas veroorzaakt deze klacht. Er zijn verschillende behandelingsmogelijkheden waarvan de laparoscopische operatie er een is. Daarbij wordt de overgang van de blaas naar de plasbuis (urethra) steviger bevestigd achter het schaambeen om zo de blaas beter af te sluiten. Meer informatie vindt u in de brochure bekkenbodemproblemen bij vrouwen en in de daarbij horende folder Bekkenbodem- en incontinentie-operaties.
Verwijdering van de baarmoeder
Voor uitgebreide informatie over het verwijderen van de baarmoeder (uterusextirpatie) verwijzen wij naar de brochure Het verwijderen van de baarmoeder bij goedaardige aandoeningen. Er zijn diverse technieken bij laparoscopische operaties. Nadat de baarmoeder in de buik is losgemaakt van de omringende structuren, wordt deze meestal via de schede verwijderd. Als de baarmoeder heel groot is en dit niet past, kan deze soms in kleine stukjes weggehaald worden via de insteekopeningen. De baarmoedermond wordt bij het verwijderen van de baarmoeder bijna altijd meegenomen.
Risico’s en complicaties
Wij bespreken hier een aantal mogelijke gevolgen en complicaties van laparoscopische operaties. Bedenk bij het lezen dat het om mogelijke gevolgen gaat: de meeste operaties verlopen zonder complicaties. De meeste complicaties kunnen ook optreden bij een niet-laparoscopische operatie.
- De meest voorkomende complicatie bij een laparoscopische operatie is dat er toch een ‘gewone’ buikoperatie (laparotomie) moet plaatsvinden via een grotere snede. In wezen is dit geen echte complicatie, omdat het soms gewoon te moeilijk is om zorgvuldig te opereren met behulp van de laparoscopische methode. Dit komt vooral voor bij ernstige verklevingen door endometriose of een eerdere buikoperatie. Ook andere technische problemen zijn mogelijk, zoals het niet goed zichtbaar zijn van afwijkingen. Houdt u er dus altijd rekening mee dat u met een grotere snede dan gepland wakker kunt worden. De opname in het ziekenhuis en het herstel duren dan langer.
- Bij het opereren zelf kunnen complicaties optreden. In zeer zeldzame gevallen worden de urinewegen of darmen beschadigd. De gevolgen zijn soms pas zichtbaar als u al uit het ziekenhuis ontslagen bent. Bij ernstige buikpijn, koorts of pijn in de nierstreek (aan de zijkant van de rug) is het dan ook verstandig direct met de dienstdoende gynaecoloog contact op te nemen. Deze beschadigingen zijn meestal goed te behandelen, maar ze vragen extra zorg en het herstel duurt langer.
- Elke narcose brengt risico’s met zich mee. Als u verder gezond bent, zijn deze risico’s zeer klein.
- Bij de operatie brengt men meestal een katheter in de blaas. Daardoor kan een blaasontsteking ontstaan. Zo’n ontsteking is lastig en pijnlijk, maar goed te behandelen.
- Er kan in de buikwand of in de vagina een nabloeding optreden. Meestal verwerkt het lichaam zelf een bloeduitstorting, maar dit vergt een langere periode van herstel. Bij een ernstige nabloeding is soms een tweede operatie nodig, vaak via een grote snede.
- Bij iedere operatie is er een klein risico op het ontstaan van een infectie of trombose.
- Een littekenbreuk is een complicatie op langere termijn. Darmen en buikvlies puilen dan door de buikwand onder de huid naar buiten. Deze complicatie kan bij alle buikoperaties voorkomen, dus ook bij laparoscopische ingrepen.
- Sommige vrouwen hebben na de operatie klachten als: duizeligheid, slapeloosheid, moeheid, concentratiestoornissen, buik- en/of rugpijn. Deze zijn niet ernstig te noemen, maar kunnen vervelend zijn. Als het verloop van het herstel na de operatie anders is of langer duurt dan verwacht, is het verstandig dit met uw huisarts of gynaecoloog te bespreken.
De beslissing
Het is belangrijk dat u zelf achter de beslissing tot operatie staat. Bij laparoscopische operaties hebt u ruim de tijd om na te denken. Het gaat immers om goedaardige afwijkingen. De enige uitzondering is een buitenbaarmoederlijke zwangerschap. Daarbij is nogal eens spoed geboden, vooral als zich bloed in de buik bevindt. Voordat u de definitieve beslissing neemt tot een operatie, is het verstandig na te gaan of de volgende vragen beantwoord zijn:
- Wat is de reden voor de operatie?
- Als u geen klachten hebt: is behandeling echt noodzakelijk?
- Als u wel klachten hebt: hoe groot is de kans dat deze zullen verminderen of verdwijnen na de operatie?
- Zijn er andere behandelingsmogelijkheden, bijvoorbeeld met medicijnen? Welk resultaat is daarvan te verwachten?
- Wat wordt er verwijderd en wat zijn de gevolgen daarvan?
- Waar komen de littekens op de buik en komt er een litteken in de vagina?
- Bent u op de hoogte van mogelijke risico’s en complicaties?
- Hebt u voldoende informatie en tijd gehad om een weloverwogen beslissing te nemen?
Gang van zaken in het Catharina Ziekenhuis
Voor de operatie
Pre-operatieve screening en anesthesie
U wordt geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek bespreken we de verdoving (anesthesie) en pijnstilling met u. We bespreken waarop u moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast spreken we af hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft als u medicijnen gebruikt. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
De operatie
De operatiedag zelf
Een verpleegkundige ontvangt u op de afdeling.U krijgt operatiekleding aan. U wordt in bed naar de operatie-afdeling gebracht. Via een infuus in uw hand of arm dient de anesthesist de narcose(verdoving) toe. U valt in slaap en merkt niets meer tot u na de operatie wakker wordt in de uitslaapkamer.
Duur van de operatie
De duur van de operatie varieert van een half uur tot soms een aantal uren, afhankelijk van de bevindingen en de soort operatie.
Na de operatie
Na de operatie gaat u terug naar de afdeling als u goed wakker bent. Soms hebt u keelpijn als gevolg van een buisje dat onder narcose werd ingebracht om u te beademen. Via een infuus krijgt u vocht. Vaak bent u misselijk en soms moet u overgeven. Het infuus blijft aanwezig tot de misselijkheid verdwenen is en u zelf voldoende drinkt. Soms is tijdens de operatie een katheter in de blaas gebracht waardoor de urine wegstroomt. Afhankelijk van de soort en zwaarte van de operatie verwijdert de verpleegkundige het infuus en de katheter dezelfde of de volgende dag. Bij een operatie in verband met ongewild urineverlies blijft de katheter soms langer aanwezig. Voor pijn na de operatie krijgt u pijnstillers toegediend. Soms hebt u behalve buikpijn ook schouderpijn. Het tijdens de operatie gebruikte koolzuurgas om meer ruimte in de buik te maken, veroorzaakt deze pijn.
Herstel thuis
Afhankelijk van de zwaarte van de operatie en uw conditie blijft u een of enkele dagen in het ziekenhuis. Over het algemeen moet u voor herstel zeker op twee tot drie weken rekenen.
Leefregels
Conditie
Het kan zijn dat u zich sneller moe voelt en dat u minder aan kan dan verwacht. U kunt het beste toegeven aan de moeheid en extra rust nemen.
Buikpijn
U kunt na de ingreep last hebben van pijnklachten. Hiervoor mag u thuis maximaal 3x per dag 2 tabletten paracetamol van 500 mg innemen.
Tillen/diep bukken
Werkzaamheden kunt u geleidelijk aan weer doen.
Bloedverlies
De eerste 10 tot 14 dagen na de ingreep kan er nog wat licht bloedverlies optreden. Gebruik geen tampons maar maandverband. Bij bloedverlies dat heviger is dan een gewone menstruatie, moet u contact opnemen met de verpleegafdeling. De eerst komende menstruatie komt over het algemeen in de normale periode, maar kan ook wat eerder of later komen.
Sporten/fietsen
indien u hier weer toe in staat bent.
Baden/douchen
Douchen mag elke dag, in bad pas weer als het bloedverlies een paar dagen gestopt is.
Autorijden
Indien u zich goed voelt mag u autorijden. Informeer bij uw verzekering wat toegestaan is.
Werken
In afstemming met werkgever.
Geslachtsgemeenschap
Gedurende de periode tot een week na het stoppen van vaginaal bloedverlies.
Koorts
In geval van koorts van meer dan 38 graden langer dan 24 uur moet u contact opnemen met de polikliniek en/of verpleegafdeling.
Wanneer neemt u contact op?
- Bij aanhoudende of toenemende buikpijn;
- Bij aanhoudend en toenemend bloedverlies;
- Bij plotseling optredende koorts boven de 38,5ºC.
Zijn er problemen of vertrouwt u iets niet? Op werkdagen kunt u tussen 08.30 en 16.30 uur contact opnemen met de polikliniek Gynaecologie.
Bij spoed ’s avonds en/of in het weekeind neemt u contact op met de Spoedeisende Hulp of de verpleegafdeling.
Nacontrole
Na iedere operatie krijgt u een afspraak voor nacontrole op de polikliniek. Indien er weefsel is verwijderd tijdens de operatie, krijgt u de uitslag van het weefselonderzoek. De gynaecoloog bespreekt met u of nog verdere controle of behandeling noodzakelijk is. Ook krijgt u adviezen over werkhervatting, en natuurlijk kunt u zelf ook vragen stellen.
Verder lezen
Bij het patiëntenservicebureau van het ziekenhuis of op de polikliniek gynaecologie, kunt u vragen naar de onderstaande volgende folders en brochures van de NVOG. U kunt ze ook downloaden van de website: www.degynaecoloog.nl.
Adressen
Informatie Centrum Gynaecologie (ICG)
Oude Boteringestraat 60, 9712 GM Groningen
Telefonisch spreekuur: Dinsdag en woensdag van 20.00 – 22.00 uur
(050) 313 5646
www.icgynaecologie.nl
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij leiden artsen, verpleegkundigen en andere zorgverleners op. Dit betekent dat ook een zorgverlener in opleiding uw behandeling, onderzoek of operatie kan uitvoeren. Maar dit is niet altijd zo. Uw veiligheid staat altijd bij ons voorop. Als een zorgverlener in opleiding u helpt, werkt deze altijd onder begeleiding van een gediplomeerd zorgverlener. Als u niet wilt dat een zorgverlener in opleiding u helpt, dan kunt u dit met uw arts bespreken.
Tot slot
Als u na het lezen van deze folder nog vragen heeft, aarzel dan niet deze met de gynaecoloog of huisarts te bespreken.
Contactgegevens
Polikliniek Gynaecologie
040 – 239 93 00
Verpleegafdeling Chirurgische oncologie
040 – 239 75 00
Verpleegafdeling Chirurgie
040 – 239 75 50
Spoedeisende Hulp (SEH)
040 – 239 96 00
Routenummer(s) en overige informatie over de polikliniek Gynacologie vindt u op www.catharinaziekenhuis.nl/gynaecologie
Een deel van de tekst in deze folder is (na toestemming) overgenomen van de NVOG-website. De inhoud is aangepast aan de situatie zoals deze zich voordoet in het Catharina Ziekenhuis.
Woordenlijst
| Adhesies | Verklevingen, meestal geven zij geen klachten |
| Anesthesioloog/ anesthesist |
Arts die gespecialiseerd is in de anesthesie (verdoving/narcose) |
| Corpus uteri | Bovenste deel van de baarmoeder dat in de buik gelegen is |
| Cyste | (Hier) een holte in de eierstok gevuld met vocht |
| Cystadenoom | Een cyste van de eierstok, waarin zich helder of slijmerig vocht heeft opgehoopt, meestal goedaardig |
| Dermoïd | Medische term voor ‘wondergezwel’: een vergrote eierstok waarin zich allerlei soorten weefsel bevindt, zoals talg, haren en soms botweefsel; deze gezwellen zijn bijna altijd goedaardig |
| ECG | Elektrocardiogram (hartfilmpje) |
| Endometriose | Baarmoederslijmvlies dat voorkomt op een andere plaats dan in de baarmoeder |
| EUG | Afkorting voor extra-uteriene graviditeit of buitenbaarmoederlijke zwangerschap; de zwangerschap bevindt zich niet in de baarmoeder, maar is vaak ingenesteld in de eileider en niet levensvatbaar |
| Follikel | Een kleine holte in de eierstok waarin zich een eitje bevindt |
| Functionele cyste | Een grote cyste in de eierstok die na enige tijd uit zichzelf verdwijnt; soms is een hormoonbehandeling noodzakelijk |
| Hydrosalpinx | Afgesloten eileider waarin zich vocht heeft opgehoopt |
| Katheter | (In deze brochure wordt bedoeld) een slangetje in de blaas om urine te laten weglopen |
| Laparoscopie | Operatie via een kijkbuis |
| Laparotomie | Operatie via een grotere snede in de buikwand |
| Menstruatie | Maandelijkse bloeding |
| Methotrexaat | Medicijn dat per injectie of als tablet wordt toegediend om de buitenbaarmoederlijke zwangerschap te laten afsterven; het remt de celdeling |
| Myoom | Goedaardige spierknobbel in de baarmoederwand |
| Ovarium | Eierstok |
| Overgang | De periode rond de laatste menstruatie (gewoonlijk rond het 52e levensjaar |
| Portio | Onderste deel van de baarmoeder dat in de schede uitmondt |
| Trombose | Vorming van stolsel in een bloedvat |
| Tuba | Eileider |
| Salpinx | Eileider |
| Ureterus | ‘Plasbuis’: deze voert de urine van de blaas af |
| Uterus | Baarmoeder |
| Uterusextirpatie | Verwijdering van de baarmoeder |
| Myoom | Vleesboom |
