De PV-isolatie (Folder)
5623 EJ Eindhoven
040 - 239 91 11

De PV-isolatie (Folder)
In deze folder geven wij u informatie over uw aandoening, de ingreep en de risico’s die aan de ingreep verbonden zijn. We leggen u uit hoe u zich thuis moet voorbereiden en welke nazorg u krijgt. Daarnaast krijgt u van ons advies in de vorm van leefregels. Voor u persoonlijk kan de situatie anders zijn dan hier beschreven is. Als dit het geval is, dan legt uw behandelend arts dit aan u uit.
U wordt in het ziekenhuis opgenomen voor een ‘PV-isolatie’. PV is een afkorting van ‘pulmonaal venen’. Tijdens deze ingreep worden littekentjes gemaakt in het hart en wordt het hartweefsel rondom de longaders met opzet beschadigd, waardoor littekenweefsel ontstaat. Dit littekenweefsel geeft elektrische isolatie tussen de longaders en de linker boezem.
De PV-isolatie wordt uitgevoerd bij patiënten die last hebben van de hartritmestoornis ‘boezemfibrilleren’ (ook wel ‘atriumfibrilleren’ genoemd). De meeste patiënten die voor deze ingreep in aanmerking komen, hebben al verschillende behandelingen ondergaan om een einde te maken aan deze ritmestoornis. Bijvoorbeeld een behandeling met medicijnen en/of toediening van een elektrische schok (oftewel ‘cardioversie’). Als bij u deze behandelingen geen resultaat (meer) hebben of het boezemfibrilleren zeer snel terugkeert, of wanneer u medicijnen niet goed kunt verdragen, dan kan besloten worden over te gaan tot PV-isolatie.
Video over de Hartlounge
Voor deze behandeling wordt u opgenomen op de Hartlounge van het Catharina Ziekenhuis. Om u goed te kunnen voorbereiden op deze opname is het raadzaam om de video te bekijken over de Hartlounge. U vindt deze video op de website van het Catharina Ziekenhuis: www.catharinaziekenhuis.nl/hartlounge
In deze video ziet u alles wat u moet weten over uw behandeling op de Hartlounge van het Catharina Hart- en Vaatcentrum. Ook vindt u op deze website alle informatie over uw behandeling, onderzoek en het Catharina Hart- en Vaatcentrum.
De informatie die u kunt vinden op overige sites, zoals de Nederlandse Hartstichting, kunt u gebruiken als achtergrondinformatie en heeft een algemeen karakter.
Boezemfibrilleren
Boezemfibrilleren is één van de meest voorkomende hartritmestoornissen.
Het hart bestaat uit vier ruimtes. Aan de bovenkant zijn dit de linker en rechter boezem, aan de onderkant de linker en rechter kamer. Het bloed komt vanuit de longen en het lichaam het hart binnen in de boezems, die het voortstuwen naar de kamers. De kamers pompen het bloed vervolgens weer het lichaam en de longen in.
Het normale hartritme wordt bepaald vanuit één plek hoog in de rechter boezem, de ‘sinusknoop’. Hier ontstaat een elektrische prikkel die zich in korte tijd door de vier ruimtes van het hart verspreidt en ervoor zorgt dat deze samenknijpen. Eerst de beide boezems en daarna de kamers. De snelheid (oftewel frequentie) van het hartritme ligt in rust tussen de 50 en 90 slagen per minuut. Deze kan bij inspanning oplopen tot 150 á 190 slagen per minuut, afhankelijk van de leeftijd.
Bij boezemfibrilleren treedt er een ritmestoornis op in het hart, waarbij de boezems snel en onregelmatig samentrekken (meer dan 300 maal per minuut). Hierbij bewegen vele elektrische prikkels zich snel en kriskras door elkaar. Bij boezemfibrilleren trillen de boezems van het hart als het ware alleen nog maar snel, in plaats van samen te trekken en het bloed bij elke hartslag netjes uit te pompen. Slechts een gedeelte van de prikkels die de boezems afgeven, wordt verder geleid naar de kamers van het hart. Hierdoor komt het hartritme meestal tussen de 100 en 160 slagen per minuut.
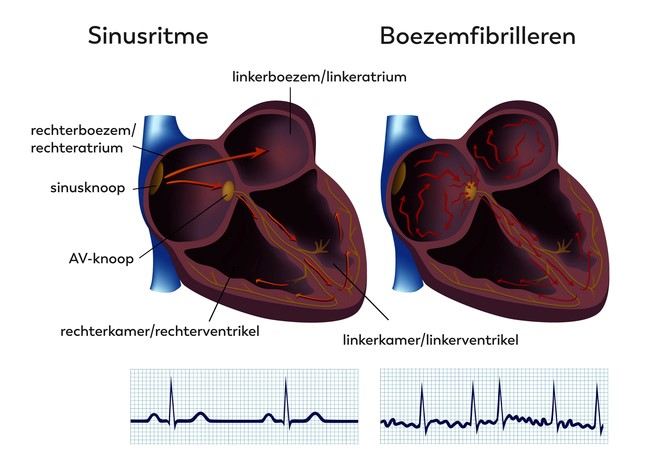
Sinusritme (links) en boezemfibrilleren (rechts)
Niet alle patiënten die lijden aan boezemfibrilleren hebben last van dezelfde symptomen. De klacht waar de meeste patiënten mee kampen is vermoeidheid. Daarnaast komen hartkloppingen, duizeligheid en kortademigheid voor.
Vaak wordt het boezemfibrilleren langzamerhand steeds erger en worden de klachten ernstiger. In het begin zijn de aanvallen relatief kort en gaan spontaan over. In de loop van de tijd gaan de aanvallen langer duren en stoppen op een gegeven moment alleen nog maar na het toedienen van medicijnen of een elektrische schok.
In een later stadium kan een situatie ontstaan waarbij de medicijnen en de elektrische schok nog maar voor korte tijd of helemaal geen effect meer hebben. Op dat moment is het boezemfibrilleren chronisch geworden en is er geen spontane verbetering meer te verwachten.
De longaders spelen een belangrijke rol bij het ontstaan of het in stand houden van boezemfibrilleren. De vier longaders brengen het zuurstofrijke bloed vanuit de longen naar het hart. Boezemfibrilleren is bij een deel van de mensen te verhelpen of te verminderen door deze longaders elektrisch te isoleren van de linker boezem door middel van de PV-isolatie. Vanuit de longaders kunnen dan geen elektrische prikkels (die het boezemfibrilleren veroorzaken) worden doorgegeven aan het hart.
Voorbereiding thuis
- Gebruikt u bloedverdunners van de trombosedienst, zoals acenocoumarol of fenprocoumon? Dan kunt u doorgaan met deze medicatie. De stollingswaarde (INR) moet wel binnen bepaalde grenzen vallen. De trombosedienst wordt van tevoren door ons ingelicht en streeft er naar dat de INR goed is.
- Gebruikt u NOAC’s (nieuwe antistollingsmiddelen zoals Pradaxa, Xarelto, Eliquis, of Lixiana)? Dan kunt u doorgaan met deze medicatie.
- Wij verzoeken u al uw eigen medicijnen in de originele verpakking mee te brengen naar het ziekenhuis. U kunt ook een actuele medicijnlijst meenemen, die u kunt opvragen bij uw huisarts of apotheek. Op deze manier kunnen wij de correcte gegevens over uw medicijngebruik in de computer zetten.
- U dient vanaf 6 uur voor de behandeling nuchter te zijn. Tot 6 uur voor de opname mag u nog 2 beschuitjes met jam eten en 1 kopje thee of 1 glas water (géén koffie of melkproducten) drinken.
Voorbereidingen op de ingreep
U wordt verwacht op de Hartlounge. U kunt zich bij de secretaresse melden. Zij verwijst u verder.
- De apothekersassistent neemt met u door welke medicatie u gebruikt. Daarna volgt een kort opname gesprek met een verpleegkundige.
- Na het opnamegesprek wordt uw bloeddruk en temperatuur gemeten.
- Indien u bloedverdunners gebruikt van de trombosedienst (acenocoumarol of fenprocoumon), dan wordt voorafgaand aan de ingreep bloed geprikt om de stollingswaarde van het bloed te controleren. Het bloed mag namelijk niet te dik of te dun zijn voor de ingreep.
- De verpleegkundige brengt een infuus in om tijdens de behandeling medicijnen toe te kunnen dienen.
- Voordat u naar de behandelkamer gaat, krijgt u de gelegenheid om nog een keer naar het toilet te gaan.
- Make-up en nagellak dient verwijderd te zijn (ook geen gelnagel/kunstnagel).
- Als u sieraden draagt, vraagt de verpleegkundige u deze af te doen. Wij adviseren u overigens om waardevolle spullen thuis te laten.
- U krijgt een operatiehemd om aan te trekken. U mag hieronder niets aanhouden.
- De collega’s van de behandelkamer komen u ophalen voor de behandeling.
De PV-isolatie
In de katheterisatiekamer neemt u plaats op de behandeltafel. Een of meerdere artsen voeren de ingreep uit. Afhankelijk van de gebruikte ablatie-techniek krijgt u in één of in twee liezen een plaatselijke verdoving. Dit is nodig om de katheters (flexibele, dunne slangen) te kunnen inbrengen. Deze katheters worden via de bloedvaten opgeschoven naar het hart en vervolgens gebruikt om de ingreep uit te voeren. U krijgt tijdens de behandeling een roesje met tevens een sterke pijnstiller, waardoor u tijdelijk in slaap bent en geen hinder van de ingreep ervaart.
De ingreep
Het elektrisch isoleren kan op verschillende manieren worden gedaan. Welke techniek voor u het meest geschikt is heeft uw arts met u besproken voorafgaand aan de ingreep. De eerste mogelijkheid is een zgn. “pulsed field ablatie”, waarbij een elektrisch veld wordt gecreëerd. Een tweede mogelijkheid is een katheter die door een stroompje het weefsel laat verwarmen tot meer dan 50 graden (“RF ablatie”). In beide gevallen ontstaan er wondjes rondom de longaders die later littekens worden. Het littekenweefsel is niet in staat elektrische stroompjes door te geven. Hierdoor kunnen de prikkels vanuit de longaders de boezem niet meer bereiken. Met de longaders en de bloedstroom gebeurt niets. De duur van de ingreep bedraagt ongeveer één tot twee uur.
Succeskansen en complicaties
De PV-isolatie wordt uitgevoerd met het doel om boezemfibrilleren uit te schakelen of belangrijk te verminderen. Een ander doel is om te stoppen met medicatie tegen boezemfibrilleren, zoals amiodaron, metoprolol, sotalol of flecainide. In sommige gevallen is het mogelijk om ook de bloedverdunners te stoppen.
De kans op succes van de procedure (het percentage van de patiënten die geen klachten hebben gedurende eerste jaar na de procedure en geen hartritme-medicijnen meer gebruiken) is ongeveer 60 tot 85 procent en is afhankelijk van meerdere factoren. Goede behandeling van de eventuele onderliggende problemen (bijvoorbeeld hoge bloeddruk, overgewicht, slaap-apnoe, enz.) maakt de succeskans hoger.
Zoals bij elke ingreep is er ook hier een kans op complicaties. De arts bespreekt met u de voor- en nadelen van de ingreep, zodat u deze goed kunt afwegen en de beslissing kunt nemen of u de behandeling wel of niet wil laten uitvoeren.
De kans op complicaties is klein, maar de volgende complicaties kunnen zich voordoen:
- U kunt een allergische reactie krijgen op gebruikte materialen, zoals de stickers die gebruikt worden bij de hartritmebewaking, pleisters of medicijnen.
- Omdat tijdens de behandeling aders worden aangeprikt in één of beide liezen, bestaat na de behandeling het risico op nabloedingen en/of blauwe plekken.
- Door het branden van kleine puntjes rondom de longaders of door mechanische druk kan een gaatje ontstaan in de wand van de linkerboezem, waardoor bloed naar buiten kan stromen. Dit bloed blijft vervolgens zitten tussen het hart zelf en het hartzakje, waardoor de pompfunctie van het hart belemmerd wordt. De patiënt voelt zich hierdoor minder goed en de bloeddruk daalt. Het probleem kan direct worden verholpen en heeft geen gevolgen op lange termijn.
- Een ernstige complicatie, die echter zelden voorkomt, is het ontstaan van bloedstolseltjes op de katheter of op het gemaakte littekenweefsel. Deze kunnen het lichaam inschieten en, als ze in de hersenen komen, een bloedvat afsluiten. Er is dan sprake van een herseninfarct (ook wel beroerte genoemd). Tijdens de behandeling wordt, naast de bloedverdunners die u al neemt, nog een sterke bloedverdunner toegediend waardoor de kans op deze complicatie heel klein is.
- Door het verhitten met de katheter (in geval van de ‘RF ablatie’) kan schade ontstaan aan weefsels die rond het hart liggen. Dit kan ontstaan aan de longaders zelf, een zenuw naar het middenrif of, in extreem zeldzame gevallen, aan de slokdarm.
Nazorg
- Na de ingreep komt u terug op de Hartlounge. Om uw lies is een drukverband aangebracht. Dit is om te voorkomen dat de ader gaat bloeden. Met dit drukverband moet u twee uur na de behandeling plat op bed blijven liggen. Nadat het drukverband is verwijderd, blijft u nog één uur op de Hartlounge en mag u wat rondlopen en zitten. Na dit uur controleren we de lies nogmaals voor uw ontslag naar huis.
- De bloeddruk en de hartslag worden enkele keren gemeten. Soms wordt u ter nabehandeling (op afspraak van de arts) nog aangesloten aan de hartritmebewaking. Hiervoor worden vijf stickers op uw borst geplakt waarop een kastje wordt aangesloten.
- U krijgt de gelegenheid om familie te bellen.
- Als u zich goed voelt, krijgt u van de verpleegkundige iets te eten en te drinken.
- Indien u NOAC’s (Pradaxa, Xarelto, Eliquis of Lixiana) gebruikt, dient u deze weer in te nemen op het normale tijdstip waarop u deze altijd inneemt.
- De eerste uren na de ingreep voelt u zich soms wat misselijk of moe, maar dergelijke klachten verdwijnen meestal snel.
- U kunt ook last hebben van pijn of een licht branderig gevoel op de borst dat enkele dagen kan duren.
- Een verpleegkundige heeft met u een ontslaggesprek waarin u eventueel nog vragen kunt stellen.
- U krijgt indien nodig een recept voor medicijnen. U moet 3 maanden na de procedure op controle komen bij uw eigen, verwijzend cardioloog. Als u verwezen bent door een cardioloog uit een ander ziekenhuis, vindt daar de controleafspraak dus plaats. Houd er rekening mee dat u deze afspraak wellicht zelf moet maken.
Het is mogelijk dat de klachten na een succesvolle ingreep nog niet helemaal verdwenen zijn. Er zijn patiënten die de eerste weken tot maanden na de behandeling weer boezemfibrilleren hebben. Dit kan soms zelfs heviger zijn dan tevoren, terwijl dit vaak later weer verdwijnt. Indien de klachten later dan 3 maanden na procedure terugkomen beschouwen we de PV-isolatie als niet voldoende effectief. Een deel van de patiënten heeft een tweede ingreep nodig om het boezemfibrilleren te verhelpen.
Leefregels
Wij adviseren u de volgende leefregels in acht te nemen:
- Wondzorg: De pleisters op de wondjes in de liezen mogen de dag na het ontslag verwijderd worden. Een vochtige pleister moet u altijd vervangen in verband met het risico op infectie.
- De eerste 4 dagen mag u niet baden of zwemmen. U mag een dag na de ingreep kort (maximaal 5 minuten) douchen.
- De eerste 2 dagen mag u niet zelf autorijden of fietsen. Dit verhoogt de druk op de lies en vergroot zo de kans op een nabloeding. Zorgt u daarom voor passend vervoer als u naar huis gaat.
- De eerste 2 dagen mag u geen zware voorwerpen tillen en moet u voorzichtig zijn met traplopen om een nabloeding te voorkomen. Na 2 dagen mag u uw dagelijkse activiteiten rustig aan hervatten. Wij adviseren u deze geleidelijk aan op te bouwen.
- Sporten is na een week weer toegestaan.
- De eerste week na de PV-isolatie is bezoek aan de sauna niet toegestaan.
- Het is belangrijk de medicijnen in te nemen volgens het voorschrift van de arts.
Contact opnemen
U kunt de eerste week last hebben van vermoeidheid, kortademigheid bij inspanning, pijn achter het borstbeen en last van de liezen. Uw hart en lichaam moeten zich nog aanpassen. Tegen de pijn kunt u gerust paracetamol innemen. Na verloop van tijd zullen bovengenoemde klachten afnemen. Gaan de klachten niet over, of worden ze erger? Neem dan contact op met uw behandelend cardioloog in het Catharina Ziekenhuis.
Bij klachten zoals:
- Koorts
- Bloeding of zwelling in de lies
- Wegraking/flauwvallen
die ontstaan in de eerste dagen na de ingreep, neemt u onmiddellijk contact op met de afdeling Cardiologie van het Catharina Ziekenhuis.
Vragen
- Als u diabetespatiënt bent en u meldt dit als u een afspraak maakt, zorgen wij dat u zo vroeg mogelijk voor de behandeling kunt komen.
- Mocht u na het lezen van deze folder nog vragen hebben over de behandeling, dan kunt u telefonisch contact opnemen met de polikliniek Cardiologie.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Cardiologie
040 – 239 70 00
Secretariaat Hartkatheterisatie en planning
040 – 239 57 55
(ma t/m vrij tussen 09.00 en 10.00 uur)
Verpleegafdeling Cardiologie
040 – 239 81 50
Routenummer(s) en overige informatie over de afdeling Cardiologie kunt u terugvinden op www.catharinaziekenhuis.nl/cardiologie
Belangrijke adressen
Nederlandse Hartstichting
Prinses Catharina-Amaliastraat 10
2496 XD Den Haag
070 – 315 55 55
Postadres:
Postbus 300
2501 CH Den Haag
Informatielijn Nederlandse Hartstichting
0900 – 300 03 00
Bereikbaar op werkdagen tussen 9.00 en 17.00 uur, ook voor het bestellen van foldermateriaal.
www.hartstichting.nl
info@hartstichting.nl
Hartpatiënten Nederland
Zwartbroekstraat 19
6014 JL Roermond
Bereikbaar op werkdagen van 9.00 uur tot 17.00 uur
0475 – 317 27 2
www.hartpatienten.nl
roermond@hartpatienten.nl
Harteraad
Prinses Catharina-Amaliastraat 10
2496 XD Den Haag
088 – 11 11 600
www.harteraad.nl
info@harteraad.nl
