Hartklepimplantatie via uw lies (TAVI) (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Hartklepimplantatie via uw lies (TAVI) (Folder)
U wordt binnenkort opgenomen in het Catharina Ziekenhuis voor het inbrengen van een hartklep via de liesslagader. Dit wordt ook wel Transcatheter Aortic Valve Implantation (TAVI) genoemd. In deze folder vindt u informatie over de gang van zaken rondom deze behandeling.
Naast deze informatiefolder is er ook een voorlichtingsvideo gemaakt. Deze kunt u hieronder bekijken.
Wat is aortaklepstenose?
Een aortaklepstenose is een medische term voor een vernauwde aortaklep. Hierdoor kan de klep niet meer goed openen en sluiten. Het hart zal harder moet knijpen om het bloed uit de linker kamer naar de aorta te krijgen. De hartspier van de linkerkamer zal daarom op den duur ook dikker worden om het bloed door de vernauwing (stenose) te knijpen. Een hart heeft in totaal vier hartkleppen. De aortaklep bevindt zich tussen de linker kamer en de grote lichaamsslagader: de aorta. De klep zorgt ervoor dat bloed niet terugstroomt in de linkerkamer van het hart als het hart zich ontspant. Door verschillende oorzaken kan het zijn dat deze vernauwd is.
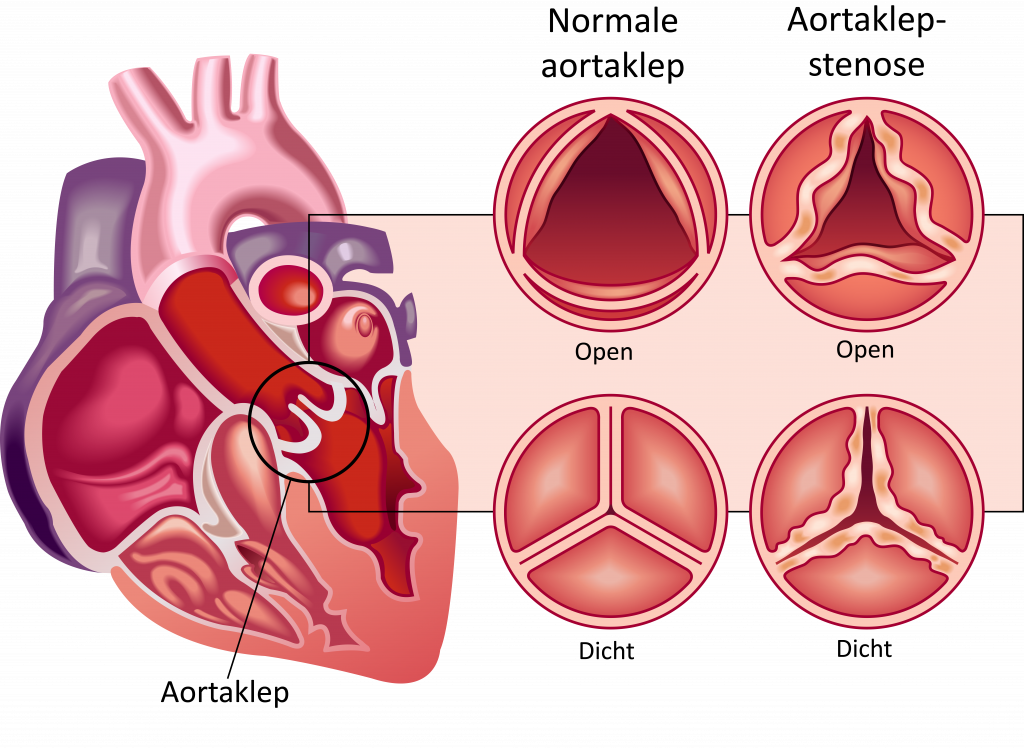
Oorzaken van een aortaklepstenose
- Kalkafzetting
Ten gevolge van ouderdom kunnen de kleppen gaan verkalken waardoor zij langzaam maar zeker hard en stug worden en minder goed openen en sluiten. - Aangeboren
Sommige mensen worden geboren met een hartklepafwijking van de aortaklep. Het kan dan zijn dat er maar twee klepblaadjes zijn in plaats van drie. Soms zijn er wel drie klepblaadjes, maar zijn er twee blaadjes vergroeid. - Reumatische ziekten
Door reumatische ziekten kunnen klepblaadjes langzaam ‘samensmelten’ en vergroeien wat kan resulteren in een vernauwing.
Klachten
Een aortaklepstenose hoeft niet altijd klachten te geven. In de meeste gevallen ontstaan er pas klachten als er sprake is van een ernstige aortaklepstenose. De meest voorkomende klachten zijn:
- Pijn op de borst tijdens inspanning;
- Vermoeidheid;
- Kortademigheid;
- Bij inspanning
- Bij platliggen in bed
- Duizeligheid;
- (Neiging tot) flauwvallen;
- Hartritmestoornissen
Waarom een hartklepimplantatie?
Een hartklep die minder goed functioneert hoeft niet meteen vervangen te worden. De beslissing om de aortaklep te vervangen is een combinatie tussen de ernst van de aortaklepvernauwing en de symptomen die hierbij gepaard gaan. Uw cardioloog heeft dan ook een weloverwogen keuze gemaakt om de klep te vervangen.
In onze hartteam-bespreking besluit een team van cardiologen en hartchirurgen vervolgens op welke manier u het beste aan uw aortaklepstenose geholpen kunt worden.
Soms is het niet mogelijk om een hartklepoperatie via een open hartoperatie uit te voeren. Dit kan verschillende redenen hebben. Meestal komt dit door bijkomende ziekten, zoals:
- (ernstige) nierproblemen;
- (ernstige) longproblemen
- een slechte pompfunctie van de linker- of rechterhartkamer.
Het kan ook zijn dat de grote lichaamsslagader (aorta) boven de aortaklep zo verkalkt is dat het onmogelijk is een open hartoperatie uit te voeren. Ook kan het zijn dat het risico voor een ‘normale’ hartoperatie als te hoog wordt in geschat, bijvoorbeeld omdat u eerder een hartoperatie hebt ondergaan.
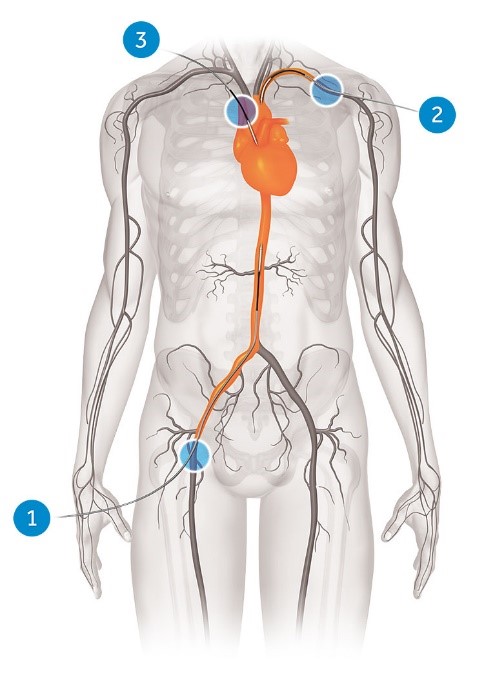
Een alternatief voor de open hart operatie is dan de TAVI procedure, daarbij wordt bij de meeste patiënten via de lies een nieuwe hartklep geïmplanteerd (figuur 2, nummer 1). Als een TAVI technisch niet mogelijk is via de lies zal de cardioloog kijken of er andere toegangswegen zijn waardoor het alsnog mogelijk is om een TAVI uit te voeren. Het is bijvoorbeeld ook mogelijk dat een klep via de slagader onder uw sleutelbeen (figuur 2, nummer 2) of direct via de aorta boven het borstbeen geplaatst wordt ( figuur 2, nummer 3). U hoort op de TAVI-poli welke toegangsweg wordt gekozen.
Voorbereidingen
In voorbereiding op de operatie wordt u uitgenodigd op de TAVI-poli, de poli pre-operatieve screening (PPOS) en worden sommige patiënten naar de poli geriatrie verwezen. Daarnaast wordt er nog bloed afgenomen en een hartfilmpje (ECG) gemaakt.
TAVI-poli
Tijdens dit gesprek zal de cardioloog of verpleegkundig specialist u informeren over de ingreep. U wordt geïnformeerd over de toegangsweg, of de ingreep onder lokale verdoving of algehele narcose plaatsvindt en welke risico’s de ingreep met zich mee kan brengen.
Polikliniek pre-operatieve screening (PPOS)
Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek komen een aantal onderwerpen aan bod. Dit zijn onder andere de soort verdoving (anesthesie) en pijnstilling. Ook bespreekt u waar u op moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast maakt u afspraken over hoe u op die dagen uw medicijnen gebruikt zoals uw bloedverdunners. Als u medicijnen gebruikt, neem dan een actueel medicijnoverzicht of medicijnpaspoort mee.
Op de polikliniek pre-operatieve screening kunt u alleen met een afspraak terecht. De polikliniek is telefonisch bereikbaar van maandag t/m vrijdag tussen 8.15 en 16.30 uur via telefoonnummer 040 – 239 85 01. Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
Geriater
Sommige patiënten zullen worden doorverwezen naar de geriater. Deze arts is gespecialiseerd in de oudere patiënt en kijkt of er bijzonderheden zijn in voorbereiding op de operatie. Denk bijvoorbeeld aan het aansterken middels goede voeding of het optimaliseren van de conditie.
Dag van opname
Ongeveer een week van tevoren krijgt u telefonisch bericht over de opname en behandeldatum.
Neem voor uw bezoek niet meer dan één tas of koffer mee. Deze mag ter grootte zijn van handbagage dat in het vliegtuig mee mag. Reden hiervoor is de beperkte opbergruimte op de afdeling. Het is raadzaam om zo veel mogelijk waardevolle spullen thuis te laten. Voor uw opname is het raadzaam om ten minste het volgende mee te nemen:
- Makkelijk zittende kleding voor twee à drie dagen
- Ondergoed en sokken
- Toiletspullen (tandenborstel, tandpasta, etc.)
- Indien van toepassing:
- Gebitsbakje
- Brillenkoker
- Bakje voor hoorapparaten
- Medicatie in originele verpakking (ook van medicijnen die zijn gestopt voor de operatie)
U wordt ontvangen door een verpleegkundige. Zij heeft met u een opnamegesprek, waarin u uitleg krijgt over wat er gaat gebeuren. Ook kunt u eventuele vragen stellen. Er mag één familielid of naaste bij dit gesprek aanwezig zijn. Daarnaast krijgt u de volgende voorbereidende onderzoeken:
- Er wordt bloed afgenomen;
- De verpleegkundige maakt een hartfilmpje (ECG) en controleert uw bloeddruk, polsslag en temperatuur.
Dag van de behandeling
De dag van de behandeling moet u nuchter blijven (meer informatie hierover vindt u in de folder ‘Anesthesie’). Voor de operatie moet nagellak zijn verwijderd, uw sieraden of piercings moeten af en een kunstgebit en/of hoorapparaten moeten uit.
Indien u nierproblemen heeft, krijgt u zo nodig voor de behandeling extra vocht toegediend via een infuus.
De ingreep
De implantatie van de hartklep vindt plaats onder lokale verdoving van de lies of algehele narcose. Als u tijdens de behandeling onder narcose bent, wordt er aan het begin van de behandeling door de anesthesioloog een beademingsbuisje in uw keel ingebracht. Via deze buis wordt uw ademhaling overgenomen terwijl u slaapt.
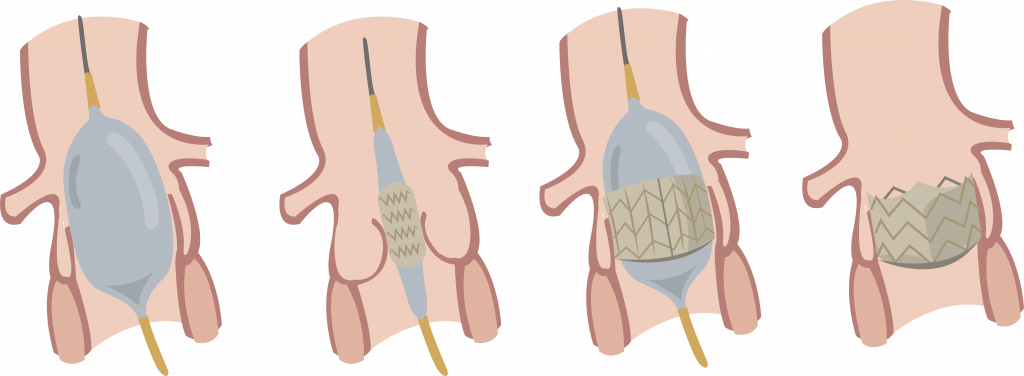
In beide liezen worden buisjes ingebracht. Via deze buisjes kan de cardioloog de nieuwe hartklep in positie brengen. De cardioloog schuift een katheter met ballon door die buisjes in de lies naar het hart. Deze ballon wordt in de afwijkende aortaklep gelegd en opgeblazen waardoor de eigen klep tegen de wand van de aorta wordt gedrukt (figuur 3a). Hierna brengt de cardioloog door dezelfde katheter de nieuwe klep in (figuur 3b). Daarna wordt met behulp van een andere ballon de klep uitgevouwen en zet zich vast in de weggedrukte klep (figuur 3c-d). Ook bestaat er een klep die zichzelf kan uitvouwen zonder gebruik van de ballon (niet afgebeeld). De implantatie van de nieuwe hartklep zal 1,5 tot 2 uur duren. De cardioloog brengt uw familie/contactpersoon telefonisch op de hoogte zodra de behandeling klaar is.
Na de behandeling
U gaat vanuit de operatiekamers naar recovery. De meeste patiënten gaan vanuit de recovery terug naar de verpleegafdeling. Sommige patiënten die extra bewaking nodig hebben kunnen naar de hartbewaking (CCU) of Intensive Care (IC) gaan voordat zij terug naar de verpleegafdeling komen. Op zowel de verpleegafdeling als de CCU/IC wordt uw hartritme, bloeddruk, pols en temperatuur voortdurend in de gaten gehouden. U moet in bed blijven tot de buisjes en het verband uit de liezen verwijderd zijn. Indien uw ingreep onder narcose heeft plaatsgevonden, zal u zo snel mogelijk wakker worden gemaakt. Meestal zijn alle buisjes dan alweer uit de lies verwijderd. Alleen indien nodig wordt soms een tijdelijke pacemakerdraadje achtergelaten.
Als alles goed is, wordt u na enkele uren overgeplaatst naar de verpleegafdeling. Als u patiënt bent in een ander ziekenhuis, dan wordt u zo spoedig mogelijk naar uw eigen ziekenhuis overgeplaatst, als daar plaats is. Daar begint u met revalideren. De meeste patiënten blijven tot ongeveer drie dagen na de ingreep in het ziekenhuis.
Complicaties
- Een hartklepimplantatie is niet zonder risico’s. Deze risico’s worden door de cardioloog of verpleegkundig specialist met u op de TAVI-poli besproken. Hieronder is een overzicht weer gegeven van de complicaties.
- Kans op overlijden 1%
- Het krijgen van een beroerte (CVA/TIA) 1-2%
- De noodzaak tot het krijgen van een pacemaker 5-10%
- Dusdanig bloedverlies waarvoor bloedtransfusie is vereist 1%
- Complicaties van uw slagader waarvoor mogelijk een operatie is vereist 1%
- Ernstige lekkage van de aortaklep 1%
- Noodzaak tot spoed openhartoperatie 0.5%
Leefregels
U kunt ongeveer een week na ontslag uit het ziekenhuis weer starten met uw dagelijkse bezigheden en activiteiten. Na de behandeling kunt u nog vermoeid en kortademig zijn. Het beste kunt u uw activiteiten rustig aan opbouwen. Wandelen is direct na ontslag toegestaan. Bouw dit rustig op door in- en rondom uw huis te wandelen en daarbij elke dag de afstand iets te vergroten.
Autorijden en fietsen
Indien de operatie ongecompliceerd is verlopen en u geen last heeft van uw lies, mag u na 2 weken weer fietsen en autorijden.
Lichamelijke activiteiten
Wij raden u aan om het de eerste week na uw ontslag uit het ziekenhuis rustig aan te doen. U mag niet meer dan 5 kg tillen en ook geen zwaar lichamelijke arbeid doen Na deze week kunt u rustig lichamelijke activiteiten oppakken. Let hierbij op dat u rustig aan opbouwt en inspanning afwisselt met rust.
Baden
U mag niet in bad of zwemmen zolang uw wond niet volledig is genezen. Pas als er een litteken zichtbaar is mag u weer baden en zwemmen. Kortdurend douchen (5 minuten) mag wel. Let hierbij op dat de wondranden niet week worden. Dit geeft een vergrote kans op infectie.
Wond
Het kan zijn dat uw wond nog wat vocht kan produceren bij ontslag uit het ziekenhuis. Plak hier een pleister op tot de wond geen vocht meer produceert. Vervang de pleister tijdig door een schone pleister om de kans op infectie zo klein mogelijk te houden.
Er kan een bloeduitstorting rondom de wond ontstaan. Deze zal over de loop van ongeveer zes weken vanzelf verdwijnen.
Neem contact op met het ziekenhuis als uw wond:
- Pijnlijk is
- Een nieuwe zwelling laat zien
- Begint te bloeden
- Rood, warm of gezwollen ziet of de wond troebel/pussig wondvocht produceert.
Slagaderlijke bloeding, wat te doen?
Er bestaat een kleine kans dat u thuis een slagaderlijke bloeding kunt krijgen. U herkent deze doordat de insteekopening hevig gaat bloeden en/of met krachtige stromen uit de insteek stroomt.
In geval van een mogelijke bloeding:
- Bel 112
- Rijd niet zelf naar het ziekenhuis
- Ga plat liggen op bijvoorbeeld bed of bank
- Druk krachtig boven de insteekplaats om de bloeding te stoppen.
Medische en/ of tandheelkundige ingrepen in de toekomst
Vertel uw tandarts of behandelend arts dat u een aortaklepimplantatie hebt gehad. Vóór en na een tandheelkundige behandeling of een medische ingreep moet u kortdurend een antibioticakuur krijgen. Dit is om te voorkomen dat een infectie overslaat op het hart en de kleppen.
Via de tandarts of behandelend arts krijgt u een recept voor antibiotica. Volg de instructies goed op! Nauwgezette mondhygiëne en controle bij de tandarts blijft van groot belang, net als de bescherming tegen infecties bij tandheelkundige ingrepen.
Het kan zijn dat uw tandarts wil dat u tijdelijk stopt met de bloedverdunnende medicijnen. Meestal is dit geen probleem, maar overleg altijd met uw cardioloog!
Ontslag
Uw ontslag is afhankelijk van het postoperatieve herstel. De meeste mensen zijn op de eerste dag na de ingreep in staat om weer terug naar huis te gaan. Bij ontslag is er in principe geen reden om thuiszorg aan te vragen. Wanneer u met ontslag gaat, krijgt u van de verpleegkundige een aantal papieren mee, waaronder:
- een recept voor uw medicijnen of levering van medicatie door de poli-apotheek (op maandag tot en met vrijdag);
- een medicijnoverzicht;
- een controle afspraak bij de cardioloog of verpleegkundig specialist in het Catharina Ziekenhuis na drie maanden.
De verpleegkundige beantwoordt uw laatste vragen en geeft adviezen over leefregels.
Meer informatie
Nederlandse Hartstichting
Vereniging Vrienden van de Hartstichting
Internet: www.hartstichting.nl
e-mail: info@hartstichting.nl
Sport- en beweegactiviteiten voor (ex) hart- en vaatpatiënten.
Folder: Beweegwegwijzer regio Zuid-Oost Brabant
Voor informatie en adressen met betrekking tot sport- en beweegactiviteiten voor (ex) hart- en vaatpatiënten.
Vragen
Heeft u na het lezen van deze folder nog vragen, neem dan contact op met de verpleegafdeling.
Wilt een afspraak maken/verzetten of heeft u klachten? Neem dan contact op met de polikliniek Cardiologie.
Contactgegevens
Polikliniek Cardiologie
040 – 239 70 00 (ma t/m vrij van 08.30 tot 17.00 uur)
Hartbewaking (CCU)
040 – 239 57 43
Verpleegafdeling Cardiologie
040 – 239 81 50 (24 uur per dag bereikbaar)
Routenummer(s) en overige informatie over de polikliniek Cardiologie kunt u terugvinden op www.catharinaziekenhuis.nl/cardiologie
