Endoscopische Submucosaal Dissectie (ESD) (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Endoscopische Submucosaal Dissectie (ESD) (Folder)
Uw behandelend arts heeft voorgesteld om bij u een Endoscopische Submucosaal Dissectie te doen. De ingreep wordt uitgevoerd door een maag-, darm- en leverspecialist (MDL-arts). Deze folder geeft uitleg over de ingreep, de voorbereiding en de nazorg. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan hier beschreven is. Wanneer dit voor u het geval is, zal de arts u hierover informeren.
Wat is Endoscopische Submucosale Dissectie?
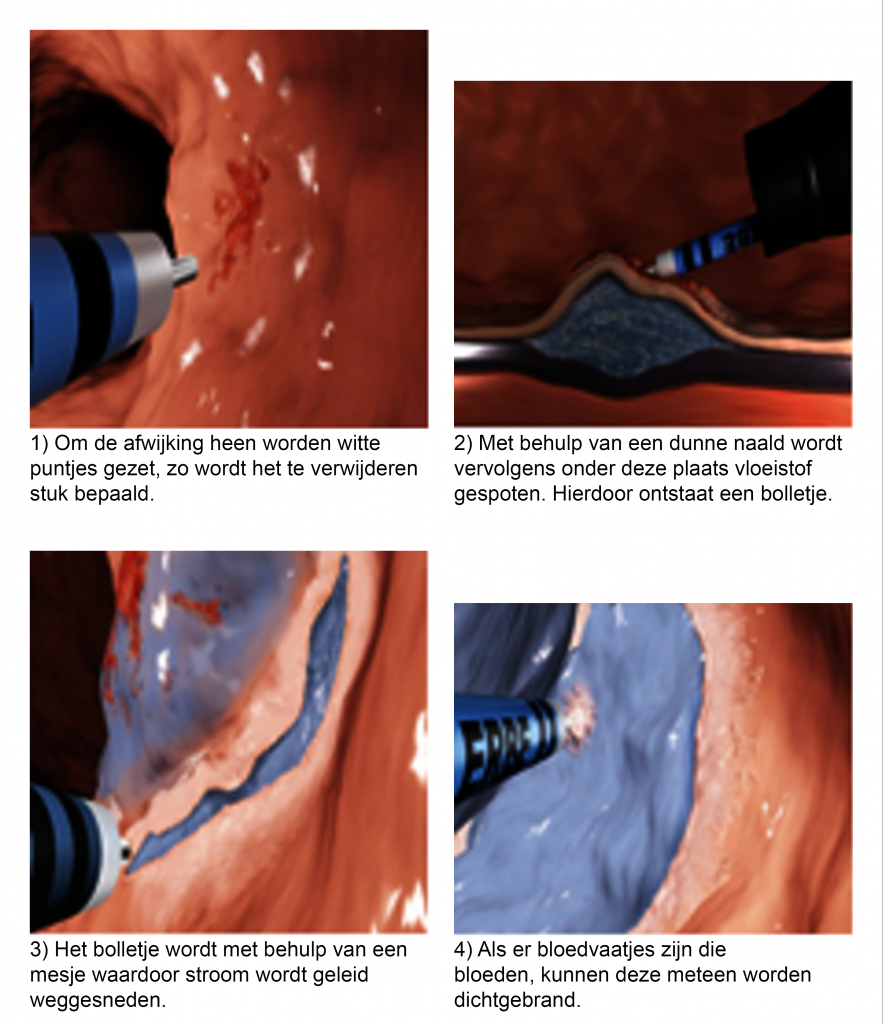
De slokdarm en maag worden aan de binnenkant bekleed met slijmvlies. De diepste laag van dit slijmvlies wordt submucosa genoemd. Wanneer een kwaadaardige afwijking geconstateerd is in deze diepe laag, dan wordt deze afwijking in één stuk weggesneden, tot op de onderliggende spierlaag.
De behandeling wordt uitgevoerd met behulp van een endoscoop, een dunne flexibele slang met aan het uiteinde een kleine camera. Hiermee wordt de afwijking in de slokdarm of maag in beeld gebracht. Via de endoscoop worden kleine instrumenten ingebracht waarmee de afwijking wordt verwijderd.
Voorbereiding thuis
- Het is belangrijk om tijdens het maken van de afspraak te vermelden als u diabetes heeft. Geef ook aan de secretaresse van de afdeling Endoscopie door dat u insuline spuit zodat uw bloedsuiker bepaald kan worden voor de ingreep. U wordt ook verzocht om uw insulinepen en insuline mee te nemen.
- Als u enige vorm van bloedverdunnende medicijnen gebruikt, dient u dit vooraf aan de arts te melden die het onderzoek aanvraagt. Eventueel moet het gebruik van deze medicatie voor het onderzoek tijdelijk worden gestaakt.
- Voor de behandeling is het belangrijk dat u nuchter bent. Dit betekent dat de slokdarm, de maag en de darmen leeg moeten zijn. Als u suikerziekte heeft of medicijnen gebruikt die u ’s morgens met een slokje water in moet nemen, overleg dit dan tijdig met de arts.
U dient voorafgaand aan uw onderzoek tenminste 6 uur lang niets meer te eten, drinken of roken.
Indien uw afspraak in de middag plaatsvindt, mag uw laatste licht verteerbare maaltijd (ruim 6 uur voor het onderzoek) bestaan uit 2 beschuiten met zoet beleg en een kop thee. Hierna mag u niets meer eten, drinken of roken. - U mag na het onderzoek naar huis tenzij de arts besluit om u één nachtje ter observatie in het ziekenhuis te houden. Houdt u rekening met deze overnachting en breng nachtgoed, toiletartikelen, medicatie en ondergoed mee.
Waar meldt u zich?
Op de dag van het onderzoek meldt u zich bij de afdeling Endoscopie. Daarna neemt u plaats in de wachtkamer.
Aanmelden voor uw afspraak
Hoe u zich kunt aanmelden voor uw afspraak, vindt u op www.catharinaziekenhuis.nl/aanmelden. Het is belangrijk dat u altijd een geldig legitimatiebewijs meeneemt, deze heeft u nodig om zich aan te melden.
De behandeling
Een verpleegkundige ontvangt en begeleidt u en zal u ook voorbereiden op de behandeling.
- Als u een gebitsprothese heeft, wordt u verzocht deze tijdelijk uit te doen.
- U krijgt een drankje dat het schuimen van de maaginhoud tegengaat.
- Vóór de behandeling wordt een infuusnaaldje ingebracht. Via het infuus wordt een slaapmiddel toegediend door de sedatie praktijk specialist.
- Om tijdens de behandeling uw hartslag en het zuurstofgehalte in het bloed te meten, wordt u aangesloten op bewakingsapparatuur.
- U krijgt een beschermring die u tijdens de behandeling tussen uw tanden moet houden, waardoor uw tanden en de endoscoop niet kunnen beschadigen.
- Als laatste voorbereiding moet u op de linkerzijde gaan liggen en de heup ontbloten. De verpleegkundige plakt een speciale sticker op uw huid, waardoor de elektriciteit op een veilige manier het lichaam verlaat.
De endoscoop wordt via uw keel in de slokdarm of maag geschoven tot de plek waar zich de afwijking bevindt.
Bron afbeeldingen: Academisch Medisch Centrum (AMC)
De afwijking wordt aan het eind van de behandeling mee naar buiten genomen, om vervolgens onderzocht te kunnen worden door de patholoog. In totaal kan deze procedure 3 uur duren.
Na de behandeling
Verblijf
Na afloop van de behandeling gaat u weer terug naar de afdeling Kortverblijf & dagverpleging. Op deze afdeling blijft u maximaal twee uur, totdat het roesje is uitgewerkt. Het is normaal dat u zich dan nog wat suf en slaperig voelt. U mag daarom alleen onder begeleiding naar huis. Tot de ochtend na de behandeling mag u niet zelf actief deelnemen aan het verkeer. U kunt ook beter geen belangrijke beslissingen nemen op die dag.
Pijn
Gedurende de eerste uren na de behandeling kunt u last hebben van een opgeblazen gevoel en pijn in de buik. Dit komt doordat er tijdens de behandeling lucht in de slokdarm, maag en de darmen wordt geblazen. Daarnaast kan er door de ontstane wond een stekende pijn ontstaan in de bovenbuik of achter het borstbeen. Meestal vermindert deze pijn na een aantal dagen, maar soms kan de pijn een week tot twee weken aanhouden, vooral tijdens het eten en drinken.
Medicijnen
Wondbescherming
U krijgt medicijnen voorgeschreven om ervoor te zorgen dat de ontstane wond goed geneest. Deze medicijnen zorgen ervoor dat inwerking van het maagzuur op de wond zoveel mogelijk vermeden wordt. U krijgt het recept en de instructies na de behandeling mee.
Pijnstiller
Bij pijn mag u paracetamol innemen, maximaal 6 tabletten van 500mg per dag. Omdat u wondjes hebt in uw slokdarm, maag en/of twaalfvingerige darm is het aan te bevelen de tabletten op te lossen in water. Als de paracetamol niet voldoende helpt, dan kunt u contact opnemen met de Barrett-verpleegkundige of maag-, darm- en leverarts. De contactgegevens staan vermeld op de laatste pagina van deze folder.
Eten en drinken
Op de dag van de behandeling mag u uitsluitend water, limonade en eventueel wat lauwe thee of bouillon drinken. De dag na het onderzoek mag u in principe alles weer eten en drinken. U kunt het beste beginnen met zachte voedingsmiddelen zoals vla, yoghurt en brood zonder korstjes. Voedsel dat té pittig gekruid, té zuur en té heet kunt u de eerste twee weken beter vermijden.
Complicaties
Bij de ESD ontstaat een wond. Hierdoor kunnen de volgende complicaties optreden:
Bloeding
- Tijdens de behandeling kan een bloedvaatje worden geraakt, waardoor een bloeding kan ontstaan. Als dit gebeurt wordt er direct gehandeld, waardoor het bloedverlies over het algemeen beperkt blijft.
- Een bloeding kan ook enige tijd na de behandeling ontstaan. Daarom moet u na de behandeling een nacht in het ziekenhuis verblijven. Ook in dit geval wordt direct ingegrepen, tijdens het uitvoeren van een nieuwe endoscopie.
- In zeldzame gevallen treedt de bloeding pas later op. U merkt dit doordat u bloed braakt en/of zwarte, teerachtige ontlasting heeft. Als dit gebeurt, moet u direct contact opnemen met de polikliniek Maag-, Darm- en Leverziekten.
Perforatie
Een complicatie die zeer incidenteel (1 op 100 patiënten) voorkomt, is een perforatie. Dit betekent dat er een gaatje in de wand van de slokdarm of de maag is ontstaan. Als dit gebeurt, wordt u opgenomen en volgt eventueel een operatieve ingreep.
Vernauwing (stenose)
Als de ESD in de slokdarm is verricht kan er een vernauwing ontstaan. De slokdarm is als het ware een dunne pijp. Als de wond die door de behandeling is ontstaan gaat genezen, ontstaat er littekenweefsel. Dit littekenweefsel is wat stugger dan normaal slokdarmweefsel, waardoor de slokdarm wat nauwer en minder flexibel kan worden. Hierdoor kan soms het eten minder goed de slokdarm passeren. Het niet goed passeren van eten door de slokdarm, begint meestal pas ongeveer twee tot drie weken na de behandeling, als de slokdarm al grotendeels genezen is.
Als dit probleem zich bij u voordoet, kunt u contact opnemen met de polikliniek Maag-, Darm- en Leverziekten. Het is namelijk mogelijk de slokdarm een beetje op te rekken.
Tijdens een endoscopische submucosaal dissectie krijgt u een bitje in de mond, in uitzonderlijke gevallen kunnen hierdoor uw lip of tanden een lichte beschadiging oplopen.
Vervolgafspraken
De verpleegkundig specialist van de afdeling Maag-, Darm- en Leverziekten neemt enige dagen na de behandeling telefonisch contact met u op om te vragen hoe het met u gaat. De afwijking die uit de slokdarm of de maag zijn weggehaald, worden in het laboratorium door de patholoog onderzocht. Twee weken na de behandeling bespreekt de MDL-arts of verpleegkundig specialist met u de uitkomsten van dit onderzoek en hoort u hoe de behandeling verder zal verlopen.
Wanneer neemt u contact op met uw arts?
- Als u na de behandeling bloed braakt of zwarte teerachtige ontlasting heeft, kan er sprake zijn van een late bloeding. U dient dan onmiddellijk contact op te nemen.
- Aanhoudende heftige pijn in de bovenbuik of achter het borstbeen en hoge koorts kunnen duiden op een complicatie en zijn eveneens reden om direct contact op te nemen.
- Als u behandeld bent aan de slokdarm en het eten de slokdarm niet goed wil passeren, moet u eveneens contact opnemen.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij bieden tal van opleidingsmogelijkheden voor artsen, verpleegkundigen en paramedische beroepen en werken daarin nauw samen met opleidingscentra en –ziekenhuizen in de regio. Dit kan betekenen dat uw behandeling, onderzoek of operatie (mede) uitgevoerd wordt door een zorgverlener in opleiding. Denk hierbij aan een arts in opleiding tot specialist, een co-assistent of een verpleegkundige in opleiding. Veiligheid is het allerbelangrijkste, daarom staat de zorgverlener in opleiding altijd onder supervisie van een gekwalificeerde zorgverlener. Indien u niet wenst geholpen te worden door een zorgverlener in opleiding, kunt u dit aangeven bij uw behandelend arts.
Vragen
Als u na het lezen van deze folder nog vragen hebt over de behandeling, dan kunt u telefonisch contact opnemen met de polikliniek Maag-, Darm- en Leverziekten.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Maag-, Darm- en Leverziekten
040 – 239 97 50 (ma t/m vrij tussen 08.30 en 16.30 uur)
MDL Verpleegkundig Specialist (tussen 09.00 en 10.00 uur)
040 – 239 97 50
Afdeling Endoscopie
040 – 239 87 85
Afdeling Kortverblijf & dagverpleging
040 – 239 87 77
Spoedeisende Hulp (SEH)
040 – 239 96 00 (in dringende gevallen)
Routenummer(s) en overige informatie over de afdeling Endoscopie vindt u op www.catharinaziekenhuis.nl/maag-darm-en-leverziekten
