Epi-Sense operatie (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Epi-Sense operatie (Folder)
U heeft binnenkort een Epi-Sense operatie in verband met boezemfibrilleren. In deze folder vindt u meer informatie over de gang van zaken rondom deze operatie. Het is goed u te realiseren dat de situatie in uw geval anders kan zijn dat hier is beschreven.
Algemene informatie over de opname in het Catharina Ziekenhuis vindt u in de folder ‘Informatie over uw opname’.
Wat is boezemfibrilleren?
Onder normale omstandigheden klopt het hart zo’n 60 tot 80 keer per minuut, met gelijke tussenpozen. Dit wordt mogelijk gemaakt door de sinusknoop. De sinusknoop is een gespecialiseerd stukje weefsel dat elektrische stroompjes afgeeft. U kunt dit zien als een soort pacemaker die het ritme van het hart bepaalt. De sinusknoop zit in de rechterboezem van het hart.
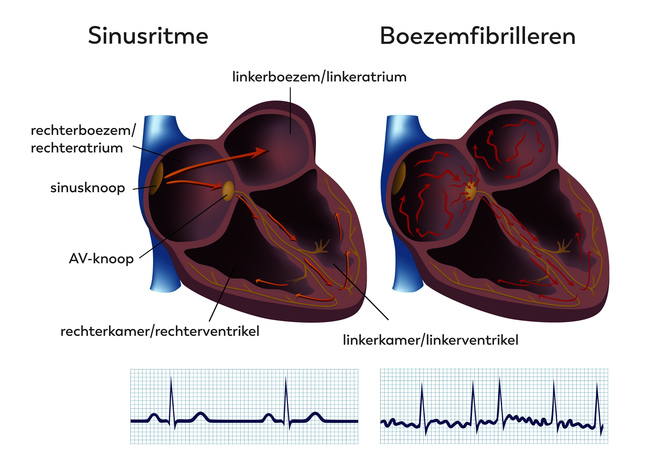
De sinusknoop geeft een elektrisch stroompje af dat via een netwerk van vezels (een soort elektriciteitskabel) door beide boezems worden geleid waarna ze in de AV-knoop terechtkomen. De AV-knoop geleidt de prikkel vertraagd door naar het netwerk van vezels in de kamers. Voor zowel de boezems als de kamers geldt dat als de prikkel het einde van het netwerk heeft bereikt, de spieren samentrekken. Nadat het hele proces is doorlopen geeft de sinusknoop weer een prikkel af en start de cyclus opnieuw.
Bij boezemfibrilleren zijn er meerdere elektrische prikkels die elektrische stroompjes afgeven (zie afbeelding 1). Dit zorgt er voor dat de boezems ongecontroleerd samentrekken en ontspannen, ze trillen als het ware. Bij de meeste mensen gaat dit met een snelheid van minimaal 100 slagen per minuut. Bij inspanning kan dit bij sommige patiënten oplopen tot wel 200 slagen per minuut. Door de ongecontroleerde samentrekkingen kan het hart het bloed niet goed meer rondpompen door het lichaam. Boezemfibrilleren is de meest voorkomende hartritmestoornis.
Oorzaken
Boezemfibrilleren kan verschillende oorzaken hebben. Het kan het gevolg zijn van een andere aandoening, zoals:
- Hoge bloeddruk;
- Ischemische hartziekten (acuut of oud hartinfarct);
- Hartfalen (dit kan zowel de oorzaak als een gevolg van boezemfibrilleren zijn);
- Cardiomyopathie (ziekte van de hartspier);
- Aangeboren hartziekten;
- Aortaklepstenose (vernauwing van de aortaklep);
- Afwijking aan de mitralisklep;
- Een lekkende en/of vernauwde hartklep;
- Diabetes mellitus (suikerziekte);
- Een te snel werkende schildklier (hyperthyreoïdie);
- Een ontsteking (zoals bijvoorbeeld een longontsteking).
Daarnaast zijn er nog andere factoren die boezemfibrilleren kunnen uitlokken, zoals:
- Een hartoperatie;
- Koorts, bijvoorbeeld bij longontsteking;
- Bloedarmoede;
- Fysieke inspanning of psychische stress;
- Bepaalde stoffen, zoals:
- Alcohol (fors gebruik in korte tijd);
- Koffie, cola;
- Drugs (cocaïne, amfetaminen);
- Sommige medicijnen (onder andere luchtwegverwijders bij COPD en astma).
Ook komt boezemfibrilleren vaker voor bij mensen met ernstig overgewicht of mensen met ademhalingsstilstanden tijdens de slaap (apneu). Of het een echte oorzaak genoemd mag worden, is nog niet duidelijk. Ook bij gezonde mensen, zonder hartafwijking, kan boezemfibrilleren optreden. Er is dan geen duidelijke oorzaak te vinden. De kans op hartritmestoornissen stijgt met de leeftijd.
Klachten
Boezemfibrilleren gaat vaak samen met een verlaagde bloeddruk. Door de onregelmatige hartslag stroomt het bloed niet goed door het lichaam. Daardoor worden sommige organen minder goed van bloed voorzien. Dit kan onder andere de volgende klachten geven:
- Duizeligheid en (neiging tot) wegraken;
- Kortademigheid;
- Hartoverslagen;
- Hyperventilatie;
- Transpireren;
- Algeheel gevoel van ziek zijn en misselijkheid;
- Druk op de borst;
- Gevoelens van angst en onzekerheid;
- Trombose: dit is een bloedstolsel dat een bloedvat afsluit.
Boezemfibrilleren begint meestal in aanvallen (paroxysmaal boezemfibrilleren) gedurende enige minuten. Na verloop van tijd kan het echter overgaan in blijvend boezemfibrilleren (persistent boezemfibrilleren). Als het persistent boezemfibrilleren lang bestaat, merkt de patiënt daar minder van (terwijl de negatieve effecten van boezemfibrilleren wel aanwezig blijven).
Door ritmestoornissen als boezemfibrilleren kunnen er bloedstolsels ontstaan in de linkerboezem. Deze stolsels verzamelen zich in het linker hartoor. Als de stolsels wegschieten naar slagaders in het lichaam, kunnen ze een bloedvat afsluiten. Zo kan een infarct ontstaan in de hersenen, het hart of een ander orgaan. Niet iedereen heeft klachten. Sommige mensen merken niets van boezemfibrilleren, anderen weten precies wanneer het hart onregelmatig klopt.
Wat is een Epi-Sense operatie?
De Epi-Sense operatie is een operatie om boezemfibrilleren te behandelen. De chirurg zal een kleine snede maken onder uw borstbeen waarna hij een kijkbuis (thoracoscoop) zal inbrengen. Aan het einde van deze kijkbuis zit een videocamera. De beelden van deze camera zijn te zien op een televisiescherm. Op deze manier kan de chirurg in uw borstkas kijken en opereren zonder een grote wond te maken. De operatie vindt plaats onder volledige narcose. Dit houdt in dat u aan een beademingsmachine ligt. De hart-long machine wordt bij deze operatie niet gebruikt.
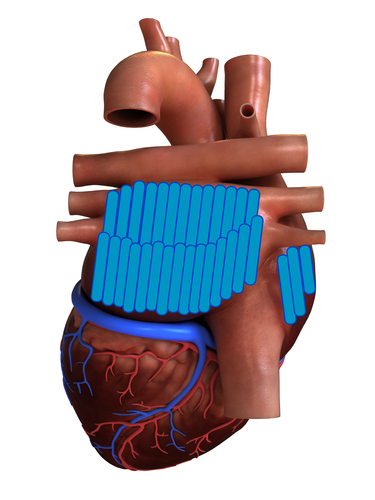
De chirurg opent vervolgens uw hartzakje, dit is een vliesachtig zakje dat het hart omsluit. Door het openen van het hartzakje kan de chirurg naar het gebied van de longaderen gaan. In dit gebied ontstaan vaak ritmestoornissen. Door de longaders te ‘isoleren’ kunnen de abnormale prikkels vanuit dit gebied het hart niet meer bereiken. Het ‘isoleren’ gebeurt met een speciaal instrument dat radiogolven uit zendt. Hiermee worden verbindingslijnen in een cirkel rondom de longaders gebrand (zie afbeelding 2).
Daardoor ontstaat littekenweefsel. Dit littekenweefsel blokkeert de elektrische geleiding, zodat abnormale prikkels het hart niet meer bereiken.
Na de operatie is het mogelijk dat er een kleine drain (slangetje) wordt achter gelaten. Dit is om vocht of bloed op te vangen. De drain mag worden verwijderd afhankelijk van de hoeveelheid vocht dat afloopt.
Voor wie?
Epi-Sense kan een geschikte behandeling zijn voor mensen die veel klachten van boezemfibrilleren hebben en die daarnaast:
- Onvoldoende baat hebben bij medicijnen;
- Veel last hebben van bijwerkingen van de medicijnen;
- Vergrote boezems hebben;
- Een of meer katheterablaties hebben ondergaan, zonder goed resultaat;
- Te veel risico zouden lopen bij een katheterablatie, bijvoorbeeld door overgewicht of een afwijkende ligging van het hart.
U komt niet in aanmerking voor de Epi-Sense operatie:
- Als u ernstige verklevingen in de borstholte heeft (bijvoorbeeld na een longoperatie);
- Als de kans op succes erg klein is (bijvoorbeeld als het boezemfibrilleren al heel lang bestaat of wanneer de boezems zeer groot zijn).
Voorbereiding op de operatie
Pre-operatieve screening cardiothoracale chirurgie
Vóór de opname voor de operatie krijgt u een schriftelijke oproep voor een bezoek aan de polikliniek pre-operatieve screening, ofwel de PPOS genoemd. U krijgt een uitnodiging voor deze screening. U krijgt ook een aantal vragenlijsten. Wij verzoeken u deze tijdig in te vullen. Neem ook een actueel medicijnoverzicht mee met daarop de medicijnen die u gebruikt. U kunt deze opvragen bij uw apotheek. Ook verzoeken wij u het telefoonnummer van uw contactpersoon/personen mee te nemen.
Tijdens dit bezoek, dat ongeveer twee uur duurt, vinden onderzoeken plaats en krijgt u voorlichting van de diverse disciplines over de komende operatie. Het doel van dit bezoek is om alle medische- en verpleegkundige gegevens die nodig zijn voor de operatie te verzamelen en u te informeren, zodat u klaar bent om opgeroepen te worden voor de operatie.
U heeft een gesprek met de verpleegkundig specialist. Hij/zij bespreekt uw ziektegeschiedenis met u (de anamnese) en zal lichamelijk onderzoek verrichten. Ook wordt er een hartfilmpje (ECG) gemaakt, bloed bij u afgenomen en wordt er een röntgenfoto van uw borstkas gemaakt om eventuele longproblemen, zoals verklevingen, uit te sluiten. Na deze gesprekken en onderzoeken bezoekt u de anesthesist op de (algemene) polikliniek pre-operatieve screening van het ziekenhuis.
Pre-operatieve screening anesthesie
Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek komen een aantal onderwerpen aan bod. Dit zijn onder andere de soort verdoving (anesthesie) en pijnstilling. Ook bespreekt u waarop u moet letten met betrekking tot eten, drinken en roken rondom de operatie. Daarnaast maakt u afspraken over hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Bespreek het gebruik van bloedverdunners ook altijd met uw behandelend arts. Als u medicijnen gebruikt, neem dan een actueel medicijnoverzicht of medicijnpaspoort mee.
Op de polikliniek pre-operatieve screening kunt u alleen op afspraak terecht. De polikliniek is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie’.
Wachttijd
Na het bezoek aan de polikliniek komt u op de wachtlijst voor de operatie te staan.
Medicijnen
De medicijnen die u thuis gebruikt, moet u bij uw opname meenemen in de originele doosjes. Ook als u insuline, een insulinepen of puffers gebruikt. De arts/verpleegkundig specialist zal in overleg met u afspreken welke medicijnen u in het ziekenhuis moet blijven innemen. Indien u bloedverdunners gebruikt, kan het zijn dat u daar enkele dagen voor de opname mee moet stoppen. Onze polikliniek Hartcentrum bericht u hierover.
Nagellak, piercings, bodylotion
Verwijder thuis uw nagellak, gel- en acrylnagels;
Smeer u thuis niet in met bodylotion of olie.
Wat neemt u mee naar het ziekenhuis?
In de folder ‘Informatie over uw opname’ staat aangeven wat u mee moet nemen naar het ziekenhuis.
Verhinderd
Kunt u niet naar uw afspraak komen? Geef dit dan zo spoedig mogelijk door aan onze polikliniek Hartcentrum. Er kan dan een andere patiënt in uw plaats komen.
De opname
Melden
U wordt één dag voor de operatie opgenomen in het ziekenhuis. Op de dag van de opname meldt u zich op het afgesproken tijdstip op de verpleegafdeling. U krijgt deze gegevens door via de polikliniek Hartcentrum.
Gesprekken en onderzoeken
Op de opnamedag heeft u een opnamegesprek met de verpleegkundige. De zaalarts of verpleegkundig specialist komt langs voor een gesprek en lichamelijk onderzoek.
Op de opnamedag vinden er nog een aantal onderzoeken plaats:
- Er wordt bloed bij u afgenomen;
- Er wordt een ECG of hartfilmpje gemaakt;
- Uw bloeddruk, pols en temperatuur worden opgemeten.
Uitstel operatie
Een enkele keer wordt de operatie op het laatste moment uitgesteld vanwege een spoedgeval. Wij realiseren ons dat dit heel erg vervelend voor u is en we proberen dan zo spoedig mogelijk een nieuwe opnamedatum aan u door te geven.
Overige voorbereidingen op de operatiedag
De avond voor de operatie krijgt u een slaaptablet die de anesthesist u voorschrijft. Op de dag van de operatie zal de verpleegkundige uw borstkas ontharen als dat nodig is. Tevens trekt u operatiekleding aan. Voor de operatie krijgt u medicijnen ter voorbereiding op de operatie. Als u bijna aan de beurt bent, wordt u naar de voorbereidingskamer gebracht. Op de voorbereidingskamer wordt u verder voorbereid op de operatie. Daarna wordt u naar de operatiekamer gebracht.
Informatie voor uw familie/ verwanten
Wij adviseren uw familie/verwanten om thuis, in de eigen vertrouwde omgeving, te wachten tot de operatie is beëindigd. Zij worden door de verpleegkundige telefonisch op de hoogte gebracht wanneer de operatie begint. Na de operatie informeert de cardiothoracaal chirurg uw familie over het verloop van de ingreep. Minimaal één uur later kan uw familie telefonisch informeren bij de verpleegafdeling cardiothoracale chirurgie hoe het met u gaat en wanneer u bezoek mag/ kan ontvangen.
Mogelijke complicaties
De Epi-Sense is een veilige operatie. Een enkele keer ontstaat tijdens de operatie een complicatie. Denk bijvoorbeeld aan:
- Vocht in het hartzakje;
- Ontsteking van het hartzakje;
- Longproblemen;
- Infectie;
- Een nabloeding;
- Ritmestoornissen van het hart;
- Een tijdelijke of permanente pacemaker;
- Functieverlies van het middenrif.
Na de operatie
Na de operatie begeleiden de anesthesist en de (arts-assistent) cardiothoracaalchirurg u naar de recovery. Dit is de uitslaapkamer van de operatiekamers. Hier zal u een korte periode verblijven om wakker te worden waarna u terug naar de verpleegafdeling gaat. Bij terugkomst op de verpleegafdeling mag u direct mobiliseren en eten.
Na de operatie wordt uw hartritme bewaakt door middel van een kastje (telemetrie). Deze mag dezelfde dag nog worden gestopt. Ook heeft u een infuus voor toediening van vocht en medicijnen. Zodra u weer voldoende kan eten en drinken wordt het infuus verwijderd.
De eerste dag na de operatie wordt er bloed geprikt en een hartfilmpje gemaakt.
Pijn
Het is belangrijk dat u niet te veel last heeft van pijn. U krijgt daarom drie tot viermaal daags 1 gram paracetamol. Zo nodig kan de arts daarnaast nog andere pijnstillers voorschrijven. Heeft u toch (te veel) pijn, geef dit dan gerust aan.
Medicijnen
Het kan zijn dat het boezemfibrilleren direct na de operatie nog niet is verdwenen. Dit komt omdat het behandelde weefsel zich nog moet aanpassen. Daarom krijgt u na de operatie dezelfde medicatie terug die u voor de operatie had.
Door de operatie bestaat er een kans dat het hartzakje geïrriteerd of ontstoken raakt. U krijg uit voorzorg dan ook tijdelijk extra medicatie om de kans hierop zoveel mogelijk te verkleinen.
De maanden na de operatie kan het ritme nog sterk wisselen. Het kan tot zes maanden duren voordat u een goed hartritme heeft. In overleg met de cardioloog wordt gekeken of de medicatie afgebouwd kan worden.
Resultaat
De eerste tijd na de operatie is het moeilijk te bepalen of de operatie geslaagd is. Het hartweefsel moet zich dan nog aanpassen. Het kan wel een half jaar duren voordat het definitieve resultaat van de operatie bereikt is. Uiteindelijk krijgen de meeste patiënten na de operatie op langere termijn een regelmatig hartritme.
Indien nodig wordt er een holteronderzoek gedaan. U loopt dan 48 uur lang met een kastje rond, dat uw hartslag registreert. Zo kunnen we zien of u nog lijdt aan boezemfibrilleren.
Soms is het nog nodig een elektrische cardioversie te verrichten. Dit is een korte behandeling waarbij de arts probeert het verstoorde hartritme door een elektrisch schokje te herstellen.
Naar huis
De dag na de operatie mag u naar huis als er geen complicaties zijn opgetreden en u zich goed voelt. Voordat u naar huis gaat moet u zich zelfstandig kunnen redden. Indien u met ontslag gaat mag u met uw bezoek mee naar huis. Bij ontslag krijgt u het volgende mee naar huis:
- Een ontslagbrief voor de huisarts en uzelf;
- Recepten voor uw medicijnen;
- Zo nodig een brief voor de trombosedienst;
- Een afspraak bij uw cardioloog na 5 tot 6 weken;
- Een afspraak met de cardiothoracaalchirurg na 5 tot 6 weken. Van tevoren wordt er een hartfilmpje gemaakt.
Leefregels
- Als u zich goed voelt, kunt u thuis meteen uw normale werkzaamheden hervatten. U hoeft zich daarbij niet aan speciale leefregels te houden;
- U mag de eerste week geen auto rijden;
- Er zijn bij u minimaal hechtingen geplaatst. Soms kan een draadje van een hechting zichtbaar zijn. Dit is een doorzichtig draadje. Trek er dan niet aan. De hechting lost vanzelf op;
- Als de korstjes van de wond af zijn, mag u vitamine E-crème gebruiken om de genezing te bespoedigen en te verbeteren. Deze crème is zonder recept verkrijgbaar bij de drogist of apotheek.
Wanneer neemt u contact op?
Zijn er problemen met de wond? Dan adviseren wij u contact op te nemen met uw huisarts. Hij of zij kan u doorverwijzen naar de wondpolikliniek van de cardiothoracaal chirurg. Het telefoonnummer vindt u onder ‘Contactgegevens’.
Meer informatie
Meer informatie kunt u vinden op de website van de Nederlandse Hartstichting: www.hartstichting.nl
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij bieden tal van opleidingsmogelijkheden voor artsen, verpleegkundigen en paramedische beroepen en werken daarin nauw samen met opleidingscentra en –ziekenhuizen in de regio. Dit kan betekenen dat uw behandeling, onderzoek of operatie (mede) uitgevoerd wordt door een zorgverlener in opleiding. Denk hierbij aan een arts in opleiding tot specialist, een co-assistent of een verpleegkundige in opleiding. Veiligheid is het allerbelangrijkste, daarom staat de zorgverlener in opleiding altijd onder supervisie van een gekwalificeerde zorgverlener. Indien u niet wenst geholpen te worden door een zorgverlener in opleiding, kunt u dit aangeven bij uw behandelend arts.
Vragen
Heeft u na het lezen van deze folder nog vragen of is er iets niet duidelijk? Neem dan gerust contact op met de polikliniek Hartcentrum. Ook kunt u de website van het Catharina Ziekenhuis bezoeken. Voor vragen over uw plaats op de wachtlijst, kunt u bellen met het onze polikliniekmedewers van de polikliniek Hartcentrum.
Contactgegevens
OK-planning Cardiothoracale chirurgie
Voor vragen rondom uw operatie zijn onze OK-planners Cardiothoracale chirurgie (CTC) tijdens het telefonisch spreekuur bereikbaar op werkdagen tussen 09.00-10.00 uur op telefoonnummer 040 – 239 86 87.
Polikliniek Hartcentrum
Voor al uw andere vragen zijn onze polikliniekmedewerkers op werkdagen bereikbaar tussen 08.30-16.30 uur op telefoonnummer 040 – 239 7000.
Het gaat dan om vragen rondom uw polikliniekbezoek en afspraken met uw cardiothoracaal chirurg, verpleegkundig specialist (VS), physician assistant (PA), wondverpleegkundige, of arts (niet) in opleiding tot specialist.
Verpleegafdeling Cardiothoracale chirurgie
Voor vragen rondom uw opname zijn wij bereikbaar op telefoonnummer 040 – 239 76 00.
Routenummer(s) en overige informatie over de afdeling Cardiothoracale chirurgie kunt u vinden op www.catharinaziekenhuis.nl/hartenvaatcentrum
