Kijkoperatie van de enkel (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Kijkoperatie van de enkel (Folder)
U heeft klachten aan uw enkel. De orthopeed heeft voorgesteld om een kijkoperatie (artroscopie) van uw enkel te doen, om de oorzaak van uw klachten vast te stellen. Bij deze kijkoperatie wordt de binnenkant van uw enkelgewricht bekeken. Ook kunnen sommige gevonden afwijkingen tijdens deze ingreep worden verholpen, zoals het verwijderen van botsplinters of los kraakbeen. Artroscopie is Grieks en betekent letterlijk kijken (scopie) in een gewricht (artros). In deze folder vindt u meer informatie over de bouw van de enkel, hoe en waarom een artroscopie wordt gedaan, de voorbereiding op de artroscopie en de nazorg na de ingreep.
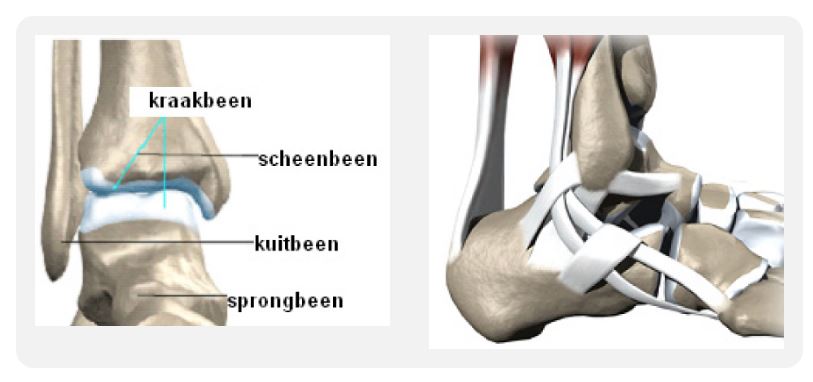
Bouw van de enkel
Het enkelgewricht, in medische termen het bovenste spronggewricht genoemd, bestaat uit drie botdelen: kuitbeen, scheenbeen en sprongbeen. Elk botdeel is bekleed met een laag kraakbeen dat zorgt voor het glad en soepel bewegen van het gewricht. Om de enkel ligt een gewrichtskapsel. Buiten dit gewrichtskapsel lopen gewrichtsbanden en pezen die voor stabiliteit van de enkel zorgen.
Voorbereiding op de operatie
Pre-operatieve screening en anesthesie
U wordt geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek bespreken we de verdoving (anesthesie) en pijnstilling met u. We bespreken waarop u moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast spreken we af hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft als u medicijnen gebruikt. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
De verdoving
De verdoving kan plaatsvinden via een ruggenprik of een algehele narcose. De anesthesist bespreekt dit met u tijdens de pre-operatieve screening.
Overige voorbereiding
De onderstaande voorbereidingen zijn belangrijk voor een goed verloop van de operatie:
- Na de operatie mag u niet zelf autorijden of van het openbaar vervoer gebruik maken. Regel daarom iemand die u na de operatie op komt halen.
- Onthaar het operatiegebied van tevoren niet zelf. Dit kan wondjes of uitslag veroorzaken en een reden zijn om u niet te kunnen opereren. Mocht het nodig zijn om te ontharen, dan gebeurt dit op de operatiekamer.
- Zorg vóórdat u naar het ziekenhuis komt zelf voor krukken. Deze kunt u lenen bij een thuiszorgwinkel.
- Verwijder eventuele nagellak van uw teennagels. Verder mag u mag tijdens de operatie geen sieraden dragen. Dit is nodig om de hygiëne op de operatiekamer te waarborgen en infecties te voorkomen.
- Smeer uw lichaam de dag voor de operatie niet meer in met bodylotion of andere middelen. Deze middelen verminderen de werkzaamheid van de ontsmettingsmiddelen.
- Zorg ervoor dat u voldoende paracetamol en/of ibuprofen in huis hebt, dit krijgt u niet vergoed bij de apotheek.
- Gebruikt u bloedverdunnende medicijnen? Bespreek dit dan vóór uw opname met uw behandelend arts en/of de anesthesist. Deze medicijnen kunnen tijdens en na de operatie meer bloedverlies geven.
De operatie
Voordat u naar de operatiekamer gaat, krijgt u op de afdeling voorbereidende middelen voor de anesthesie (premedicatie). Tijdens de operatie draagt u een operatiejasje dat u op de afdeling alvast aantrekt. Een verpleegkundige brengt u naar de voorbereidingsruimte van de operatieafdeling.
Op de operatiekamer krijgt u een infuus in de arm waardoor medicamenten gegeven kunnen worden. Ook wordt bewakingsapparatuur aangesloten, waardoor uw lichaamsfuncties zoals bloeddruk, hartslag en ademhaling tijdens de operatie goed in de gaten gehouden kunnen worden. Als gekozen is voor een ruggenprik kunt u meekijken op de monitor, als u dat wilt. De orthopeed kan u dan direct uitleg geven over de eventuele afwijkingen en/of behandeling.
Bij de arthroscopie kijkt de orthopeed met een dunne buis (arthroscoop) in de enkel. De arthroscoop heeft een doorsnede van 4mm en bevat een zeer kleine camera met licht. Het beeld dat de camera maakt, verschijnt op een monitor. Zo kan de orthopedisch chirurg in het gewricht kijken.
De operatie wordt uitgevoerd via 2 of 3 kleine sneetjes van minder 1 cm. Via een sneetje gaat de scoop (kijkbuis) naar binnen. Via de andere sneetjes worden instrumenten in de enkel gebracht om -waar mogelijk- een afwijking te behandelen.
Na de operatie
Na de ingreep blijft u in de uitslaapruimte (verkoeverkamer) van de operatieafdeling tot u goed wakker bent en alle controles (van onder andere bloeddruk, hartslag, ademhaling en pijn) goed zijn. Een verpleegkundige haalt u weer op en brengt u weer terug naar de afdeling. De verpleegkundigen controleren regelmatig uw hartslag, bloeddruk en de wondjes. Na de operatie kunt u pijn hebben en misselijk zijn. Vertel het de verpleegkundigen als u hier last van heeft. Zij kunnen u hiervoor de juiste medicijnen geven.
Na de operatie heeft u een infuus in uw arm. Het infuus zorgt ervoor dat u voldoende vocht krijgt. Het infuus wordt in de loop van de dag/avond verwijderd als u zelf weer kunt eten en drinken en uw bloeddruk en dergelijke onder controle zijn. Meestal kunt u aan het einde van de middag of tegen de avond weer naar huis.
Om uw enkel zit een drukverband. Dit mag u na een dag zelf verwijderen. U krijgt een elastische kous ( tubigrip genoemd ) mee naar huis, die u gedurende veertien dagen overdag om de voet en enkel mag dragen. Deze geeft wat steun en gaat zwelling tegen.
Mogelijke complicaties en risico’s
Zoals bij elke operatie bestaat ook bij een enkeloperatie het risico dat een infectie of nabloeding optreedt. Deze kans is erg klein.
Bij deze operatie kan een huidzenuw beschadigd raken omdat er sneden in de huid worden gemaakt. Dit geeft een doof gevoel in een gedeelte van de huid. Meestal verdwijnen deze klachten in de loop van de tijd vanzelf. Soms zijn ze echter blijvend.
Leefregels na de operatie
Het is belangrijk dat u zich aan onderstaande leefregels houdt:
Belasting van de enkel
- Leg gedurende twee dagen de enkel hoog, bijvoorbeeld op een kussen op een stoel. Dit gaat zwelling tegen.
- We raden u aan om minimaal de eerste twee weken met krukken te lopen, om de enkel en de wondjes rust te geven. Hoeveel u de geopereerde enkel mag belasten is afhankelijk van de aard van de ingreep. Overleg altijd met uw behandelend arts hoeveel u de enkel mag belasten en hoe lang u de krukken minimaal moet gebruiken.
Verzorging van de wond
- Laat het drukverband minimaal een dag zitten, ter voorkoming van een nabloeding. Als u het drukverband heeft verwijderd, moet u de elastische kous omdoen. Houd deze gedurende veertien dagen alleen overdag aan.
- Als de wond na 48 uur droog is mag u zonder pleister kort douchen. Een pleister is daarna niet meer nodig.
Fietsen en autorijden
We raden u aan de eerste twee weken niet te fietsen of zelf auto te rijden. Overleg hierover met uw orthopeed. Dit is namelijk afhankelijk van wat er tijdens de ingreep is gebeurd en hoe lang u de krukken moet gebruiken.
Pijn
Na de operatie kunt u paracetamol gebruiken, die u zelf in huis moet halen. De gebruikelijke dosering voor volwassenen is 3 keer per dag 1000 mg. Als het nodig is mag u 1000 mg per dag extra innemen, zodat de maximale dosering voor volwassenen 4000 mg per dag is.
Afhankelijk van uw situatie zal de anesthesioloog nog extra pijnstillende medicijnen voorschrijven. Deze krijgt u mee van de afdeling Kortverblijf en Dagverpleging.
Sporten, werk en andere activiteiten
- Overleg met uw orthopeed wanneer het weer verantwoord is om te sporten of andere lichamelijke activiteiten te doen.
- Wanneer u weer mag werken, is afhankelijk van de ingreep die bij u is gedaan, het soort werk dat u doet en het (eventuele) ongemak dat u nog van de ingreep heeft. Daarom dient u dit ook met uw orthopeed te overleggen.
Wanneer moet u contact opnemen?
U dient contact op te nemen met de polikliniek Orthopedie, als een van de onderstaande problemen ontstaan. In overleg met uw behandelend arts wordt dan bekeken wat er eventueel moet gebeuren:
- als de wond ernstig gaat nabloeden (lekken);
- als de wond rood of dik wordt en/of meer pijn gaat doen;
- als u temperatuur verhoging krijgt boven de 38 graden en zich daarbij niet goed voelt;
- wanneer uw tenen koud, blauw of wit worden.
U kunt de polikliniek Orthopedie bereiken tijdens kantooruren, via telefoonnummer: 040 – 239 71 80. Buiten kantoortijden moet u in bovenstaande gevallen contact opnemen met de afdeling Spoedeisende Hulp, via telefoonnummer: 040 – 239 96 00.
Controle
Na twee weken komt u terug op het poliklinisch spreekuur bij de nurse practitioner of arts assistent. Deze controleert de wond, verwijdert de hechtingen en neemt de operatie en nabehandeling met u door. Als het nodig is, wordt voor u nog een controleafspraak bij de orthopeed gemaakt.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij leiden artsen, verpleegkundigen en andere zorgverleners op. Dit betekent dat ook een zorgverlener in opleiding uw behandeling, onderzoek of operatie kan uitvoeren. Maar dit is niet altijd zo. Uw veiligheid staat altijd bij ons voorop. Als een zorgverlener in opleiding u helpt, werkt deze altijd onder begeleiding van een gediplomeerd zorgverlener. Als u niet wilt dat een zorgverlener in opleiding u helpt, dan kunt u dit met uw arts bespreken.
Vragen
Heeft u na het lezen van deze folder nog vragen? Neem dan contact op met de polikliniek Orthopedie.
Contactgegevens
Catharina Ziekenhuis
Telefoon 040 – 239 91 11
www.catharinaziekenhuis.nl
Spoedeisende Hulp
040 – 239 96 00
Polikliniek Orthopedie
040 – 239 71 80
Routenummer(s) en overige informatie over de afdeling Orthopedie kunt u terugvinden op www.catharinaziekenhuis.nl/orthopedie
