Knieprothese in het MMC (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Knieprothese in het MMC (Folder)
Deze folder is een gezamenlijke uitgave van het Catharina Ziekenhuis en het Máxima Medisch Centrum.
Uw orthopedisch chirurg heeft met u besproken dat u binnenkort in het Maxima Medisch Centrum Eindhoven een knieoperatie ondergaat. Tijdens deze operatie wordt uw beschadigde kniegewricht vervangen door een kunstgewricht, een ‘knieprothese’. Dit is een veel voorkomende operatie bij mensen met een zogenaamde ‘versleten knie’. In deze folder informeren we u over de ingreep. Neem deze folder mee bij elk bezoek aan het Orthopedisch Centrum Máxima, de fysiotherapeut en op controle bij de orthopedisch chirurg in het Catharina Ziekenhuis.
Afspraken voor en na de operatie
Afspraken vóór de operatie in het Maxima Medisch Centrum
| Radiologie: | Locatie Eindhoven route 180. Als een aanvullende foto voor operatie nodig is. |
| Preoperatieve screening (POS): | Locatie Eindhoven route 031 |
| Inschrijfbalie: | Als er wijzigingen zijn in uw persoonsgegevens dan dient u deze aan te laten passen bij de inschrijfbalie. Deze vind u bij de hoofdingang locatie Eindhoven. |
Voor de operatie
| Operatiedatum: | U wordt gebeld zodra er een datum voor uw operatie gepland kan worden. |
| Voorlichtingsmiddag: | Locatie Eindhoven route 085, Auditorium van 15.00 – 17.00 uur. Datum: |
| Krukkentraining: | Locatie Eindhoven route 071, Mathijssenzaal. Afspraak wordt u toegestuurd door de afdeling fysiotherapie. Neem uw krukken of rollator mee. |
| Bloedprikken: | 1 Werkdag voor de operatie (formulier heeft u meegekregen bij de Pre Operatieve Screening) |
| Opnametijd: | U wordt 1 werkdag voor de operatie tussen 13.30 uur en 16.00 uur gebeld. |
Na de operatie
| Controle 1: | 2 weken na de operatie worden de hechtingen verwijderd bij de huisarts. Deze afspraak moet u zelf maken. |
| Controle 2: | 7 weken na operatie. De afspraak krijgt u toegestuurd vanuit het Catharina Ziekenhuis. |
| Controle 3: | 1 jaar na operatie. De afspraak krijgt u te zijner tijd toegestuurd. |
PROMs vragenlijst
| Meetmoment 1: | Vóór de operatie op de polikliniek Orthopedie. |
| Meetmoment 2: | 6 maanden na operatie. Volgt per email of post. |
| Meetmoment 3: | 1 jaar na operatie. Volgt per email of post. |
1. Algemene informatie
1.1 Belangrijke telefoonnummers
Voor vragen van maandag tot vrijdag tussen 08.30 en 17.00 uur:
Maxima Medisch Centrum
| Polikliniek Orthopedisch Centrum Máxima | (040) 888 86 00 |
| Voor minder dringende vragen: ocm@mmc.nl |
|
| Verpleegafdelingen | |
| 9e etage, locatie Eindhoven | 040) 888 59 31 |
| 10e etage, locatie Eindhoven | (040) 888 54 92 |
| Afdeling Radiologie | (040) 888 90 00 |
| Fysiotherapie, Paramáx | (040) 888 90 40 |
| https://paramax.mmc.nl | |
| P.O.S. (pre-operatief spreekuur) | (040) 888 50 30 |
Kijk op https://ocm.mmc.nl voor aanvullende informatie of (indien u in het bezit bent van een smartphone) download de app ‘Orthopedie Groot Eindhoven’ in de App Store of Google Play.
Catharina Ziekenhuis
| Algemeen telefoon nummer | (040) 239 91 11 |
| www.catharinaziekenhuis.nl | |
| Spoedeisende Hulp | (040) 239 96 00 |
| Polikliniek Orthopedie | (040) 239 71 80 |
| Verpleegafdeling Orthopedie | (040) 239 80 00 |
Routenummer(s) en overige informatie over de afdeling Orthopedie kunt u terugvinden op www.catharinaziekenhuis.nl/orthopedie
Registratie van operatiegegevens
Uw operatiegegevens worden opgenomen in de landelijke
‘Registratie Orthopedische Implantaten’ onder vermelding van uw Burgerservicenummer. Door registratie van deze gegevens kunnen we een beter beeld krijgen van de levensduur van protheses. Hiermee kunnen we de kwaliteit van zorg verder verbeteren.
1.2 Knieprothese
De orthopedisch chirurg heeft u geadviseerd om uw knie te laten vervangen door een knieprothese (kunstgewricht van de knie). In deze folder kunt u de informatie over deze operatie nog eens rustig doorlezen. Het herstel vraagt veel wilskracht en inspanning van u en uw familieleden. Om goed voorbereid te zijn, is het belangrijk dat u voldoende kennis heeft over het kniegewricht, slijtage van het kniegewricht en de operatieve vervanging van dit gewricht door een kunstknie. Daarnaast is het belangrijk dat u, wanneer u weer thuis bent, zich houdt aan de gegeven instructies en leefregels. In deze folder vindt u hierover meer informatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan hier is beschreven.
De knie en knieslijtage
De knie is een ingewikkeld gewricht, bestaande uit het onderste deel van het dijbeen (bovenbeen), kraakbeen (glijlaag), meniscussen (stootdempers) en een deel van het scheenbeen (onderbeen). Het kniegewrichtkapsel wordt versterkt door kniebanden. Het kraakbeen in de knie zorgt ervoor dat de knie glad en soepel beweegt. Deze kraakbeenlaag is elastisch en kan schokken en stotenopvangen. Bij artrose is het kraakbeen in het kniegewricht versleten. Het oppervlak is niet mooi glad meer, maar ruw. De gewrichtsoppervlakken kunnen niet goed meer bewegen ten opzichte van elkaar. Kniebuigingen en lopen gaan dan niet meer soepel en soms hoort men het gewricht kraken. U kunt ook het gevoel hebben door de knie te zakken.
Bij een beschadigde of versleten knie treedt pijn meestal op bij lang staan en (trap)lopen. Het lopen van langere afstanden wordt steeds pijnlijker, dit kan de bewegingsvrijheid erg beperken. Ook startpijn en startstijfheid komen voor. In een gevorderd stadium treedt verstijving op; er ontstaan bewegingsbeperkingen waardoor strekking van de knie onmogelijk wordt. Door de slijtage kan er zich verder een X- of O-beenstand ontwikkelen, waarbij de knie in toenemende mate moe en instabiel aanvoelt. Vaak treedt er ook zwelling op.
De ernst van de aandoening wordt vastgesteld door het doen van lichamelijk onderzoek en het maken van röntgenfoto’s. Als een kniegewricht ernstig beschadigd of versleten is, is vervanging door een knieprothese vaak de enige oplossing. Bij de beslissing om een knieprothese te plaatsen, zijn uw klachten en beperkingen doorslaggevend. U bepaalt uiteindelijk zelf of u toe bent aan de operatie.
Behandeling van knieartrose
Wanneer er sprake is van knieartrose (gevorderde slijtage), is het nodig dat u eerst uw leefgewoonten aanpast zodat u de aangedane knie of beide aangedane knieën minder belast (zie de paragraaf ‘Leefgewoonten’). Verder kunnen uw klachten behandeld worden met medicijnen (tabletten of injectie) en fysiotherapie.
In een verder gevorderd stadium kan er ook een knieoperatie uitgevoerd worden waarbij de beschadigde oppervlakken worden vervangen en er een knieprothese wordt geplaatst. De knieprothese is bedoeld ter bestrijding van de pijn.
Leefgewoonten
Omdat de pijn bij knieartrose toeneemt bij lopen en belasten, is dit een reden om lange wandelingen, tillen en dergelijke te vermijden. Laat echter niet alles, want het is belangrijk om in beweging te blijven. Let u hierbij op het volgende: Zorg er voor dat u uw pijngrens niet overschrijdt: kleine stukjes lopen is dus beter dan één lange afstand. Voor grotere afstanden is het beter om te fietsen. Gebruik bij het lopen een wandelstok aan de kant van de goede knie, hierdoor wordt de pijnlijke knie ontlast. Zwemmen is voor u een sport bij uitstek, want u gebruikt hierbij namelijk alle spieren zonder dat er teveel belasting in de knie plaatsvindt. Een aantal zwembaden beschikt over een therapeutisch bad (water 30° Celsius, lucht 32° Celsius), wat veel mensen met artrose aangenaam vinden. Warme kleding, een elektrische deken en een warm bad kunnen een gunstig effect hebben op de pijn.
Overgewicht is een extra belasting voor de knie. Afvallen is dan noodzakelijk. Bovendien is het operatierisico als u slank bent veel minder groot dan als u te zwaar bent en na de operatie verloopt de revalidatie dan vaak makkelijker. Ook slijt een knieprothese door overgewicht harder.
Pijnstillende medicijnen
De kniepijn kan door een groot aantal medicijnen worden onderdrukt. Het slijtageproces wordt er echter niet door geremd. Pijnstillers kunnen het leven echter aanzienlijk aangenamer maken. Het is verstandig om het gebruik van pijnstillers te beperken, bijvoorbeeld alleen bij nachtelijke pijn of bij een belangrijke gebeurtenis waarvoor u graag pijnvrij wilt zijn.
Wat is een totale knieprothese?
De meest gebruikte knieprothese is de totale knieprothese. Deze vervangt al het kraakbeen van zowel het dijbeen (bovenbeen) en het scheenbeen aan de binnen- en buitenzijde van de knie.
De totale knieprothese
Een totale knieprothese bestaat uit vier onderdelen:
- Metalen component voor de onderkant van het dijbeen (bovenbeen).
- Metalen component voor de bovenkant van het scheenbeen.
- Plastic (polyethyleen) inlay die wordt bevestigd op de component van het onderbeen met een klik systeem.
- Plastic (polyethyleen) knieschijf. Zo nodig wordt de knieschijf ook vervangen.
Alle delen worden vastgezet met botcement. Botcement is een soort twee componentenlijm (polymethylmetacrylaat), die de prothese aan het bot verankert.
Wat mag u verwachten van een totale knieprothese?
Een totale knieprothese is een kunstgewricht en geen nieuwe knie. Dit zal u aan een aantal zaken merken:
- Tijdens het lopen en opstaan kunt u de knie voelen en soms zelfs horen. Dit komt doordat de knieprothese bestaat uit kunstmaterialen die met elkaar in aanraking komen tijdens het bewegen. Dit is een normaal verschijnsel.
- De knie zal langdurig (3-6 maanden) en soms zelfs blijvend reageren op inspanningen. Deze reactie uit zich door zwelling en warm worden van de knie. Vaak komt de geopereerde knie pas na één jaar volledig tot rust.
- De knieprothese wordt geplaatst ter bestrijding van uw pijn. Vaak zullen er toch nog beperkte klachten blijven bestaan. Bij patiënten onder de leeftijd van 60 jaar komt dit vaker voor.
- Buigen zal beperkt zijn tot 110-120 graden; voldoende om te kunnen fietsen en traplopen.
- De prothese is gemaakt om u weer in staat te stellen te lopen en te fietsen. Wanneer u zwaardere (sport)inspanningen doet, bestaat er het risico op versnelde slijtage en loslating van de prothese.
1.3 De operatie
In de operatiekamer legt men u op de operatietafel. Vervolgens brengt een anesthesieverpleegkundige een infuus bij u in. Via het infuus krijgt u vocht en medicijnen toegediend. Vervolgens krijgt u antibiotica en mogelijk medicijnen die u rustig maken. U wordt verdoofd door middel van een ruggenprik, eventueel gecombineerd met een slaapmiddel zodat u weinig merkt van de operatie of u krijgt algehele narcose.
Uw knie en been worden bestreken met een ontsmettingsmiddel (jodium) en er komen steriele doeken over u heen te liggen, behalve over uw knie. Er wordt een verticale snee gemaakt van ongeveer 20 cm over de voorkant van de knie. Tijdens de operatie verwijdert de orthopedisch chirurg de aangetaste gewrichtsvlakken.
Vervolgens wordt met speciale instrumenten het bot aangepast aan de vorm van de prothese, waardoor er een goede verankering mogelijk is. Een kunststof laag tussen de metalen delen van de prothese zorgt er voor dat het scharnieren soepel verloopt. Daarna wordt de wond dichtgemaakt met nietjes. Aan het eind van de ingreep plaats de orthopeed plaatselijke verdoving in meerdere lagen van de knie. Door deze pijnbestrijding kunt u snel na de operatie uit bed wat de kans op complicaties als trombose verkleint. Ook heeft u minder last van bijwerkingen en krijgt u sneller weer vertrouwen in uw been.
Duur van de operatie
De operatie duurt ongeveer 1,5 tot 2 uur. In totaal verblijft u twee tot drie uur op het operatiecomplex. Tijdens en ook na de ingreep krijgt u antibiotica om de kans op infectie te verkleinen.
Na de operatie
In principe gaat u na de ingreep naar de uitslaapkamer. Uw bloeddruk, polsslag en ademhaling worden regelmatig gecontroleerd. Na één tot twee uur gaat u, als u goed hersteld bent, weer terug naar uw kamer op de verpleegafdeling.
Als de ruggenprik is uitgewerkt zorgt de verdoving in de wond voor goede pijnstilling, in combinatie met pijnstilling in tabletvorm. Na de operatie heeft u kortdurend een infuus.
Enkele uren na de operatie krijgt u bloedverdunnende middelen door middel van tabletten of spuitjes. Hiermee dient u 5 weken (tabletten) of 6 weken (spuitjes) na de operatie mee door te gaan. U krijgt hierover instructies op de verpleegafdeling van de verpleegkundige. Bloedverdunnende middelen gaan de vorming van stolsels (trombose) in de bloedvaten tegen. De belangrijkste manier om trombose te voorkomen is snel weer in beweging komen. Op de verpleegafdeling wordt uw toestand geregeld gecontroleerd. In uw arm zit een infuus om vocht of medicijnen te kunnen toedienen als dit nodig is. Als de ruggenprik is uitgewerkt en u heeft weer goed gevoel in uw benen is het belangrijk dat u direct vertrouwen in uw geopereerde been krijgt. Met hulp van de verpleegkundige en fysiotherapeut gaat u staan en zet u de eerste passen. De knieprothese is direct goed belastbaar. De fysiotherapeut begeleidt u, geeft u praktische tips en doet oefeningen met u. De fysiotherapeut leert u hoe u in en uit bed en in en uit een stoel moet komen.
U mag tijdens en na de opname geen rolletje of kussentje onder de knie leggen. Dit om trombose te voorkomen en te voorkomen dat uw knie niet goed recht gemaakt kan worden.
1.4 Het programma KNAP
Orthopedisch Centrum Máxima organiseert rondom uw operatie een programma ter voorbereiding, nazorg en revalidatie: KNAP (knie actief programma). Dit is erop gericht om u weer snel en verantwoord op de been te helpen. U heeft daarbij veel steun aan uw ‘coach’ (zie 2.3) en medepatiënten. Het programma KNAP bestaat uit:
a. Voorlichting
Vóór, tijdens en na uw opname wordt u uitgebreid voorgelicht over wat u te wachten staat. Vóór uw opname is er een voorlichtingsmiddag. We raden u ten zeerste aan om hierbij aanwezig te zijn.
b. Vooraf oefenen
Voor uw opname krijgt u van de fysiotherapeut van ons ziekenhuis een uitnodiging voor een groepsbijeenkomst waarbij u voorlichting krijgt over en gaat oefenen met het lopen met een loophulpmiddel.
c. Vooraf voorzieningen thuis
Vóór uw opname kunt u thuis voorzieningen treffen om uw revalidatie straks gemakkelijker te maken. Meer informatie vindt u op de polikliniek.
d. Samen sterk met uw medepatiënten
In het programma KNAP wordt u samen met andere patiënten, die ook een heup- of knieprothese krijgen, opgenomen, omdat u aan elkaar veel steun heeft.
e. Huiskamer
Op de verpleegafdeling is een ‘huiskamer’ ingericht, waar u met uw medepatiënten revalideert. U oefent er stapsgewijs de dagelijkse dingen.
1.5 De coach
Uw persoonlijk begeleider, uw ‘coach’, speelt een belangrijke rol. Hij of zij ondersteunt u voor, tijdens én na uw opname. Uw partner of iemand anders kan uw coach zijn. Een coach is niet verplicht, maar we raden het u wel aan. Ervaring leert dat patiënten veel aan hun coach hebben. U heeft een kaart over de coach gehad, deze kunt u aan hem of haar geven. Door samen met u het hele traject van voorbereiding, opname en herstel te doorlopen, weet uw coach precies hoe u met uw knieprothese om moet gaan. Uw coach kent uw thuissituatie en neemt deel aan alle gesprekken. Coaches zijn de hele dag welkom op de verpleegafdeling en kunnen een maaltijd nemen op de afdeling. Een broodmaaltijd kost €3.50, een warme maaltijd €7.50.
1.6 De polikliniekassistente orthopedie
De polikliniekassistente informeert en begeleidt u rondom uw opname voor de knieprothese. Zij is het vaste aanspreekpunt voor uw vragen, voor én na de opname. Meestal kan zij direct een antwoord geven en anders overlegt zij met de betreffende zorgverlener.
De polikliniek assistente is ook het vaste aanspreekpunt voor uw huisarts, fysiotherapeut en wijkverpleegkundige. Bij vragen kunnen zij contact opnemen met de polikliniek orthopedie.
Na uw opname wordt u gebeld door de verpleegkundige van de verpleegafdeling. Zij informeert of de nabehandeling thuis goed verloopt. Zij stelt vragen over bijvoorbeeld uw mobiliteit, wondgenezing en pijn.
1.7 Informatie over de anesthesie
Voor de totale knieoperatie krijgt u een ruggenprik. Informatie hierover leest u in de folder ‘Anesthesie’. Deze krijgt u bij uw bezoek aan het POS (pre-operatief spreekuur).
2. Voorbereiding op de opname
2.1 Vermindering van wondinfecties
Bij elke operatie bestaat het risico op een wondinfectie. Deze wondinfectie kan bij een prothese ernstige gevolgen hebben. Wondinfecties kunnen ontstaan door roken of kort voor een operatie scheren.
Roken
Waarom is roken slecht?
- Nicotine laat het hart sneller kloppen, zorgt voor een hogere bloeddruk, geeft schade aan de bloedvaten en verhoogt de zuurstofbehoefte van het lichaam.
- Door inname van koolmonoxide neemt de zuurstoftoevoer af. Zuurstof is belangrijk voor de wondgenezing.
- Teer veroorzaakt de ‘rokershoest’. Door het roken neemt het slijm in de longen toe. Hierdoor plakken de trilhaartjes in de longen aan elkaar vast en werken zo onvoldoende.
- Door roken ontstaat een ‘krampende’ beweging (vasospasme) in de bloedvaten. Dit verslechtert de doorbloeding en dus ook de wondgenezing. Dit ontstaat al na één sigaret en houdt tot ongeveer zes weken aan!
Wat zijn de voordelen van stoppen met roken?
- Stoppen met roken geeft een betere zuurstoftoevoer naar de wond. Gevolg: een snellere wondgenezing, minder kans op infecties en een kortere ligduur van gemiddeld twee dagen.
- Minder irritatie van de luchtwegen, waardoor u na de operatie minder of niet hoest.
- Kleinere kans op verkramping van de spieren rond de luchtpijp (bronchospasme) en dus minder benauwd en kortademig na de operatie.
- Vermindering van de aanmaak van maagzuur, waardoor minder kans op misselijkheid en braken na de operatie.
- Minder kans op longontsteking.
- Betere lichaamsconditie door een goede bloedcirculatie in uw lichaam.
Wanneer stoppen met roken?
- Stop minstens acht weken voor de operatie met roken. De eerste week heeft u ontwenningsverschijnselen, zoals meer hoesten omdat het slijm in de longen los komt.
- Lukt acht weken stoppen vooraf niet, stop dan in ieder geval zeven dagen voor de operatie tot ná de genezing van de wond.
Hulp bij het stoppen met roken
Stoppen met roken is niet makkelijk. U kunt hierbij professionele hulp krijgen. Dit kan via uw huisarts of specialist. Zij kunnen bijvoorbeeld nicotinepleisters voorschrijven en u informeren over de behandelmogelijkheden.
Scheren van het operatiegebied
Wij verzoeken u het operatiegebied minimaal één week voor de operatie niet meer te scheren. Als ontharen nodig is, gebeurt dit op het operatiecomplex, vlak voor de ingreep.
Geen griepspuit
Wij adviseren om twee weken voor en twee weken na de operatie geen griepspuit te nemen.
2.2 Bloedverdunners
Gebruikt u bloedverdunnende medicijnen? Bespreek dit dan van tevoren met uw behandelend arts en/of de anesthesist. Deze medicijnen kunnen tijdens en na de operatie meer bloedverlies geven. Om deze reden dient u, wanneer u bekend bent bij de trombosedienst, een aantal dagen voor de operatie te stoppen met uw bloedverdunnende medicijnen.
2.3 Voorafgaand aan de operatie
Om uw opname zo goed mogelijk voor te bereiden heeft u drie afspraken in het ziekenhuis:
1. Gesprek op het pre-operatief spreekuur (POS)
Nadat u bij de polikliniek bent geweest bezoekt u het pre-operatief spreekuur (POS). Daar vult u een vragenlijst in over uw medische (voor)geschiedenis. Een apothekersassistente noteert welke geneesmiddelen u gebruikt. Vóór uw opname krijgt u een lijst toegestuurd, waarop alle medicijnen die u gebruikt zijn vermeld met een eventuele aangepaste dosering op of voor de dag(en) voor de operatiedag.
U heeft tevens een gesprek met een POS-assistent. Tijdens dit gesprek krijgt u informatie over onder andere nuchter blijven. De POS assistent bepaalt of er vooraf aanvullend onderzoek nodig is en informeert u over de anesthesie (verdoving). De voorkeur gaat uit naar een verdoving met een ruggenprik (regionale anesthesie). Wanneer een ruggenprik niet mogelijk is, krijgt u een algehele narcose. Verder wordt er bloed afgenomen en in sommige gevallen wordt er ook een ECG (hartfilmpje) gemaakt. Afhankelijk van het tijdstip kan dit allemaal dezelfde dag plaatsvinden
2. Voorlichtingsbijeenkomst
U krijgt tijdens het intakegesprek bij de polikliniek Orthopedie een datum voor een voorlichtingsbijeenkomst op locatie Eindhoven. Het is belangrijk dat u en uw coach hierbij aanwezig is. Tijdens de bijeenkomst, die ongeveer twee uur duurt, krijgt u informatie van een orthopedisch chirurg, een POS-assistent, een fysiotherapeut en een verpleegkundige van de verpleegafdeling. U kunt ook uw vragen stellen.
3. Gesprek met de fysiotherapeut
In de week voorafgaand aan de operatie wordt u door de fysiotherapeut van het MMC uitgenodigd voor een groepsbijeenkomst. Deze vindt plaats in de Mathijssenzaal op de poli Orthopedie, route 71 in Eindhoven. In deze bijeenkomst krijgt u voorlichting over het lopen met een loophulpmiddel en maakt u kennis met patiënten die op dezelfde dag geopereerd worden aan een heup- of knieprothese. Tevens krijgt u advies over welk loophulpmiddel het meest geschikt voor u is en gaat u daarmee oefenen. Deze bijeenkomst hoort bij uw behandeling en er zijn geen kosten aan verbonden.
Na de operatie heeft u krukken nodig, tenzij u al gebruik maakt van een rollator, deze kan u gebruiken tijdens uw revalidatie. Indien u krukken nodig heeft, moet u voor de operatie zelf huren of kopen bij een thuiszorgwinkel in uw woonomgeving. Voor actuele tarieven informeert u bij de thuiszorgwinkel.
2.4 Hulp thuis, wat regelt u zelf
Dat u naar huis mag is meestal een fijn bericht. Zeker als er iemand thuis is die u helpt. Wanneer dit niet het geval is, raden we u aan om extra ondersteuning te regelen.
Om u op weg te helpen, hieronder een aantal zaken die u of uw familie/ mantelzorg zelf moet regelen:
Huishoudelijke hulp
Informeer tijdig bij uw gemeente, afdeling wet maatschappelijke ondersteuning (WMO) of het zorgloket naar de mogelijkheden. De gemeente mag er 6 weken over doen om uw aanvraag in behandeling te nemen. Een eigen bijdrage wordt altijd berekend en verschilt per gemeente. U bent natuurlijk ook vrij om zelf iemand te benaderen. Er zijn via internet bemiddelingsbureaus voor het vinden van een geschikte huishoudelijke hulp bij u in de buurt.
Hulpmiddelen
Om uw revalidatie thuis makkelijker te maken, kunt u vóór uw opname bij de thuiszorgwinkel hulpmiddelen lenen of kopen. Denk bijv. aan (loop)hulpmiddelen op advies van de fysiotherapeut, douchestoel, urinaal, postoel, verlengde schoenlepel, een ‘helping hand’ (waar u dingen mee kunt oppakken), een toiletverhoger en elastische schoenveters.
Aanpassingen in uw woning
- Plaats tijdelijk een bed beneden
- Zorg dat obstakels in huis uit de weg zijn, zodat u zich gemakkelijk en veilig thuis kunt bewegen met krukken. Denk hierbij aan zaken waar u tegenaan kunt lopen of kunt struikelen.
- Tip: een sleutelkastje ophangen bij de voordeur waarmee de thuiszorg zichzelf kan binnen laten.
Maaltijdvoorziening
Kant- en klaar maaltijden, tafeltje dekje of catering. Bezorging van boodschappen door uw supermarkt.
Personenalarmering
Er zijn diverse instanties en thuiszorgorganisaties die dit aanbieden.
Thuiszorg
Indien voor u van toepassing kunt u alvast nadenken over welke thuiszorgorganisatie u graag zou willen na de operatie.
Tijdens uw opname in MMC bespreekt de verpleegkundige dit met u. Vervolgens wordt er een zorgplan voor u opgesteld. Op basis hiervan start de wijkverpleegkundige de zorg bij u thuis.
Zorghotel
U beslist zelf of u na de ziekenhuisopname terug naar huis óf naar een zorghotel gaat. In dat geval bespreekt en regelt u zelf een plek. Aan een zorghotel zijn hotelkosten verbonden.
Het zorgplan voor de thuiszorg in het zorghotel wordt door de transferverpleegkundige van MMC geregeld. Informeer bij uw zorgverzekeraar naar de mogelijkheden en vergoeding. Dit is afhankelijk van uw polis.
2.5 Wat nog meer te regelen vóór opname
Fysiotherapeut
Na uw opname is fysiotherapie noodzakelijk. Het is raadzaam om u vóór de opname aan te melden bij een fysiotherapeut bij u in de buurt, zodat hij/zij u alvast kan inplannen ná de operatie.
Let op: ga na of uw zorgverzekeraar fysiotherapie vergoed.
Afspraak huisarts
Veertien dagen na de operatie moeten de nietjes verwijderd worden. Dit kan uw huisarts of de polikliniekassistente doen. Maak hiervoor een afspraak bij uw huisarts.
2.6 Bloedprikken
De laatste werkdag voor de opnamedag laat u bloed prikken. U kunt hiervoor terecht bij de bloedafname van Máxima Medisch Centrum locatie Eindhoven of Veldhoven (een afspraak is niet nodig), of bij een prikpost in uw omgeving. Mocht het voor u moeilijk zijn om een prikpost te bereiken, dan kunt u ook bij u thuis bloed laten prikken. Bel (040) 214 12 02 om hiervoor een afspraak te maken. Woont u niet in de omgeving dan vertelt de POS-assistent u wanneer en waar u moet prikken. Neem de bon voor bloedafname mee, deze krijgt u bij de POS.
2.7 De opnametijd
De laatste werkdag vóór de opnamedag wordt u door de afdeling tussen 13.30 en 16.00 uur gebeld.
Tijdens dit telefoongesprek hoort u:
- Het tijdstip waarop u in het ziekenhuis wordt verwacht
- Vanaf wanneer u nuchter moet zijn
- Waar u zich kunt melden
- Hoe laat de operatie is
Eventuele vragen die u heeft kunt u stellen.
Als u voor opname ziek of verhinderd bent
Bent u in de dagen voor uw opname ziek of bent u om een andere dringende reden verhinderd? Neem dan zo snel mogelijk contact op met de polikliniek van Orthopedisch Centrum Máxima, telefoonnummer (040) 888 86 00.
Buiten kantoortijden belt u met (040) 888 80 00 en vraagt u naar de dienstdoende orthopedisch chirurg.
Belt u ook met de polikliniek als u in de dagen voor uw opname een wondje heeft in de buurt van het operatiegebied of een ontsteking in uw lichaam.
2.8 Nuchter zijn
Deze informatie vindt u in de folder ‘Anesthesie’. Deze heeft u gekregen bij de afdeling POS (pre-operatief spreekuur).
3. De opname in het ziekenhuis
3.1 De ontvangst
Op de afgesproken dag en tijd komt u samen met uw coach naar de verpleegafdeling. U meldt zich aan de balie. Tijdens het opnamegesprek neemt de verpleegkundige al uw gegevens met u door; inclusief uw actuele medicatielijst. Deze kunt u kort voor uw operatie bij uw eigen apotheek halen. Zij brengt u vervolgens naar de afdeling operatie.
3.2 Na de operatie
Na de operatie heeft u een:
- Infuus
De eerste dag(en) heeft u een infuus in uw arm. Dit infuus zorgt ervoor dat u voldoende vocht in uw lichaam krijgt. Zo nodig krijgt u via het infuus ook medicijnen. Het infuus wordt verwijderd als u weer voldoende drinkt, de urineproductie op gang is gekomen, het bloedgehalte weer in orde is en u via het infuus geen medicijnen meer krijgt. - Blaaskatheter
Soms wordt de urine opgevangen door een blaaskatheter. Dit is een flexibel slangetje dat zorgt dat de urine uit de blaas kan lopen. - Drukverband
Na de operatie een pleister op de operatiewond, met hier overheen een drukverband. Dit drukverband wordt de volgende ochtend verwijderd.
Het litteken zit aan de voorkant van de knie en is ongeveer 20 cm lang. Het litteken is gehecht met nietjes. Bij een hemi(halve) knieprothese is de wond ongeveer 10cm lang en wordt onderhuids gehecht met oplosbaar hechtdraad.
3.3 Revalidatie
Verpleegkundig Specialist
Binnen het Orthopedisch Centrum Maxima werken twee verpleegkundig specialisten, mevrouw H. Kox en mevrouw C. van Doesburg. Een verpleegkundig specialist is bevoegd is om een gedeelte van de medisch specialistische zorg te verlenen. De verpleegkundig specialist werkt op locatie Eindhoven, waar ze visite loopt. De verpleegkundig specialist brengt de klachten van een patiënt in kaart, voert onderzoeken uit en regelt waar nodig vervolgonderzoek. Daarnaast geeft zij informatie over de behandeling en kunnen patiënten bij haar terecht met vragen. De verpleegkundig specialist voert haar werkzaamheden uit in nauwe samenwerking met de behandelend orthopedisch chirurg. Wanneer u op controle komt zult u haar ook tegen komen op de polikliniek.
Fysiotherapie
Door goede pijnstilling en door de operatietechniek is de knieprothese meteen belastbaar. Dat wil zeggen dat u er op de operatiedag al meteen op mag lopen. U zet met behulp van een speciaal loophulpmiddel onder begeleiding van de verpleegkundige op de operatiedag dus al de eerste passen. Dit is echter alleen mogelijk als de spieractiviteit en het gevoel in uw benen voldoende is. Doordat u op de operatiedag al uit bed mag, voelt u zich de volgende dag minder stijf en krijgt u vertrouwen in het lopen.
De dagen daarna komt de fysiotherapeut iedere dag twee keer langs om oefeningen met u te doen. Deze oefeningen zijn bedoeld om veilig te leren lopen en traplopen (indien nodig). Verder wordt gewerkt aan de beweeglijkheid van de knie en het versterken van de spieren. De instructies en oefeningen van de fysiotherapeut vindt u onder hoofdstuk 5.
De huiskamer
De dag na de operatie verblijft u overdag met uw medepatiënten in de huiskamer. Deze is speciaal ingericht voor patiënten met een nieuwe knie of heup die op de 10e etage zijn opgenomen. Het is de bedoeling dat u de huiskamer bezoekt in makkelijk zittende kleding (dus niet in uw nachtkleding). In de huiskamer staan comfortabele stoelen, en u kunt er de dagelijkse dingen oefenen die u straks ook thuis weer moet doen. Bijvoorbeeld zelf koffie en thee zetten.

Stapsgewijs ontdekt u wat gemakkelijk gaat en waarbij u nog instructie of hulp nodig heeft van de verpleegkundige, de fysiotherapeut of uw coach. Met uw medepatiënten kunt u ervaringen uitwisselen. Zo werkt u samen aan uw herstel.
3.4 Opnameduur
De duur van uw verblijf op de verpleegafdeling is in principe twee nachten.
4. De herstelperiode thuis
4.1 Met ontslag
Vóór ontslag heeft u een gesprek met de verpleegkundige.
U krijgt van de verpleegkundige mee naar huis: een overdracht, een machtiging voor de fysiotherapie en een pasje over uw prothese (voor de douane). Uw huisarts krijgt bericht over het verloop van uw operatie en revalidatie.
Medicijnen en materialen voor thuis
Voor u naar huis gaat krijgt u van de apotheek medicijnen en pleisters bezorgt voor thuis en krijgt hierover uitleg.
Vervoer naar huis
Na de ingreep mag u niet zelf deelnemen aan het verkeer. Ook mag u niet met het openbaar vervoer reizen. Regel daarom dat iemand u met de auto ophaalt of u kunt met uw begeleider met de taxi naar huis gaan.
Controle
Twee weken na de operatie heeft u een controle afspraak met de huisarts, u moet deze zelf inplannen.
Zeven weken na de operatie heeft u een controle afspraak met de orthopeed op de polikliniek Orthopedie. Laat voorafgaande aan deze controle een röntgenfoto van uw knie maken.
4.2 Complicaties
Soms kunnen er complicaties optreden, zoals:
- Infectie van de knieprothese of het gebied eromheen
- Nabloedingen
- Trombose (bloedpropjes)
- Zenuwschade
- Materiaalslijtage; op de lange termijn bestaat er een kleine kans dat één van de prothesedelen los gaat zitten. Daarom krijgt u na 1, 5, en 10 jaar een controle met röntgenfoto. Na deze periode jaarlijks.
- Het niet goed sporen van de knieschijf
- Dit geeft pijn bij het buigen; traplopen en fietsen kunnen dan moeizaam zijn.
- Na enkele jaren kan de prothese los gaan zitten. De prothese kan dan eventueel vervangen worden.
- Beperkte functie
Soms gaat de revalidatie moeizaam en herstelt de functie van de knie traag. Het risico hierop is groter indien u voor de operatie al een duidelijk beperkte buig- en/of strekfunctie had. Er kan dan besloten worden om de knie onder verdoving door te buigen.
Neem contact op met het Catharina Ziekenhuis (zie hoofdstuk 1.1), als (één van) de volgende complicaties binnen twee weken na uw ontslag voorkomen:
- De wond gaat lekken.
- De wond en/of been wordt extreem dik en/of gaat meer pijn doen.
- U kunt niet meer op uw geopereerde been staan, terwijl dit daarvoor goed mogelijk was.
- Als u temperatuurverhoging krijgt hoger dan 38,5°Celsius en als u zich hierbij niet lekker voelt.
Aandachtspunten
Als knieprothesedrager blijft de kans op infectie van de prothese ook in de toekomst bestaan. U moet uw huisarts, tandarts of specialist van tevoren inlichten over uw knieprothese als tanden en kiezen getrokken worden, tandwortelbehandelingen plaatsvinden, operaties of andere inwendige ingrepen verricht worden. Het kan noodzakelijk zijn dat u tijdens deze ingrepen beschermd moet worden met antibiotica om zo het gevaar van infectie te voorkomen. In sommige gevallen leidt een infectie ergens anders in het lichaam tot een ernstige infectie rond de prothese. Hetzelfde geldt ook als u ontstoken wonden heeft. Een infectie kan de oorzaak zijn dat een prothese loslaat. Neem contact op met uw huisarts als u denkt dat u een infectie of een ontstoken wond heeft.
4.3 Wondzorg
Wondverzorging
De wond moet schoon en droog blijven. De huid rondom de nietjes kan er wat rood of geïrriteerd uitzien. Als na veertien dagen de nietjes verwijderd zijn, neemt deze roodheid af, tot die tijd is een pleister ter bescherming van de hechtingen voldoende. De pleister die u voor ontslag krijgt, blijft zitten tot de nietjes worden verwijderd.
Hechtingen
De wond is gesloten met nietjes. Deze worden na 14 dagen verwijderd bij de huisarts. Deze afspraak moet u zelf inplannen met uw eigen huisarts.
Zwelling been
De zwelling vermindert meestal gedurende de eerste zes weken na de operatie. Dit kan tot ongeveer zes maanden duren. Het dik worden van het been vermindert door uw been hoog te leggen. De zwelling is over het algemeen ’s avonds het grootst en neemt af wanneer u goed de oefeningen blijft doen.
4.4 Fysiotherapie: instructies
De dag na uw knieoperatie begint u met revalideren met de fysiotherapeut. In dit hoofdstuk vindt u instructies en oefeningen van de fysiotherapeut die van belang zijn tijdens uw revalidatie.
Instructies van de fysiotherapeut
Koeling van de knie
Na de operatie kan de knie pijnlijk en gezwollen zijn, er rood uitzien en warm aanvoelen. Om dit te verminderen wordt uw knie gekoeld. De fysiotherapeut geeft aan of u na ontslag uit het ziekenhuis uw knie moet blijven koelen.
Lopen met elleboogkrukken/rollator
Na de operatie mag u uw geopereerde been volledig belasten, maar wegens beperkte spierkracht is de eerste weken het gebruik van een loophulpmiddel noodzakelijk.
In overleg met de fysiotherapeut mag u het gebruik hiervan geleidelijk afbouwen. De snelheid hiervan heeft met name met de kwaliteit van uw looppatroon te maken. Uit ervaring blijkt dat wanneer u vóór de operatie alvast oefent op het lopen met een loophulpmiddel, het lopen na de operatie voorspoediger verloopt.
Juiste hoogte elleboogkrukken/rollator
Ga rechtop staan en laat uw armen langs uw lichaam hangen. De kruk/rollator heeft de juiste hoogte als het handvat zich ter hoogte van uw polsgewricht bevindt. Voor de elleboogkrukken geldt dat als u het handvat vastpakt de bovenrand van de manchet (de plastic ‘ring’) zich minimaal 5 cm onder uw ellebooggewricht moet bevinden.
Lopen met twee elleboogkrukken
Breng beide elleboogkrukken tegelijk naar voren.
- Plaats de voet van het geopereerde been tussen de twee krukken.
- Plaats vervolgens het niet geopereerde been een staplengte ervoor.
Handeling ‘1.’ en ‘2.’ kunnen ook tegelijkertijd worden uitgevoerd.
Lopen met één elleboogkruk
- Pak de elleboogkruk aan de zijde van het niet geopereerde been.
- Breng de elleboogkruk naar voren.
- Plaats de voet van het geopereerde been ter hoogte van de kruk.
- Plaats vervolgens het niet geopereerde been een staplengte ervoor.
Handeling ‘2.’ en ‘3.’ kunnen ook tegelijkertijd worden uitgevoerd.
Over een drempel stappen met één of twee krukken
- Plaats de elleboogkruk(ken) over de drempel.
- Stap met uw geopereerde been over de drempel.
- Stap vervolgens met het niet geopereerde been over de drempel.
Handeling ‘1.’ en ‘2.’ kunnen ook tegelijkertijd worden uitgevoerd.
Trottoir opstappen
- Zet uw niet geopereerde been op het trottoir.
- Stap met uw geopereerde been op het trottoir.
- Zet vervolgens de elleboogkrukken op het trottoir.
Handeling ‘2.’ en ‘3.’ kunnen ook tegelijkertijd worden uitgevoerd.
Trottoir afstappen
- Zet de elleboogkrukken een niveau lager op de grond.
- Zet uw geopereerde been een niveau lager op de grond.
- Stap vervolgens met uw niet geopereerde been van het trottoir.
Handeling ‘1.’ en ‘2.’ kunnen ook tegelijkertijd worden uitgevoerd.
Trap oplopen
- Pak met één hand de armleuning vast en houd in uw andere hand de elleboogkruk.
- Zet uw niet geopereerde been een trede hoger.
- Zet vervolgens uw geopereerde been en de elleboogkruk op dezelfde trede naast uw niet geopereerde been (aansluitpas).
Trap aflopen
- Pak met één hand de armleuning vast en houd in uw andere hand de elleboogkruk.
- Zet de elleboogkruk een trede lager.
- Steun goed op de armleuning en de elleboogkruk.
- Zet uw geopereerde been op dezelfde trede naast de elleboogkruk.
- Zet vervolgens uw niet geopereerde been op dezelfde trede.
Liggen/slapen
Na de operatie mag u zowel op uw rug als op uw zij liggen/slapen. Als u op uw zij ligt, is het prettig om een kussen tussen uw knieën te leggen.
Zitten
Ga de eerste weken in een stoel met armleuningen zitten.
De stoel mag niet te laag zijn. De ideale zithoogte is die waarbij tijdens het zitten de hoek tussen uw bovenbeen en romp 90° is. Gebruik de armleuningen als u gaat zitten en gaat staan. Strek de geopereerde knie daarbij wat naar voren. Zo voorkomt u dat u de knie teveel buigt, wat mogelijk pijnlijk kan zijn.
Loophulpmiddel
U moet tot minimaal zes weken na de operatie een loophulpmiddel gebruiken. Het verdient de voorkeur om met krukken te lopen. Wanneer dit niet lukt, kan in overleg met de fysiotherapeut en de behandelend arts voor een ander hulpmiddel gekozen worden. Thuis mag u binnenshuis een beperkt aantal keer korte stukjes met één kruk lopen, maar probeer dit zoveel mogelijk te beperken. Buitenshuis moet u altijd met 2 krukken lopen gedurende zes weken.
Voetverzorging/schoen aantrekken
Bij de verzorging van uw voet en bij het aan-/uittrekken van uw sok of schoen kunt u gebruikmaken van hulpmiddelen, zoals een lange schoenlepel.
Oprapen
Als u iets van de grond wilt oprapen, dan steunt u op uw niet geopereerde been en op de elleboogkruk aan de geopereerde zijde (of met uw hand op bijvoorbeeld een stoel of tafel). Vervolgens brengt u uw geopereerde been naar achteren en iets naar buiten, de tenen blijven contact houden met de grond. U kunt dan met de hand aan de zijde van het niet geopereerde been hetgeen op de grond ligt oprapen. U kunt ook gebruikmaken van een zogenaamde ‘helping hand’.
Auto
Zet de auto niet te dicht bij het trottoir, zodat er bij het in- en uitstappen geen onnodig hoogteverschil ontstaat. Bij het instappen in de auto moet u eerst gaan zitten en dan de voeten één voor één naar binnen zetten. Bij het uitstappen moet u eerst de voeten één voor één naar buiten zetten en dan pas gaan staan. Door een plastic zak op de zitting te leggen gaat het draaien makkelijker.
Fietsen
Na het verwijderen van de hechtingen mag u voorzichtig beginnen met oefenen op de hometrainer bij de fysiotherapeut. In overleg met uw fysiotherapeut en arts kunt u vanaf ongeveer 8 tot 10 weken na de operatie ook voorzichtig buiten fietsen. Gebruik bij voorkeur een fiets met een lage instap (damesfiets).
Zwemmen
U mag nog niet zwemmen. Tijdens uw controleafspraak met de orthopeed (6 weken na de operatie) kunt u vragen wanneer dit weer mag.
Seks
Na de operatie en de herstelperiode (6 tot 8 weken) kunt u voorzichtig weer proberen hoe het voor u is. In principe zijn er dan geen belemmeringen meer.
4.5 Fysiotherapie: Oefeningen
De oefeningen die u in deze paragraaf vindt, zijn bedoeld om de beweeglijkheid van uw geopereerde knie te verbeteren en de spieren eromheen te versterken.
Let op:
Het is belangrijk dat u de beweeglijkheid van de knie en de spierkracht onderhoudt. Het is goed om regelmatig te bewegen en te lopen en dit af te wisselen met voldoende rust. Het kan zijn dat uw knie op het oefenen reageert met zwellen of warm aanvoelen. Overleg dan met de fysiotherapeut welke activiteiten u eventueel moet aanpassen.
Uw fysiotherapeut geeft aan welke oefeningen u moet doen. Het is belangrijk deze oefeningen dagelijks te doen.
Herhaal de oefeningen tien keer en voer ze twee tot drie keer per dag uit. Met oefening één en twee kunt u na de operatie beginnen, zodra het gevoel in uw benen weer terug is.
Oefeningen
U.H. = uitgangshouding
1. Enkels draaien
U.H. = rugligging met gestrekte benen:
- Til uw voeten op en strek ze.
- Draai cirkeltjes met uw voeten.
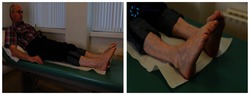
2. Strekken been
U.H. = In zithouding met gestrekte benen (bijvoorbeeld op bed):
- Span uw bovenbeenspieren, door uw knieholte naar beneden tegen de ondergrond te duwen en de tenen naar u toe te trekken.
- Eventueel kunt u een handdoek oprollen en onder uw hak leggen.
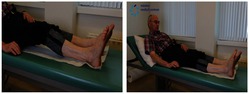
3. Knie licht buigen
U.H. = rugligging:
- Trek uw niet geopereerde been zover mogelijk gebogen naar uw borst. U kunt eventueel met uw handen meehelpen.
- Maak met het geopereerde been lichte kniebuigingen en houd een paar tellen vast en duw het weer gestrekt op de onderlaag.
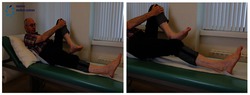
4. Knie buigen en strekken met hak op de grond
U.H. = rugligging:
- Plaats de voet op een handdoek op een glad oppervlak.
- Buig en strek de knie terwijl de voet op de grond blijft.

5. Knie strekken met voet van de grond
U.H. = zittend op een stoel
- Strek de knie van het geopereerde been maximaal en houdt enige tellen vast
- Plaats de voet terug op de grond
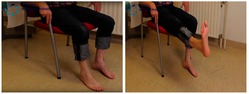
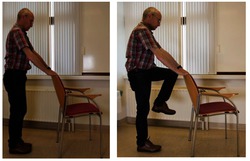
6. Kniebuigingen
U.H. = staand met uw handen vast aan een tafel of stoel.
- Til de knie zo hoog mogelijk op en houdt het standbeen goed gestrekt.
- Wissel het been af.
Notities
Heeft u vragen over uw behandeling? We raden u aan om ze hier op te schrijven. Zo weet u zeker dat u niets vergeet.
4.6 Meest gestelde vragen na de operatie
- Hoe lang blijft mijn knie pijnlijk?
De pijn na het plaatsen van een knieprothese wordt geleidelijk aan minder. Na twee of drie maanden treedt een aanzienlijke verbetering op. Soms voelt men een doffe pijn na lange wandelingen. Startpijn kan nog een tijdje aanhouden, dit betekent niet dat de prothese niet goed functioneert of loszit! - Hoe lang blijven mijn been en knie dik?
De zwelling van uw been vermindert meestal gedurende 6 weken na ontslag. Het dik worden van uw knie kunt u verminderen door uw knie te koelen en uw been hoog te leggen. De hele knie blijft gedurende 6 tot 8 maanden iets dikker en warmer dan normaal. De zwelling is over het algemeen ‘s avonds het grootst en neemt geleidelijk af in de loop van de tijd. - Hoe vaak moet ik oefenen en hoe weet ik of ik teveel geoefend heb?
Drie keer per dag 10 tot 15 minuten oefenen is voldoende. Voert u de oefeningen serieus uit, maar overdrijf niet. Wanneer u te veel heeft geoefend merkt u dit aan uw knie: deze wordt dan dik, rood of gloeiend. U kunt uw knie dan het beste koelen. - Hoe lang moet ik bloedverdunnende medicijnen blijven gebruiken?
Wanneer u tijdens deze opname gestart bent met het gebruik van bloedverdunnende medicijnen, dan blijft u deze gebruiken zolang uw arts dit heeft voorgeschreven. Deze medicijnen worden daarna gestopt. Mocht u al bloedverdunnende middelen gebruiken vóór de operatie, dan moet u met uw arts overleggen wanneer u hiermee weer moet beginnen. - Kom ik in aanmerking voor revalidatie?
Ervan uitgaan dat de operatie verloopt zoals verwacht kunt u in de thuissituatie gaan revalideren. De operatie is erop gericht dat u mag bewegen met een hulpmiddel. Mogelijk zijn er extra voorzieningen en thuiszorg nodig. Mocht u en uw familie obstakels zien om in eerste instantie niet terug naar huis te gaan, dan kunt u zelf (voorafgaand aan uw opname) een zorghotel regelen. Informeer bij uw zorgverzekeraar over de vergoeding van kosten.
Bij eventuele complicaties na de operatie zal er opnieuw een beoordeling plaatsvinden over de benodigde nazorg. - Wanneer mag ik weer douchen en in bad?
Als u het ziekenhuis verlaat zit er een waterdichte pleister op de wond waarmee u mag douchen. Als de wond droog is en de hechtingen verwijderd zijn mag u ook zonder verband douchen. Beperk het contact tussen de wond en het water tot enkele minuten, zodat de huid niet week kan worden. Het is het beste om de wond de eerste twee maanden met uw handen te wassen en niet met een washandje. Let erop dat u het litteken van boven naar beneden wast (niet van links naar rechts). Let er ook op dat u rond de wond geen crème of lotion gebruikt. Een bad nemen mag als de wond helemaal gesloten is. - Hoe verzorg ik mijn wond?
De wond moet schoon en droog blijven. De huid rondom de nietjes kan wat rood of geïrriteerd zijn. Na het verwijderen van de nietjes (twee weken na operatie) neemt de roodheid af. Is het wondgebied gezwollen, rood of er komt vocht uit of heeft u koorts, neem dan contact op met de polikliniekassistente orthopedie. U krijgt bij ontslag instructies mee voor de wondverzorging. - Wanneer mag ik weer trappen lopen?
Het is belangrijk dat de verpleegkundigen en de fysiotherapeut weten dat u trappen moet kunnen lopen wanneer u weer thuis bent. Tijdens de opname in het ziekenhuis wordt het trappen lopen met u geoefend, zodat dit voor u thuis geen problemen oplevert. - Waar moet ik op letten na de knieoperatie?
De volgende leefregels zijn belangrijk:
– De eerste 6 weken niet hurken.
– Niet op een lage kruk of stoel gaan zitten
– Extreme bewegingen vermijden. - Wanneer kan ik weer deelnemen aan het arbeidsproces?
Dit kan per patiënt verschillend zijn en vraagt om een individueel advies. Raadpleeg hierover dus uw bedrijfsarts wanneer u het werk weer kunt hervatten. Maak samen met de bedrijfsarts een plan om terug te keren.
– Zwemmen kan en mag na ongeveer zes weken (overleg met uw arts of fysiotherapeut).
– Gymnastiek en (beperkt) sporten mag wanneer u hier fysiek voldoende bent aangesterkt. Bespreek dit met uw fysiotherapeut.
– Bij slapen op uw zij is het vaak prettig om een kussen tussen uw knieën te leggen. Leg in rugligging geen kussen onder uw geopereerde knie!
– Het gebruik van krukken is zolang als de fysiotherapeut het nodig vindt. Dit is onder andere afhankelijk van uw looppatroon.
– Draag de eerste drie maanden schoenen die vast aan de voet zitten en een brede hak hebben. Vermijd dus hoge hakken en slippers! - Is het normaal dat mijn knie een soort klikgeluid maakt?
Dit is normaal en niet verontrustend. Ongeveer 70% van de patiënten met een nieuwe knie horen een soort klikgeluid wanneer ze de knie buigen. - Kan het kwaad als ik hard op mijn knie val?
De prothese zit stevig, deze kan niet zomaar los gaan zitten. Bij een vervelende val kan wel een botbreuk optreden, vlak boven of vlak onder de prothese.
