LAR Syndroom (Folder)
5623 EJ Eindhoven
040 - 239 91 11

LAR Syndroom (Folder)
Na een operatie aan de endeldarm (waaraan soms ook bestraling en/of chemotherapie vooraf is gegaan) of dikke darm kunt u last hebben van klachten die te maken hebben met het LAR Syndroom. In deze folder leest u meer over deze klachten en wat de behandelopties zijn. Ook krijgt u tips en adviezen die u zelf al kan toepassen om de klachten te verminderen.
Wat is het LAR Syndroom?
Het LAR Syndroom is een verzamelnaam voor klachten die kunnen ontstaan na een endeldarmoperatie. Soms is hier ook bestraling en/of chemotherapie aan voorafgegaan. LAR staat voor Low Anterior Resectie.
Verandering van de endeldarm
De endeldarm is een soort reservoir dat signalen afgeeft als de darm vol is. Het verwijderen van de hele of een gedeelte van de endeldarm verstoort die signaalfunctie, waardoor het gevoel van aandrang verandert of verdwijnt. Ook bevindt zich een netwerk van zenuwen rondom de endeldarm die zorgt dat de signaalfunctie in stand blijft. Door een operatie en/of bestraling kan dit netwerk van hele fijne zenuwen beschadigd raken en hierdoor kan ook de signaalfunctie veranderen of verdwijnen.
Ook kan de kringspier minder goed werken door een operatie of bestraling. Met name bij vrouwen geeft dit sneller problemen, omdat als gevolg van een bevalling de kringspier al minder goed kan functioneren. Wanneer er dan nog een operatie of bestraling volgt, kan het zijn dat deze functie net niet meer voldoende is. Wat verder meespeelt in de ernst van de klachten is de ruimte tussen kringspier en nieuwe aansluiting van de darm. Dat wil zeggen: hoe dichter de nieuwe aansluiting bij de kringspier is, hoe heviger de klachten nadien.
Het gevolg van deze veranderingen kan ernstige klachten veroorzaken, waaronder ongewild verlies van ontlasting of het laten van windjes.
Klachten door het LAR Syndroom
- Vaker naar het toilet voor ontlasting, soms wel 10-15 keer per dag, ook gedurende de nacht.
- In een korte tijd (1,5 tot 2 uur) meerdere keren achter elkaar naar het toilet. Dit wordt ook wel clustering van ontlasting genoemd.
- Moeite met het goed en volledig leeg krijgen van de darmen
- Een sterke aandrang van ontlasting die moeilijk uit te stellen is, waardoor er altijd een toilet in de buurt moet zijn.
- Ongewild verlies van ontlasting.
- Ongewild verlies van windjes.
Onze ervaring is dat deze klachten drie tot twaalf maanden na de behandeling verminderen, maar soms in bepaalde mate blijvend zijn. Het herstel duurt maximaal 2 jaar, dan is er een soort ‘eindstadium’ bereikt en is er geen spontane verbetering meer te verwachten.
Het ontlastingspatroon wordt meestal nooit meer zoals het voor de operatie was. Na een endeldarmoperatie is het normaal als u 3 tot 7 keer per 24 uur ontlasting heeft. Minstens de helft van de mensen heeft in meerdere mate last van bovenstaande klachten na een endeldarmoperatie.
Naast de gestoorde ontlasting, kan er na endeldarmoperatie een stoornis ontstaan van zowel de blaaslediging als van de seksuele functies (zowel bij de man als bij de vrouw).
Scorelijsten
Door het bijhouden van een dagboek of scorelijsten krijgen we goed inzicht in de mate van klachten. Ook kunnen we later bekijken of u minder klachten hebt als we de behandeling aanpassen.
- Allereerst is het belangrijk inzicht te krijgen in de klachten die u heeft, daarvoor nemen we de LARS score af. De lijst vindt u achterin deze folder. We zullen de LARS score voor de operatie bij u afnemen en tijdens de controles na uw operatie.
- Problemen met de stoelgang kunnen groter of kleiner zijn naarmate de ontlasting te dun of te dik is. Aan het eind deze folder vindt u de ‘Bristol ontlastingsschaal’. Deze schaal geeft aan welke vorm de ontlasting heeft en welke score daarbij hoort. De ideale score is tussen 3 en 4. We zullen tijdens de controles na de operatie de Bristol ontlastingsschaal bijhouden zodat we inzicht krijgen in uw klachten en kunnen kijken wat de effecten zijn van mogelijk ingezette behandelingen.
We adviseren u om de eerste 6 maanden, elke maand de LARS-score en de Bristol ontlastingsschaal bij te houden.
Toiletgedrag
Wanneer u aandrang voelt, gaat u naar het toilet. Op dat moment komt de ontlasting het makkelijkst. Vaak voelt u aandrang na de maaltijd. Bij een langere periode van obstipatie is het lastiger om aandrang te voelen. Wie de aandrang vaak onderdrukt, voelt het na verloop van tijd niet meer. Neem voldoende tijd om naar het toilet te gaan. Blijf echter niet overmatig lang zitten. Dit kan weer andere klachten veroorzaken zoals aambeien. Komt de ontlasting niet, dan kunt u proberen dit te stimuleren door rustig in en uit te ademen. Dit kunt u ondersteunen door uw bekken een aantal keren voor- en achterover te kantelen. Tijdens het voorover kantelen ademt u in, bij het achterover kantelen ademt u uit. Komt de ontlasting nu nog niet, dan kunt u beter van het toilet af gaan en enkele minuten intensief bewegen, bijvoorbeeld springen, traplopen of wandelen. De aandrang kan hierdoor toenemen waardoor u de ontlasting mogelijk wel kunt lozen. Probeer deze adviezen altijd te volgen, ook wanneer het erg moeilijk gaat.
Een goede toilethouding bij het ontlasten
Ga met een iets gebogen rug op het toilet zitten. Zet de voeten plat op de grond en houd de knieën iets uit elkaar. Zorg dat kleding niet halverwege de benen hangt, maar goed op de enkels rust. De knieën moeten iets omhoog komen. Het kan noodzakelijk zijn om een krukje onder de voeten te plaatsen, vooral bij een verhoogd toilet of bij mensen die wat kleiner zijn of kortere benen hebben.

Daarnaast kunt om LARS klachten te verminderen onderstaande stappen volgen:
Stap 1. Vezelrijke voeding
Voedingsvezel is de verzamelnaam voor plantaardige voedingsmiddelen die niet verteerd worden door het menselijke lichaam. Voedingsvezels hebben een positieve werking op het ontlastingspatroon en stimuleren de darmwerking, waardoor een regelmatig ontlastingspatroon ontstaat. Bij verstopping van de darmen nemen de vezels vocht op, waardoor de ontlasting zacht en soepel wordt en het volume van de ontlasting toeneemt. Bij diarree nemen de vezels het vocht dat in de waterige ontlasting aanwezig is als een spons op, hierdoor dikt de ontlasting in. Er bestaan verschillende soorten vezels:
Oplosbare vezels
Deze vezels zitten voornamelijk in groente, fruit en peulvruchten. In de dikke darm worden de oplosbare vezels bewerkt door bacteriën die in de darm voorkomen. Hierbij komen stoffen vrij die de darmbeweging stimuleren. Ook zorgen deze vezels ervoor dat de ontlasting soepel en volumineus blijft.
Onoplosbare vezels
Deze vezels zitten vooral in volkoren graanproducten. De onoplosbare vezel zuigt in het maagdarmkanaal als een spons water op, en houdt dit ook vast. Hierdoor blijft de ontlasting soepel en zacht en passeert het spijsverteringskanaal gemakkelijk.
U start met het volgen van een oplosbaar vezelrijk dieet onder begeleiding van de verpleegkundig specialist. Tijdens het oplosbaar vezelrijk dieet is een totale vochtinname van 1,5 liter tot 2 liter per dag noodzakelijk. Dit gehalte aan vocht laat het volume van de ontlasting toenemen, bulkvorming genaamd. Het vocht samen ingenomen met oplosbare vezels stimuleert de darmbeweging minder, waardoor de frequentie van de ontlasting afneemt. De vochtinname geeft tevens ook minder klachten van gasvorming, opgeblazen gevoel en diarree.
Adviezen voor een Licht verteerbaar dieet
Tips Ontbijt/Lunch
- Wit brood, donkere broodsoorten met fijne vezels (bruinbrood of fijn volkoren brood), beschuit, toast, knäckebröd, ontbijtkoek (niet te scherp gekruid en zonder vulsel), eierkoek, cornflakes.
- (smeer)Kaas 20+ of 30+ jong tot licht belegen, niet gekruid en zonder pitjes.
- Niet te sterk gekruide of gerookte magere vleeswaren zoals achterham, casselerrib, filet americain, kipfilet, magere fricandeau, magere kalfs-, kip-, en kalkoen-, runderrollade, magere schouderham, rookvlees en rosbief.
- Appelstroop, jam, vruchtenmoes zonder schil en pitjes, gestampte muisjes, honing en vruchtenhagel.
- Karnemelk, magere en halfvolle melk, thee, koffie verkeerd, ongekruid tomatensap, vruchtensap, appelsap, limonade zonder koolzuur.
Tips Tussendoor
- Soep zonder prei, ui, paprika en kool. Soep van bouillontabletten en asperge-, tomaten-, bloemkool-, groenten- en kippensoep.
Tips Avondeten
- Mager rundvlees: mager gehakt, magere runderlappen, ossenhaas, rollade, rosbief, schenkel, tartaar. Mager varkensvlees: Filetlapje, fricandeau, haaskarbonade, hamlap, ongepaneerde schnitzel, varkenshaas, varkenslappen, varkensoester.
- Overig: Kip en kalkoen zonder vel, wild konijn, haas, ree, wilde eend.
- Mager en ongepaneerde vis: Baars, bot, forel, kabeljauw, poon, schar, schelvis, schol, spiering, tong, wijting.
- Gekookte groenten: Andijvie, aspergepunten, zachte bleekselderij, bieten, bloemkool, fijne doperwten, snijbonen, sperziebonen, taugé, witlof en wortel.
- Goed gaar gekookte aardappelen, macaroni, mie, spaghetti, vermicelli, witte rijst, quinoa.
Tips Nagerecht
- Rijp fruit zonder schil en pit. Abrikozen, appel, nectarine, banaan, meloen, zachte peer, perziken. Alle soorten fruit uit blik, appelmoes.
- Cottage cheese, hangop, magere (vruchten) kwark en (vruchten)yoghurt, pap en waterijs.
Adviezen voor een Oplosbaar vezelrijk dieet
Tips Ontbijt
- Cornflakes met halfvolle melk; Havermout/ Brinta/ Bambix/ rijstepap/ griesmeelpap combineren met een banaan, appelmoes en/of fruit in blik.
Tips Middageten
- Sneetjes wit brood (eventueel geroosterd), biscuit, Cracotte naturel en/of Cream crackers; Halvarine, margarine, kaas, smeerkaas, hüttenkäse, tonijnsalade, zalmsalade, vleeswaren, jam, honing.
*Voorbeelden: Tosti met kaas en tomaat; pitabroodje met gegrilde groente; geroosterd brood met cottage cheese en gegrilde peer
Tips Tussendoor
- Bloemkoolsoep met ciabatta; Tomatensoep met vermicelli;
- Schaaltje fruit uit blik (bijvoorbeeld mango, ananas, peer en/of mandarijn);
- Banaan, meloen, aardbei en/ of framboos; Appel- of vruchtenmoes;
- Zoutjes (bijvoorbeeld LU Tuc, soja crackers, knapperige rijstzoutjes, Verkade ovengebakken shuttles, AH oven zoutjes);
- Koeken (bijvoorbeeld AH Marie biscuits, Verkade Knappertjes, Liga Milkbreuk)
Tips Avondeten
- Courgettesoep met aardappel;
- Vegetarische spaghetti bolognese;
- Mihoen met broccoli en zalm;
- Witte rijst met aubergine en runderreepjes;
- Pastinaak met aardappel en groenten (oven); Andijviestamppot.
*Zorg dat de groente goed gekookt en/of gestoomd is.
Stap 1.2. Aanvullende voedingsadviezen
Voedingsadviezen bij diarreeklachten
- Kies voor voedingsmiddelen met oplosbare voedingsvezels zoals witte rijst, witte pasta, wit brood, havermout, bananen, crackers, witte biscuits appelmoes of fruit in blik.
- Beperk voedingsmiddelen met onoplosbare voedingsvezels zoals tarwezetmeel, volkoren brood en granen, bonen, erwten, rauwe groenten.
- Diarree gaat gepaard met verlies van zout en vocht. Eet extra zout producten (bijvoorbeeld LU Tuc) en drink voldoende water (minimaal 1,5L/ per dag). Voldoende vocht zal binden met de vezels en als gevolg minder klachten van gasvorming, opgeblazen gevoel en diarree geven.
Voedingsmiddelen die leiden tot gasvorming
- Kolen (met uitzondering van bloemkool, broccoli), spruiten, uien, bonen, maïs, noten, koolzuurhoudende dranken en alcohol.
Voedingsmiddelen die leiden tot frequente kleine beetjes ontlasting
- Rode paprika, kolen, spruiten, uien, spinazie, gedroogde en verse bonen, erwten, maïs.
- Druiven, abrikozen, perziken, pruimen.
- Spaanse peper, curry en knoflook.
- Alcohol en cafeïnehoudende dranken, zoals koffie, thee, cola, ijsthee, chocolademelk, energiedrankjes, energieshots en drankjes met Guarana.
- Zoetstoffen; voornamelijk polyolen zoals sorbitol of maltitol (bijvoorbeeld in suikervrije kauwgom, sommige pepermuntjes) en tagatose.
Algemene adviezen bij problemen met de ontlasting
- Verspreid de maaltijden over de dag heen (vijf of zes keer per dag).
- Sla geen maaltijden over.
- Eet de maaltijden rustig en kauw goed.
- Bereid de maaltijden met weinig vet voor.
- Drink dagelijks 0,5 liter water, thee en/of bouillon, 0,5 liter melk- of yoghurtproducten en 0,5 liter isotone dranken (bijvoorbeeld: Aquarius of AA drink isotone).
- Vermijd bruisende en cafeïnehoudende dranken en drink zo min mogelijk dranken met toegevoegde suikers.
- Drink geen alcohol.
- Hete en zeer koude gerechten en dranken, kruidige specerijen, hard gebakken, gemarineerde, gerookte, gebraden, gefrituurde en vette producten worden minder goed verdragen.
- Eet zo min mogelijk fastfood en ander voorbewerkt voedsel waar veel vet, zetmeel of suiker in zit.
- Beperk het eten van rood en bewerkt vlees.
- Beweeg elke dag een half uur of meer, bijvoorbeeld wandelen, fietsen of zwemmen.
- Gebruik geen voedingssupplementen voor de preventie van kanker.
Stap 2. Medicatie
Indien de behandeling met voedingsadviezen onvoldoende helpt, wordt de behandeling aangevuld met medicatie voorgeschreven door de verpleegkundig specialist. De medicatie kan bestaan uit aanvullende vezels, Loperamide en/of 5HT3 antagonisten.
Aanvullende vezels/ Psylliumvezels
De psylliumvezels mengen zich met de darminhoud en nemen water op. Dit zorgt voor zachtere ontlasting en veroorzaakt een prikkeling van de darmwand. De prikkeling van de darmwand stimuleert de darmbeweging. U neemt de psylliumvezels met weinig water in (minimaal 1,5L/per dag), waardoor het volume van de ontlasting toeneemt (bulkvorming genaamd). De inname van psylliumvezels met weinig water stimuleert de darmbeweging minder, waardoor het aantal keer dat u ontlasting heeft afneemt.
Medicatie namen: Psylliumvezels, Metamucil en/of Volcolon
Dosering: Eén tot drie zakjes per dag, in overleg met de verpleegkundig specialist. De psylliumvezels werken 12 tot 14 uur na inname. Houd minimaal 30 tot 60 minuten aan tussen het innemen van psylliumvezels en uw overige medicatie. Inname: Voeg het zakje psylliumvezels aan uw glas drinken, vla of yoghurt toe. Goed roeren en onmiddellijk opdrinken of eten.
Loperamide
Loperamide vertraagt de beweging van de darm. Deze vertraging zorgt ervoor dat de ontlasting langer in de dikke darm blijft, waardoor meer vocht uit de ontlasting wordt onttrokken. De ontlasting wordt hierdoor vaster, waardoor het aantal keer dat u ontlasting heeft afneemt.
Medicatie namen: Loperamide en/of Imodium
Dosering: Eén tot acht capsules per dag (maximaal 16mg), in overleg met de verpleegkundig specialist. Stop de Loperamide zodra de ontlasting vaster wordt of zodra u langer dan 12 uur geen ontlasting meer heeft gehad.
Serotonine 5HT3-antagonisten
Serotonine is een stof die een belangrijke rol speelt in de werking van de darmen. Bij sommige mensen kan serotonine de darmbewegingen versnellen, wat leidt tot dunne ontlasting, aandrang en frequente toiletbezoeken. Serotonine 5HT3-antagonisten blokkeren deze werking, waardoor de ontlasting dikker wordt, de darm rustiger beweegt en de aandrang afneemt.
Medicatie namen: Ondansetron (bijvoorbeeld Zofran®)
Dosering: 4 mg, tweemaal per dag (’s ochtends en ’s avonds), gedurende maximaal 4 weken. Alleen in overleg met de verpleegkundig specialist. De werking begint meestal binnen enkele uren. U merkt dat de ontlasting dikker wordt, u minder vaak hoeft te gaan, en dat de aandrang beter onder controle is.
Let op: Ondansetron mag niet gebruikt worden door mensen met een aangeboren verlengd QT-interval (een hartritmestoornis). Overleg altijd met de verpleegkundig specialist of arts voordat u met dit medicijn start.
Stap 3. Verwijzing naar de bekkenfysiotherapeut
Indien de behandeling onvoldoende is kunt u doorverwezen worden naar een bekkenfysiotherapeut. De bekkenfysiotherapeut leert u oefeningen voor het voelen, loslaten en aanspannen van de kring- en bekkenbodemspieren. U leert uw spieren bewust te gebruiken, waardoor uw controle over de ontlasting kan verbeteren. Tijdens het eerste afspraak wordt u gevraagd uw klachten precies te omschrijven. Daarna voert de bekkenfysiotherapeut lichamelijk onderzoek uit, met de focus op uw houding, ademhaling, spierkracht, en de beweeglijkheid en stabiliteit van de rug en het bekken.
Het lichamelijk onderzoek kan aangevuld worden met een inwendig onderzoek. Een inwendig onderzoek wordt alleen uitgevoerd als u hier toestemming voor geeft. Aanvullend aan het onderzoek kan een inwendige behandeling worden opgestart. Een vorm van een inwendige behandeling is myo-feedback. Hierbij krijgt u feedback over de manier waarop u uw bekkenbodemspieren aanspant en ontspant. Een andere vorm is elektrostimulatie, waarbij de bekkenbodemspieren kleine elektrische prikkelingen krijgen. Dit kan zinvol zijn als u de bekkenbodemspieren niet bewust kunt aansturen of als u pijn heeft in het bekkenbodemgebied. Door de prikkeling spant de spier zich aan, waardoor de spier sterker wordt
Via de website https://defysiotherapeut.com/gespecialiseerde-fysiotherapie/bekkenfysiotherapeut/ kunt u zelf een bekkenfysiotherapeut bij u in de buurt zoeken. Uw verpleegkundig specialist zal de verwijzing voor u regelen.
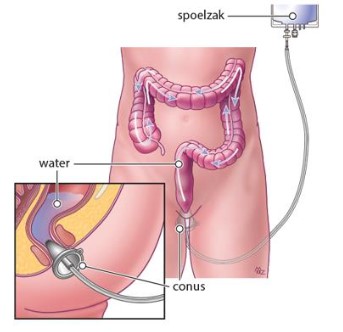
Stap 4. Verwijzing naar de stomaverpleegkundige
Indien bovenstaande u onvoldoende helpt en de klachten aanhouden, kunt u doorverwezen worden naar een stoma verpleegkundige. De stoma verpleegkundige kan u alles vertellen over darmirrigatie, ook wel darmspoelen genoemd. Darmirrigatie wordt toegepast bij problemen met het lozen van de ontlasting. Met een spoelsysteem wordt op gecontroleerde wijze water via de anus in een groot deel van de dikke darm gebracht. Door het geleidelijk vullen van de darm met water, mengt de aanwezige ontlasting zich met het water. Het mengen van water met de ontlasting stimuleert op een natuurlijke wijze de darmbeweging en wekt aandrang voor het lozen van de ontlasting op. Zo kunt u met darmirrigatie een groot deel van de darm in een keer leeg spoelen, zodat u uren lang (soms tot wel 24uur) geen ontlasting heeft. U bent ongeveer een halfuur tot één uur bezig met het darmspoelen.
Vragen
Heeft u vragen of opmerkingen, naam dan contact op met uw verpleegkundig specialist.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Telefonisch spreekuur Oncologische Chirurgie bij de verpleegkundig specialist:
|
Op werkdagen van 9.00 tot 10.00 |
040-239 68 11 |
|
Bij SPOED tijdens kantoortijden (8.30-16.30) |
040-239 68 22 |
|
Buiten kantoortijden kunt u contact opnemen de huisartsenpost / spoedeisende hulp |
040-239 96 00 |
Catharina Kanker Instituut
040 – 239 66 00 vraag naar uw casemanager en/of behandeld arts.
Stomaverpleegkundige
040 – 239 75 66 (bereikbaar van maandag tot en met vrijdag van 09.00 tot 10.00 uur)
Routenummer(s) en overige informatie over het Catharina Kanker Instituut vindt u op www.catharinaziekenhuis.nl/catharina-kanker-instituut
LARS score
De verpleegkundig specialist gebruikt de LARS-score in combinatie met de Bristol Stool schaal voor het beoordelen van uw klachten.
- Bent u wel eens in de situatie geweest dat u geen controle had over het laten van windjes?
- Nee, nooit
- Ja, minder dan 1 keer per week
- Ja, tenminste 1 keer per week
- Bent u wel eens in de situatie geweest dat u dunne ontlasting niet kon ophouden?
- Nee, nooit
- Ja, minder dan 1 keer per week
- Ja, tenminste 1 keer per week
- Hoe vaak gaat u naar het toilet voor ontlasting?
- Meer dan 7 keer per dag (per 24 uur)
- 4 tot 7 keer per dag (per 24 uur)
- 1 tot 3 keer per dag (per 24 uur)
- Minder dan 1 keer per dag (per 24 uur)
- Moet u wel eens binnen het uur opnieuw naar het toilet voor ontlasting?
- Nee, nooit
- Ja, minder dan 1 keer per week
- Ja, tenminste 1 keer per week
- Heeft u wel eens zo’n aandrang van ontlasting dat u zich naar het toilet moet haasten?
- Nee, nooit
- Ja, minder dan 1 keer per week
- Ja, tenminste 1 keer per week

