Pacemaker (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Pacemaker (Folder)
U wordt of bent opgenomen in het Catharina Ziekenhuis voor het inbrengen van een pacemaker. In deze folder vindt u informatie over de gang van zaken rondom de operatie, de nazorg en richtlijnen voor de periode na de ziekenhuisopname.
Wij adviseren u om ook uw partner en familie deze folder te laten lezen. Zo kunt u samen praten over wat het voor u betekent om een pacemaker te krijgen. Het is goed om u te realiseren dat uw persoonlijke situatie anders kan zijn dan in deze folder is beschreven.
Video over de Hartlounge
Voor deze behandeling wordt u opgenomen op de Hartlounge van het Catharina Ziekenhuis. Om u goed te kunnen voorbereiden op deze opname is het raadzaam om de video te bekijken over de Hartlounge. U vindt deze video op de website van het Catharina Ziekenhuis:
www.catharinaziekenhuis.nl/hartlounge
In deze video ziet u alles wat u moet weten over uw behandeling op de Hartlounge van het Catharina Hart- en Vaatcentrum. Ook vindt u op deze website alle informatie over uw behandeling, onderzoek en het Catharina Hart- en Vaatcentrum.
De informatie die u kunt vinden op overige sites, zoals de Nederlandse Hartstichting, kunt u gebruiken als achtergrondinformatie en heeft een algemeen karakter.
Het gezonde hart
De taak van het hart is het rondpompen van bloed door het hele lichaam. Het samentrekken van de hartspier wordt elektrisch geregeld vanuit de natuurlijke pacemaker van het hart, de sinusknoop. De sinusknoop geeft elektrische signalen af aan de beide bovenste holten van het hart, de boezems. Deze trekken vervolgens gelijktijdig samen. Daardoor worden de onderste holten, de hartkamers, met bloed gevuld.
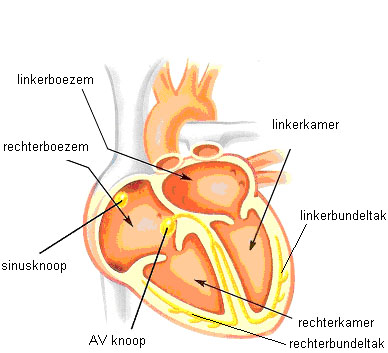
Na de samentrekking van de boezems bereikt de elektrische prikkel een tussenstation, de AV-knoop. Deze ligt tussen de boezems en de kamers. Hier volgt een korte pauze waarna het elektrisch signaal zich voortbeweegt naar de hartkamers. Deze trekken zich gelijktijdig samen en pompen vervolgens het bloed door het lichaam. Dit is een hartslag. Na een korte pauze begint de cyclus opnieuw.
Het hart klopt in rust ongeveer 60 tot 80 keer per minuut. Bij inspanning loopt de snelheid op tot soms wel 180 slagen per minuut bij jonge getrainde mensen. Bij ouderen ligt dit een stuk lager.
Problemen in de elektrische geleiding
Soms is er een probleem met het ontstaan of met de voortgeleiding van de elektrische prikkels door het hart. Als de sinusknoop geen prikkels maakt of als de AV-knoop de prikkels niet doorgeeft naar de hartkamers, dan is er een pauze in de hartslag. Gelukkig is er meestal een reddingsmechanisme waarbij een ander gebied in het hart deze prikkelvorming overneemt. Dit gaat echter vaak in een zeer traag tempo met een lage hartslag als gevolg. Dit wordt ook wel bradycardie genoemd. Als gevolg hiervan kunt u moe, duizelig en/of kortademig worden en zelfs het bewustzijn verliezen. Een pacemaker kan dan uitkomst bieden. Deze neemt de prikkelvorming over wanneer de sinusknoop of de av- knoop tekort schiet.
Wat is een pacemaker?
Een pacemaker is een klein apparaatje dat er voor zorgt dat het hart een elektrische prikkel krijgt op het moment dat de hartslag te traag is. Op deze manier blijft het hart in het juiste hartritme kloppen. Door deze elektrische prikkel trekt het hart samen en pompt het bloed naar de rest van het lichaam. U voelt niks van deze elektrische prikkel.
Ter behandeling van een bradycardie kunnen twee types pacemakers geplaatst worden.

Pacemaker met elektroden in het hart
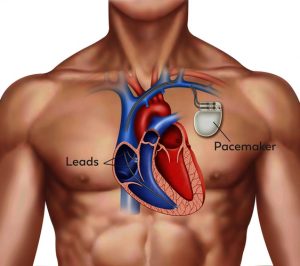
Deze pacemaker bestaat uit een pulsgenerator en elektroden (leads). De pulsgenerator is opgebouwd uit een batterij en elektronica in een titanium behuizing met het formaat van een zakhorloge. De levensduur van de batterij is tien tot twaalf jaar.
De pacemaker wordt onder de huid geplaatst, ongeveer twee centimeter lager dan uw linkersleutelbeen. Op de pulsgenerator zijn één of twee elektroden aangesloten. De elektroden worden ingebracht via het grote bloedvat onder uw sleutelbeen, dat uitmondt in uw hart. Afhankelijk van waar de werking van de pacemaker nodig is, worden één of twee elektroden ingebracht in de rechter hartboezem en/of in de rechterhartkamer.
Via de elektroden bewaakt de pacemaker het hartritme continue en geeft indien nodig prikkels af.
Draadloze mini pacemaker
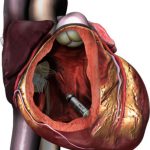
Dit type pacemaker heeft geen elektroden maar wordt in zijn geheel ingebracht in de rechterhartkamer. Dit type pacemaker wordt ook wel micrapacemaker genoemd. Het heeft ongeveer het formaat van een paperclip. De levensduur van de batterij is tien tot twaalf jaar. De draadloze pacemaker wordt ingebracht via een ader in de lies. Deze pacemaker kan geplaatst worden wanneer er alleen in de hartkamer ingrijpen van de pacemaker nodig is. Is er ook een probleem in de boezem, dan wordt er voor de traditionele pacemaker met elektroden gekozen.
Er zijn verschillende indicaties om een pacemaker te plaatsen ter behandeling van bradycardie. Het type pacemaker, de hoeveelheid elektroden en de positie van de elektroden is afhankelijk van het onderliggend ziektebeeld.
Meer informatie hierover kunt u aan het eind van deze folder lezen.
Cardiale Resynchronisatie Therapie door middel van hartfalenpacemaker
De hartfalenpacemaker is een ander soort pacemaker. Deze wordt niet geïmplanteerd om trage hartritmestoornissen te verhelpen, maar om een stoornis van het elektrisch geleidingssysteem in de hartkamers te corrigeren. Deze geleidingsstoornis wordt ook wel een linkerbundeltak blok genoemd en kan leiden tot een ongelijktijdige samentrekking van beide hartkamers. Dit kan klachten van hartfalen tot gevolg hebben. Ook dit type pacemaker, de zogenaamde CRT-pacemaker of hartfalenpacemaker wordt aan het eind van deze folder toegelicht.
Operatiedatum
Ongeveer een week voor de behandeling krijgt u telefonisch en schriftelijk bericht over de exacte operatiedatum.
Voorbereidingen thuis
Op de dag van de operatie neemt u uw gebruikelijke ochtendmedicijnen in met een beetje water. De ingreep gebeurt bijna altijd onder plaatselijke verdoving. U mag in dat geval een licht ontbijt nuttigen op de ochtend van de ingreep, ongeacht het tijdstip van de behandeling. Het licht ontbijt bestaat uit twee beschuiten. Daarna dient u nuchter te zijn; wel mag u tot 2 uur voor de operatie water, appelsap of thee met suiker of een zoetje drinken. U mag GEEN melk of melkpoeder nuttigen.
Bent u diabetespatiënt en gebruikt u hiervoor medicijnen of gebruikt u antistollingsmedicatie? Volg dan de instructies over het gebruik ervan die u heeft gekregen bij uw oproep voor opname.
Meenemen naar het ziekenhuis
Wij verzoeken u het volgende mee te nemen naar het ziekenhuis:
- Toiletartikelen en nachtgoed voor het uitzonderlijke geval dat u een nacht moet blijven,
- Een medicatie overzicht van de apotheek en uw medicijnen voor 24 uur.
- U mag na de ingreep niet zelf deelnemen aan het verkeer, regel iemand die u kan ophalen als u naar huis mag.
De opname
De implantatie van een pacemaker vindt plaats in dagbehandeling. Het kan zijn dat u vanwege complicaties langer moet blijven. Ook als u een micra pacemaker krijgt, moet u misschien een nacht blijven.
U meldt zich op het afgesproken tijdstip aan de balie van de Hartlounge.
Voorbereidingen tijdens de opname
Op de afdeling worden u en uw partner/familielid ontvangen door een verpleegkundige. Er vindt een opnamegesprek plaats, waarin u uitleg krijgt over wat er gaat gebeuren. De verpleegkundige brengt een infuusnaald in en neemt bloed af als u antistollingsmedicatie gebruikt. Er wordt een ECG (hartfilmpje) gemaakt en uw bloeddruk, polsslag en temperatuur worden gecontroleerd. U krijgt een kluisje toegewezen voor uw persoonlijke bezittingen. Daarna kunt u plaatsnemen in de Hartlounge in afwachting van de ingreep.
Het is voor één naaste toegestaan om zowel het opname- als ontslaggesprek bij te wonen. Het overige deel van de dag dat u bij ons verblijft is bezoek niet toegestaan.
Als de ingreep als eerste op het programma gepland staat, wordt u rond 08.15 uur naar de behandelkamer gebracht. Voor behandelingen die later gepland zijn, is het exacte tijdstip van de implantatie niet bekend. Dit is namelijk afhankelijk van de behandelingsduur van andere patiënten en van eventuele spoedbehandelingen op de behandelkamer. Houdt er dus rekening mee dat u een tijdje moet wachten voordat de behandeling plaatsvindt. Neem eventueel een boek, puzzel of spel mee als afleiding.
Ongeveer een half uur voor de behandeling krijgt u een bed toegewezen, kleedt u zich om en krijgt u een operatiejasje aan. U mag uw onderbroek en (schone) sokken aanhouden. Ter voorkoming van infectie wordt via een infuus antibiotica toegediend.
Mogelijk ligt u al opgenomen op de verpleegafdeling of op de hartbewaking. In dat geval wordt u ongeveer een half uur voor de implantatie naar de hartlounge gebracht.
De implantatie
De ingreep vindt plaats op één van de hartkatheterisatiekamers en wordt uitgevoerd door een elektrofysioloog. Deze cardioloog heeft zich gespecialiseerd in de behandeling van ritmestoornissen. Het kan ook zijn dat de ingreep wordt uitgevoerd door een cardioloog in opleiding tot elektrofysioloog. In dat geval is één van de elektrofysiologen van het Catharina Ziekenhuis eindverantwoordelijk. Tijdens de ingreep wordt de cardioloog geassisteerd door pacemaker technici.
Reguliere pacemaker
Voor plaatsing van een pacemaker met elektroden in het hart wordt de huid rondom het sleutelbeen ontsmet. Vervolgens wordt u afgedekt met steriele doeken, zodat alleen het hoofd en de plaats waar de pacemaker wordt ingebracht vrij blijft. In de meeste gevallen plaatst de cardioloog de pacemaker aan de linkerkant. De pacemaker wordt rechts ingebracht als de aders links niet toegankelijk zijn of als u aan die zijde bestraald bent.
De cardioloog verdooft de huid plaatselijk en maakt daarna een kleine snee. Vervolgens brengt de cardioloog de elektrode in en voert deze op via de ader tot in het hart.
Met röntgenstraling wordt het inbrengen van de elektrode gevolgd. Het uiteinde van de elektrode bestaat uit een heel klein schroefdraadje dat in de binnenwand van het hart wordt bevestigd. Elke elektrode wordt doorgemeten. Zo controleert de cardioloog of deze goed contact maakt met het hart.
Vervolgens implanteert de cardioloog de pacemaker. In de meeste gevallen is dit onder de huid, in het gebied tussen het sleutelbeen en de borst. Hiervoor maakt de arts een ruimte, de zogenaamde pocket, waar de pacemaker ingelegd wordt. Dit kan ondanks de verdoving een vervelend gevoel geven. Mocht het pijnlijk zijn, dan moet u dit altijd melden. De arts geeft u dan via het infuus extra pijnstilling of medicijnen waardoor u lichtjes slaapt.
De arts maakt de elektroden met hechtingen vast aan de spier die net onder het sleutelbeen ligt en sluit deze elektroden aan op de pacemaker. Vervolgens hecht de arts de wond onderhuids met oplosbare hechtingen en lijmt de arts de buitenste wondlaag.
De totale behandeling duurt ongeveer een uur. Als er een elektrode geplaatst wordt in een kransader aan de buitenkant van de linkerkamer, dan kan de behandeling twee tot tweeënhalf uur duren.
Micra pacemaker
De implantatie van een micra pacemaker verloopt anders. De cardioloog verdooft plaatselijk de rechterlies (en als dat niet lukt de linkerlies). Vervolgens prikt de cardioloog de ader in de lies aan en brengt de micra pacemaker in tot in de rechterkamer. Dit gebeurt via een kathetersysteem; een zeer dunne flexibele holle buis. De micra pacemaker wordt tegen de hartwand van de rechterkamer geplaatst en met flexibele weerhaakjes vastgezet. De arts verwijdert vervolgens de katheter weer uit de lies. De cardioloog hecht de wond en u krijgt een drukverband op de lies.
De totale behandeling duurt één tot twee uur.
Terug op de Hartlounge
Na de behandeling wordt u teruggebracht naar de Hartlounge. De verpleegkundige controleert uw bloeddruk, hartslag, temperatuur en de wond.
Als u zich goed voelt, kunt u zich aankleden en rondwandelen op de afdeling of aan tafel plaatsnemen . U mag weer eten en drinken.
Risico’s en complicaties tijdens en na de implantatie
Onderhuidse bloeding
Een onderhuidse bloeding veroorzaakt een pijnlijke zwelling in het wondgebied. Meestal lost het lichaam dit vanzelf op. De wond kan verkleuren van rood naar blauw, groen en geel. Een enkele keer moet de wond opnieuw geopend worden om het bloed te verwijderen. Soms laat de arts een drain achter in het wondgebied, die later verwijderd wordt.
Pneumothorax of klaplong
Een heel enkele keer kan bij het inbrengen van de pacemaker de long geraakt worden. Er ontstaat dan een klaplong. Hierbij lekt lucht uit de long in de borstholte en kan de long inzakken. Als er teveel lucht lekt, kan de long niet goed ontplooien. Dit kan klachten geven van kortademigheid. Bijna altijd herstelt een klaplong uiteindelijk zonder verdere problemen.
Infectie
Bij elke chirurgische ingreep is er een kans op ontsteking of infectie. Dit kan gebeuren na dagen of weken, maar soms ook na vele jaren. Soms kan een dergelijke infectie met antibiotica worden behandeld, maar vaak is het beter de pacemaker en de draden tijdelijk te verwijderen. Pas nadat de infectie bestreden is, kan een nieuw pacemaker systeem ingebracht worden. De kans op infectie wordt groter naarmate de pacemaker-pocket vaker geopend moet worden.
Dislocatie (het loslaten van de draad in het hart)
Heel soms kan het voorkomen dat de draad losraakt en van zijn plaats raakt. Deze moet dan operatief op zijn plaats worden gelegd.
Trombose
Soms wordt de ader waar de draden ingebracht zijn, afgesloten door een bloedstolsel. Dit kan leiden tot zwelling of blauwe verkleuring van de arm of de hand. U dient dan contact op te nemen met uw cardioloog, zodat gestart kan worden met bloedverdunners.
Bij plaatsing van een micra pacemaker bestaat een kleine kans op een bloeding in de lies, trombose, verschuiving van de pacemaker en vocht in het hartzakje.
Ervaart u een van boven beschreven klachten, neemt dan contact op met de polikliniek Cardiologie.
Ontslag
Als alle controles hebben plaatsgevonden en u voelt zich goed, mag u met ontslag uit het ziekenhuis. De verpleegkundige verwijdert de infuusnaald beantwoordt uw laatste vragen en geeft adviezen over de verzorging van de wond en andere leefregels.
Regel vervoer naar huis, aangezien u niet zelfstandig mag deelnemen aan het verkeer.
U krijgt de volgende papieren mee:
- Een controleafspraak bij de cardioloog voor over vier tot zes weken. Bent u onder behandeling in een ander ziekenhuis? Maak dan zelf een afspraak voor over vier tot zes weken bij uw eigen cardioloog.
- Uw cardioloog en huisarts worden via een digitale brief op de hoogte gesteld van de opname.
- Een recept als uw medicijnen gewijzigd zijn of als u tijdens de opname bent gestart met nieuwe medicijnen. Dit is meestal alleen het geval als u al langer opgenomen ligt. Als u vóór de behandeling antistollingsmedicijnen via de trombosedienst gebruikte, wordt dit na de behandeling herstart.
- Een afspraak bij de pacemaker technicus voor over zes weken.
- Een pacemaker identificatiekaart. Hierop staat belangrijke informatie over het geïmplanteerde apparaat. Draag deze kaart altijd bij u en toon deze aan uw arts of tandarts voor iedere medische ingreep die u ondergaat.
Wanneer neemt u direct contact op?
Neem in onderstaande gevallen tijdens kantooruren contact op met de polikliniek Cardiologie in het Catharina Ziekenhuis:
- zwelling of blauwe verkleuring van de arm of hand;
- bij toenemende of plots optredende pijn;
- bij roodheid van de wond;
- bij zwelling of de aanwezigheid van pus ter hoogte van de pacemaker of in de lies als een micra pacemaker is geplaatst;
- bij klachten zoals duizeligheid en/of flauwvallen.
Ook na maanden tot jaren kan de huid blauw of bruin verkleuren en dun, gespannen en pijnlijk aanvoelen. U moet dat melden bij de polikliniek cardiologie. Dit kan een teken zijn van een beginnende infectie.
Leefregels in de eerste weken
Wondverzorging
Als de verdoving is uitgewerkt, kunt u wondpijn krijgen. Dit zal binnen enkele dagen afnemen. U kunt maximaal 4 keer per dag 1000 mg paracetamol innemen.
De wond is gelijmd dus er hoeft geen pleister op.
Als de wond goed droog is, mag u de avond van de ingreep weer douchen.
Spoel kort af en vermijd zoveel mogelijk dat shampoo of zeep op de wond komt. Dep de wond droog met een schone handdoek. Wrijf niet over de wond. Na 2 weken begint de lijm los te laten. U kunt de resten er afwrijven. Vanaf dat moment mag u baden of zwemmen.
De hechtingen onder de huid verdwijnen vanzelf. Het kan zijn dat ook aan de buitenkant van de wond een stukje hechtdraad zichtbaar is. Dit laat na enkele weken vanzelf los.
Bewegingen met schouder en arm
U mag de arm aan de kant van de pacemaker normaal gebruiken na implantatie. Ook mag u de arm boven het hoofd heffen om verstijving van het schoudergewricht te voorkomen. Dit heeft geen invloed op het eventueel loskomen van de draden in het hart. Iets of iemand tillen (kinderen, kleinkinderen) is geen probleem.
Activiteiten
- Fietsen en wandelen is direct toegestaan.
- Zwemmen is gedurende twee weken niet toegestaan.
- Sporten is toegestaan. Uitzondering hierop zijn sporten waarbij grote armbewegingen worden gemaakt aan de kant van de pacemaker zoals golf en tennis. Hier dient u zes weken mee te wachten omdat dit rek op de wond kan geven.
- Werken kunt u hervatten afhankelijk van het soort werk dat u verricht, uw conditie en het herstelproces.
Kleding
Draag het liefst comfortabele, niet knellende kleding.
Heeft u een pacemaker onder het sleutelbeen? Vermijd dan knellende kleding, korsetten en bretels; deze kunnen de wond irriteren. Een bh-bandje kan ook onplezierig aanvoelen. U kunt iets onder het bh-bandje aanbrengen om de druk op de wond te verminderen.
Leven met een pacemaker
Wat voelt u van de pacemaker?
De pacemaker en de aansluiting van de elektroden zijn vaak voelbaar onder het litteken en ook zichtbaar als een verdikking. Van de elektroden in het hart merkt u niets. Soms kan de pacemaker verschuiven in de pocket en bij sommige houdingen tegen de huid drukken. Dit kan gevoelig zijn. Als de pacemaker verder vrij onder de huid ligt zonder continue klachten te geven, is er geen probleem.
Een micra pacemaker is niet zichtbaar of voelbaar.
Autorijden met een pacemaker
U mag na 1 dag weer rijden mits de autogordel geen druk of irritatie geeft aan de wond. Voor categorie 2 rijbewijzen geldt een maximale geschiktheid van vijf jaar. Deze rijbewijshouders moeten iedere vijf jaar opnieuw een gezondheidsverklaring invullen.
Meer informatie over autorijden als pacemakerdrager, kunt u vinden op www.cbr.nl
Weer aan het werk
De eerste week na de implantatie wordt werken afgeraden, omdat de wond dan nog gevoelig is en moet genezen. Wanneer u uw werk kunt hervatten, is ook afhankelijk van het soort werk dat u verricht en uw conditie. Overleg met de bedrijfsarts wanneer u uw werk kunt hervatten. Houd rekening met de bewegingsbeperking van uw linkerarm, als de pacemaker links is ingebracht. Als de pacemaker rechts is ingebracht, houd dan rekening met een bewegingsbeperking van uw rechterarm.
Als u werkzaam bent op een werkplek met grote generatoren, krachtcentrales of inductieovens, kan deze apparatuur de werking van de pacemaker beïnvloeden. Ook wanneer u lasser bent of op een andere manier te maken heeft met sterke elektromagnetische velden, moet u met de cardioloog en de pacemaker technicus overleggen in hoeverre uw werk invloed heeft op de pacemaker.
Invloed van elektromagnetische velden
Sterke elektromagnetische velden kunnen stoorsignalen geven waardoor de werking van de pacemaker tijdelijk verstoord kan raken. Vaak merkt u hier niets van. Zodra u zich van de bron verwijdert, gaat de pacemaker weer normaal functioneren. Elektromagnetische velden die sterk genoeg zijn om de pacemaker te beïnvloeden, komen meestal slechts voor in industriële omgevingen. Huishoudelijke apparaten hebben bij normaal gebruik over het algemeen geen invloed op de pacemaker, mits het apparatuur betreft die in goede staat van onderhoud verkeert en elektrisch goed geaard is.
Houd bij elektrisch gereedschap, afhankelijk van het apparaat, 15 tot 30 centimeter afstand. Deze afstand geldt vooral, omdat het trillen tegen de pacemaker de aansluiting van de elektroden zou kunnen beschadigen. Het gebruik van mobiele telefoons vormt geen gevaar voor uw pacemaker. U mag deze echter niet in het borstzakje boven de pacemaker bewaren.
Let ook op bloemcorsages, deze worden soms met magneetjes vastgemaakt. Deze mag u niet met een magneet dragen, want dan komt de magneet te dicht bij de pacemaker.
U kunt zonder problemen door antidiefstalpoortjes in winkels lopen als u daar op wandelsnelheid doorheen gaat en er niet in stil blijft staan of op leunt.
Het passeren van de detectiepoortjes op de luchthaven met een implantaat kan in principe gebeuren zonder risico voor beschadigingen, als u er in een normaal tempo doorheen loopt en niet stil blijft staan in het poortje maar pas ongeveer een meter daarna. Toch blijft het mogelijk dat het poortje reageert omdat de implantaten metaaldelen bevatten. Daarom luidt het algemene advies: identificeer u door middel van uw ID-kaart als drager van een pacemaker.
De bodyscan die tegenwoordig op steeds meer luchthavens gebruikt wordt, levert voor dragers van een pacemaker geen enkel risico.
Als u een specialist of tandarts bezoekt, is het goed te melden dat u pacemaker drager bent. Er zijn bepaalde onderzoeken of behandelingen die vermeden moeten worden of waarbij voorzorgsmaatregelen genomen moeten worden (denk hierbij aan het gebruik van een elektrisch mes tijdens een operatie of een MRI scan). Vraag de specialist bij twijfel contact op te nemen met de cardioloog.
Sporten/lichaamsbeweging
Het dragen van een pacemaker is geen reden om van sport of een andere vrijetijdsbesteding af te zien. Wel kan het zijn dat de cardioloog u een bepaalde vorm van sport of beweging afraadt vanwege de onderliggende hartziekte. Bouw uw activiteiten geleidelijk aan op. Laat u vergezellen door iemand die op de hoogte is van uw situatie. Vermijd bij een pacemaker met elektroden bij voorkeur contactsporten, zoals judo, karate, basketbal en handbal vanwege het risico op verplaatsing en beschadiging van de elektroden. Bij een eenmalige harde klap zal misschien alleen de huid beschadigen. De pacemaker zelf is gemaakt van titanium en zo goed in elkaar gelast dat het niet waarschijnlijk is dat deze kapot gaat.
De pacemaker staat seksueel contact niet in de weg. De onderliggende ziektegeschiedenis, angstgevoelens en het gebruik van bepaalde medicatie kunnen echter belemmerend werken in de seksuele beleving.
Mammografie
Alle vrouwen van 50 tot en met 75 jaar krijgen elke twee jaar een uitnodiging voor het Bevolkingsonderzoek Borstkanker. Als pacemaker draagster kunt u gewoon aan het onderzoek deelnemen. Wel zijn er enkele aandachtspunten voor mensen met een pacemaker in het sleutelbeengebied:
- Geef zelf bij het onderzoek aan dat u pacemaker draagster bent.
- De pacemaker mag niet opzij ‘geduwd’ worden.
- Als u een pijnlijk gevoel op en rond de pacemaker en het litteken heeft, moet u dit melden. De laboranten kunnen daar dan rekening mee houden bij het aandrukken van de borst.
Technische controle
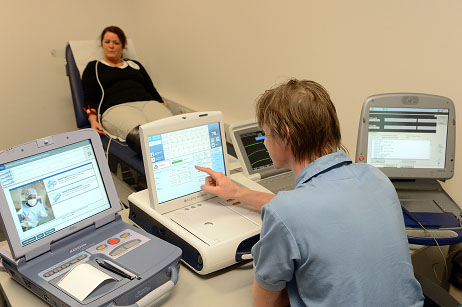
Twee maanden na de implantatie komt u voor een fysieke controle op de polikliniek. De controle duurt ongeveer een kwartier. U neemt plaats op een onderzoekstafel waarna de technicus vier elektroden aanbrengt op uw armen en benen om het hartritme in beeld te brengen. Met behulp van een programmer leest de technicus alle instellingen en opgeslagen gegevens uit de pacemaker. Dit is pijnloos. Wel kunt u uw hart even sneller voelen kloppen of een vreemd gevoel in uw keel ervaren. Ook kijken wij naar de levensduur van de batterij, de kwaliteit van de elektroden, of u hartritmestoornissen heeft gehad en welke therapie de pacemaker daarop heeft afgegeven. Zonodig kunnen wij de instellingen aanpassen. De fysieke controles herhalen wij, afhankelijk van het type pacemaker dat u heeft om de 6 tot 36 maanden.
Thuismonitoring
Voor patiënten die in het Catharina Ziekenhuis onder behandeling zijn van een cardioloog wordt de pacemaker ook dagelijks gecontroleerd via thuismonitoring.
Met thuismonitoring kunnen we op afstand uw hartritme en het technisch gedeelte van de pacemaker in de gaten houden. Hierdoor merken wij veranderingen vroegtijdig op en kunnen wij eventuele problemen snel aanpakken. U hoeft minder vaak naar het ziekenhuis te komen voor controle, terwijl we u toch de gewenste zorg kunnen geven. Thuismonitoring gaat via een transmitterkastje dat u meekrijgt na de implantatie. Deze dient u in de slaapkamer te plaatsen en aan te sluiten aan het stroomnet. Soms is het ook mogelijk om de zendingen te doen via een app op de smartphone. Zorg daarom dat u bij opname uw telefoon meebrengt naar het ziekenhuis en dat deze is opgeladen.
Ieder merk pacemaker heeft een andere app en/of transmitterkastje U krijgt na de implantatie instructies mee op papier die voor u van toepassing zijn. Enkele dagen na de implantatie controleren wij of wij zendingen binnenkrijgen. Als dit niet gelukt is, nemen wij contact met u op. Wij controleren u op afstand en nemen contact op indien er bijzonderheden zijn. Wij doen verschillende controles:
Nachtelijke controles
Iedere nacht kan uw thuismonitor of telefoon automatisch gegevens zenden. Als er bijzonderheden zijn, krijgen wij daarvan een melding. Wij bekijken de melding. Is er niets aan de hand dan hoort u niets. Is er wel iets aan de hand dan nemen wij contact met u op.
Periodieke controles
Dit is een uitgebreide controle van uw pacemaker. Deze plannen we één tot meerdere keren per jaar in, afhankelijk van uw situatie. U hoeft hiervoor niets te doen. Na een periodieke controle brengen wij u altijd op de hoogte van de uitslag, ook als wij geen bijzonderheden vinden.
Als u hartritmestoornissen voelt, kunt u -alleen na telefonisch overleg met de afdeling Remote Care of als wij erom vragen- zelf een handmatige zending doen zodat de pacemaker technicus direct mee kan kijken.
Meer informatie over thuismonitoring vindt u op https://www.catharinaziekenhuis.nl/behandelingen/remote-care/
Verwisselen pacemaker generator
De levensduur van de batterij van de pacemaker is vijf tot twaalf jaar; dit is afhankelijk van het type pacemaker en hoe vaak deze in werking moet komen. Wanneer tijdens de technische controle is gebleken dat de batterij van de pacemaker aan vervanging toe is, wordt normaliter een pacemaker vervanging gepland (de elektroden blijven in dat geval liggen). Zie voor betreffende brochure de website van het Catharinaziekenhuis.
Overlijden
Bij overlijden moet de pacemaker onder het sleutelbeen verwijderd worden. Dit dient doorgegeven te worden aan de begrafenisondernemer. De pacemaker bestaat uit onderdelen die als chemisch afval worden beschouwd.
Meer informatie
Nederlandse Hartstichting
De Nederlandse Hartstichting strijdt tegen hart- en vaatziekten. Zij investeert in onderzoek naar hart- en vaatziekten in Nederland. Zij geeft hoogwaardige en efficiënte voorlichting over een gezonde leefstijl en initieert innovatieve verbeteringen in preventie en zorg.
070 – 315 55 55
www.hartstichting.nl
RIVM
Via de website van het RIVM is de folder “Elektromagnetische velden en medische hulpmiddelen” te downloaden.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij leiden artsen, verpleegkundigen en andere zorgverleners op. Dit betekent dat ook een zorgverlener in opleiding uw behandeling, onderzoek of operatie kan uitvoeren. Maar dit is niet altijd zo. Uw veiligheid staat altijd bij ons voorop. Als een zorgverlener in opleiding u helpt, werkt deze altijd onder begeleiding van een gediplomeerd zorgverlener. Als u niet wilt dat een zorgverlener in opleiding u helpt, dan kunt u dit met uw arts bespreken.
Vragen
Heeft u na het lezen van deze folder nog vragen? Na de ingreep kunt u bij vragen een afspraak maken met de pacemakertechnicus of cardioloog.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Cardiologie
040 – 239 70 00
Secretariaat Hartkatheterisatie en planning 040 – 239 57 55 (ma t/m vrij tussen 9.00 en 10.00 uur).
Pacemakercontrole
040 – 239 70 00 (tijdens kantooruren)
040 – 239 91 11 (buiten kantooruren bij spoedgevallen, vraag naar de dienstdoende assistent cardiologie)
Hartlounge
040 – 239 57 80
Extra informatie: pacemaker indicaties
Er zijn verschillende indicaties om een pacemaker te plaatsen ter behandeling van bradycardie. Het type pacemaker, de hoeveelheid elektroden en de positie van de elektroden is afhankelijk van het onderliggend ziektebeeld. Ook een combinatie van onderstaande ziektebeelden is mogelijk waardoor plaatsing van twee elektroden nodig kan zijn.
Uw cardioloog kan u vertellen welke indicatie bij u van toepassing is.

Sinusknoop dysfunctie
Bij dit ziektebeeld geeft de sinusknoop op sommige momenten geen of in een te traag tempo prikkels af. Sinusknoopstoornissen komen vooral voor bij ouderen. Ook bepaalde geneesmiddelen en een traag werkende schildklier kunnen sinusknoopdysfunctie veroorzaken. Bij sinusknoop dysfunctie wordt een pacemaker met één elektrode in de rechterboezem geplaatst. Deze neemt de prikkelvorming in de boezem bij bradycardie over. De verdere geleiding verloopt vervolgens op de normale, natuurlijke manier via de AV-knoop naar de hartkamers.
AV- blok
Bij een AV-blok worden de prikkels die vanuit de boezems de AV knoop bereiken, niet goed doorgegeven aan de kamers.
Veel voorkomende oorzaken van een AV-blok zijn ouderdom en bijwerking van medicijnen tegen hartritmestoornissen. Soms wordt de AV-knoop beschadigd tijdens een acuut hartinfarct. Ook een behandeling van een ritmestoornis in de buurt van de AV- knoop of een hartklepoperatie kan tot schade van de AV-knoop leiden. Bij een AV-blok wordt een pacemaker met twee elektroden geplaatst. De eerste elektrode ligt in de rechter boezem en signaleert of en wanneer de boezems samentrekken. De tweede elektrode ligt in de rechterhartkamer en stimuleert de kamers wanneer ze in een te laag tempo samentrekken of wanneer er te lange pauzes ontstaan. Het kan ook zijn dat de tweede elektrode niet in de rechterhartkamer wordt geplaatst maar dat de cardioloog gebruik maakt van de zogenaamde linker bundelpacing techniek waarbij één elektrode beide hartkamers tegelijk stimuleert door deze in het tussenschot tussen de beide hartkamers te plaatsen.
Pacemaker bij boezemfibrilleren
Boezemfibrilleren is een hartritmestoornis waarbij de elektrische prikkel niet in de sinusknoop ontstaat maar op meerdere plaatsen in de boezems. Dit zorgt voor veel kleine elektrische stroompjes. Dit heeft tot gevolg dat de boezems trillen in plaats van gelijktijdig samentrekken. Daardoor wordt er minder bloed de kamers ingepompt. Alle prikkels bereiken vanuit de boezem de AV- knoop. Normaal laat de AV-knoop elke prikkel vanuit de boezems door naar de kamers. Bij een aanbod van veel prikkels lukt dit niet. De AV-knoop geeft de prikkels dan door naar de hartkamers in een onregelmatig tempo en met wisselende snelheid. Wanneer er veel pauzes zijn in het doorgeven van prikkels, ontstaat er een trage hartslag. Een pacemaker met één elektrode in de rechterhartkamer biedt dan uitkomst. Deze stimuleert de hartkamers als de pauze te lang wordt.
Soms gaat boezemfibrilleren juist gepaard met een hele hoge, onregelmatige hartslag in de kamers. De AV-knoop geeft dan veel prikkels door aan de hartkamers. De tijd tussen de hartslagen is dan zo kort dat de hartkamers niet de kans krijgen zich goed te vullen met bloed. Er wordt te weinig zuurstofrijk bloed het lichaam ingepompt. Als gevolg hiervan kunt u zich moe, duizelig en kortademig voelen.
Wanneer het niet lukt om deze snelle hartslag te verhelpen of deze te vertragen met medicijnen, kan de cardioloog besluiten tot een his-ablatie. Bij een his-ablatie schuift de arts onder plaatselijke verdoving een dun slangetje met daarin een draad via de ader in de lies naar het hart tot net na de AV-knoop, bij de bundel van his. Het uiteinde van de draad wordt verhit. De arts maakt littekens door het hartweefsel te beschadigen. Deze littekens zorgen er voor dat de elektrische prikkels die het hartritme verstoren, worden geblokkeerd na de AV knoop, bij de bundel van his. Daardoor bereiken ze de kamers niet meer en kunnen de kamers niet meer op hol slaan. Consequentie van een his-ablatie is dat geen enkele prikkel de kamer meer bereikt. De cardioloog heeft dan als het ware een blok gemaakt. U heeft blijvend een pacemaker nodig om de kamers te laten samentrekken. Deze wordt enkele weken voor de his-ablatie geplaatst.
U komt dus voor twee behandelingen naar de hartlounge. Bij de eerste opname wordt de pacemaker geplaatst. Enkele weken later, als de pacemakerwond is genezen, komt u voor de tweede behandeling, de his-ablatie. Dan wordt definitief de verbinding tussen de boezems en de kamers verbroken. De pacemaker wordt dan aangezet en zal iedere hartslag de kamers stimuleren tot een rustige en regelmatige samentrekking, zonder gehinderd te worden door onrustige snelle prikkels uit de boezems. Vanaf dat moment zult u niet meer de vervelende bijwerkingen van het boezemfibrilleren ervaren. Na de his-ablatie heeft u vier uur bedrust. Na een uur in beweging te zijn gekomen, mag u met ontslag, mits de lies geen tekenen van nabloeding of infectie vertoont.
Hartfalenpacemaker bij linkerbundeltakblok
Bij het linkerbundeltakblok verloopt de prikkelgeleiding door de kamers niet goed. De linkerbundeltak is geblokkeerd waardoor de prikkel eerst snel door de rechterbundel naar de rechterkamer gaat en daarna pas via een tragere weg de linkerhartkamer bereikt.
Als gevolg hiervan pompt de buitenwand van de linkerhartkamer later samen dan de rest van de hartspier. Hierdoor wordt er minder bloed het lichaam ingepompt dan bij een gelijktijdige samentrekking. Dit heeft klachten van hartfalen, zoals kortademigheid en vermoeidheid tot gevolg.
Het effect van het linkerbundeltak blok kan verholpen worden door de implantatie van een hartfalenpacemaker.
Op de pacemaker zijn twee elektroden aangesloten. De eerste elektrode ligt in de rechterboezem en kijkt of en wanneer de boezems zijn samengetrokken. De tweede elektrode ligt in het tussenschot tussen de beide kamers juist onder de blokkade van de linkerbundel. Iedere hartslag wordt via deze tweede draad een pulsje gegeven aan de hartkamers. Omdat deze net na de blokkade wordt afgegeven, volgt de prikkel daarna het natuurlijke geleidingssysteem en trekken de kamers weer tegelijkertijd of synchroon samen. Dit wordt ook wel Cardiale Resynchronisatietherapie (CRT) genoemd. Als het tussenschot erg stug of verkalkt is, kan de cardioloog ook 1 elektrode in de rechterkamer leggen en 1 elektrode in een ader aan de buitenkant van de linkerhartkamer.
In driekwart van de gevallen verbetert de pompfunctie van het hart door Cardiale Resynchronisatie Therapie. Uw hartfalen vermindert en daarmee de symptomen van benauwdheid en vermoeidheid in rust of na geringe inspanning. Ook als u nog weinig klachten heeft van hartfalen, voorkomt of vermindert Cardiale Resynchronisatie Therapie problemen in de toekomst.
