Dotterbehandeling van het hart (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Dotterbehandeling van het hart (Folder)
Binnenkort wordt u opgenomen op de afdeling Hartlounge voor een dotterbehandeling van de kransslagaders van het hart. Dit wordt ook wel een PCI-behandeling genoemd. PCI staat voor Percutane Coronaire Interventie. In deze folder vindt u informatie over uw opname op de afdeling en richtlijnen voor thuis.
Video over de Hartlounge en de behandeling
Voor deze behandeling wordt u opgenomen op de Hartlounge van het Catharina Ziekenhuis. Om u goed te kunnen voorbereiden op deze opname is het raadzaam om de video te bekijken. In deze video ziet u alles wat u moet weten over uw behandeling op de Hartlounge van het Catharina Hart- en Vaatcentrum.
Bekijk de voorlichtingsvideo over de dotterbehandeling van het hart of scan de QR-code. 
De informatie die u kunt vinden op overige sites, zoals de Nederlandse Hartstichting, kunt u gebruiken als achtergrondinformatie en heeft een algemeen karakter.
Dag van de behandeling
Voorafgaand aan de opnamedag geeft de secretaresse geeft u telefonisch of per brief het tijdstip door waarop u op de afdeling Hartlounge wordt verwacht. Houdt u er rekening mee dat u een tijdje moet wachten voordat de behandeling plaatsvindt en dat er altijd wijzigingen kunnen optreden in het tijdstip van de behandeling in verband met spoedgevallen. Neem eventueel een boek, puzzel of spel mee als afleiding.
Op de afdeling worden u en uw naaste ontvangen door een verpleegkundige. Er vindt een opnamegesprek plaats, waarin u uitleg krijgt over wat er gaat gebeuren en eventuele vragen aan bod komen. Het is voor één naaste toegestaan om zowel het opname- als ontslaggesprek bij te wonen. Het overige deel van de dag dat u bij ons verblijft is bezoek niet toegestaan.
Aansluitend vinden de voorbereidende onderzoeken voor de dotterbehandeling plaats. De verpleegkundige maakt een ECG (hartfilmpje) en controleert uw bloeddruk, polsslag en temperatuur en er wordt bij u een infuusnaald ingebracht. Mogelijk wordt u lichamelijk onderzocht door de zaalarts of de verpleegkundig specialist.
Gebruikt u medicijnen, neem deze dan op de dag van opname in de originele verpakking mee, inclusief de medicatielijst. Eventueel wordt uw medicatie in verband met de behandeling aangepast, dit hoort u wanneer de datum van de ingreep bekend is.
U hoeft voor deze behandeling niet nuchter te blijven. U mag dus gewoon eten, drinken en uw medicijnen innemen, tenzij er met u iets anders is afgesproken.
De behandeling
U wordt van de Hartlounge naar de Hart Catheterisatie Kamer (HCK) gebracht. Via de lies of via de pols wordt er een ballonkatheter naar het hart gebracht, naar de vernauwing in de kransslagader. Hierbij wordt contrastvloeistof toegediend. Als de ballon zich op de plaats van de vernauwing bevindt, wordt hij een aantal seconden opgeblazen. Door het opblazen wordt de vernauwing weggedrukt. De slagader wordt op die plaats dus wijder gemaakt. Tijdens het opblazen van de ballon kunt u dezelfde klachten krijgen als de klachten waarmee u bent opgenomen. De klachten kunnen langer aanhouden, soms zelfs enkele dagen. Indien u deze klachten krijgt, meld dit dan bij de verpleegkundige of cardioloog.
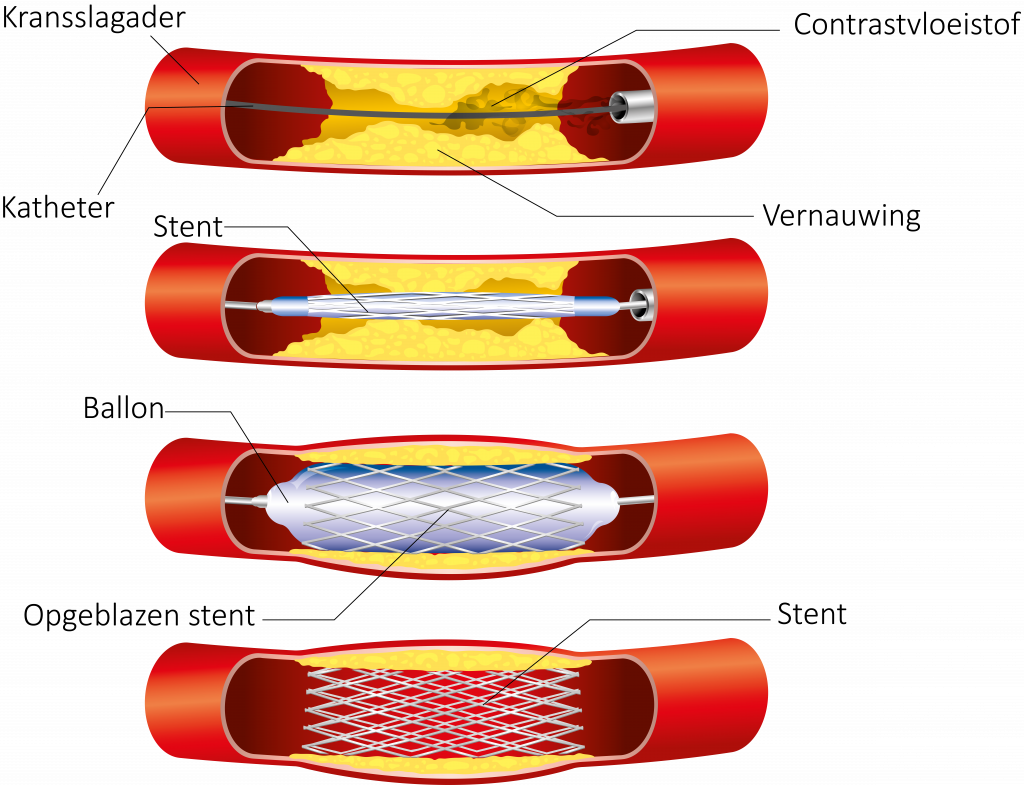
Ballondilatatie
In veel gevallen (meer dan 90%) plaatst de cardioloog een stent. Dit is een metalen cilindertje van gaas, te vergelijken met een veertje in een ballpen. Bij het aanbrengen is de stent op de ballonkatheter bevestigd.
Het ballonnetje wordt opgeblazen, de stent ontvouwt zich en drukt zich vast tegen de binnenwand van de kransslagader. De stent blijft na het verwijderen van de katheter zitten. De stent houdt het vat goed open. De kans op een nieuwe vernauwing is daarmee kleiner geworden. De stent kan ook een medicijn bevatten waarmee de kans op een vernauwing nog kleiner wordt. De cardioloog spuit contrastvloeistof in de katheter om te zien hoe het resultaat is. U kunt een warm gevoel krijgen door de contrastvloeistof.
Stent
Vóór de dotterbehandeling krijgt u twee tabletten clopidogrel (of soortgelijk medicijn), als u dit medicijn nog niet gebruikt. Dit is een bloedverdunner die ervoor zorgt dat er geen bloedstolsels aan de stent vast gaan zitten.
Dit is nodig omdat een stent een lichaamsvreemd voorwerp is. In principe moet u, als u een stent heeft gekregen, na de behandeling iedere dag één tablet clopidogrel (of soortgelijk medicijn) slikken. Hoe lang u dit tablet moet blijven slikken, is afhankelijk van de behandeling en krijgt u te horen van de cardioloog of verpleegkundige.
De tijdsduur van de dotterbehandeling is wisselend, maar houdt u rekening met ongeveer een uur tot anderhalf uur. Na terugkomst op de afdeling worden uw bloeddruk en hartslag enkele malen gemeten. Ook wordt het wondje in de lies of pols gecontroleerd. Mocht u na de behandeling wederom pijnklachten krijgen of houden, meld dit dan direct bij de verpleegkundige.
Na de behandeling gaat u terug naar de afdeling Hartlounge. Na afloop van het onderzoek kan de insteekopening in de slagader op verschillende manieren gesloten worden:
- Met een drukverbandje om de pols: als het onderzoek via de pols is gedaan, wordt de insteekopening van de slagader op die plek gesloten met een drukbandje met lucht. Dit bandje dient u ongeveer 2,5 uur te dragen. De verpleegkundige zal de druk die dit bandje uitoefent op de pols geleidelijk verminderen door er lucht uit te halen. U krijgt na de behandeling een mitella.
- Met een plugje (Angio-seal): indien de behandeling via de liesslagader is verricht, kan hier een plugje ingebracht worden. Door het plugje voorzichtig terug te trekken, wordt de insteekopening van de slagader gesloten. Daarna brengt de verpleegkundige een sponsje aan en is de wond gesloten. Er is een kleine kans dat u terugkomt op de afdeling met de lieskatheter nog in de lies. Dit kan er mee te maken hebben dat het bloed nog te dun is als gevolg van de behandeling, of dat er medicijnen toegediend worden via de lieskatheter. Hierbij bepaalt de arts of en hoe lang u deze medicijnen moet krijgen, meestal is dit 12 of 24 uur. Als het bloed dik genoeg is, verwijdert een bevoegd verpleegkundige de lieskatheter. Na verwijdering van de katheter wordt de lies een half uur afgedrukt. Daarna krijgt u een drukverband om de lies voor vier tot zes uur.
- Drukverband om de lies: indien u een drukverband krijgt, moet u plat op bed blijven liggen met maximaal één hoofdkussen en de hoofdsteun van het bed iets omhoog. Afhankelijk van de dikte van de lieskatheter moet u het drukverband vier tot acht uur dragen. Hierna wordt het drukverband verwijderd. Het is de bedoeling dat u nu gedurende minimaal een uur uit bed bent. Hierna controleert de zaalarts of verpleegkundig specialist uw lieswond. Als de resultaten in orde zijn, mag u naar huis.
Tip: trek makkelijk zittende kleding aan. Het liefst een shirt zonder knopen en met wijdere mouwen. Daarnaast het liefst een broek met elastiek en zonder knoopsluiting, zoals bijvoorbeeld een joggingbroek.
Risico’s en complicaties
Iedere behandeling brengt risico’s met zich mee, zo ook een dotterbehandeling.
- Doordat tijdens de behandeling de slagader wordt aangeprikt in de lies of pols, bestaat na de behandeling het risico op bloedingen en/of blauwe plekken in de lies of pols (5%).
- De kans bestaat dat u tijdens de dotterbehandeling een hartinfarct krijgt. Vaak is deze complicatie snel te verhelpen (<1%).
- De kans bestaat dat u een ritmestoornis krijgt tijdens de behandeling. In bijna alle gevallen is dit snel te verhelpen (<1%).
- U kunt een allergische reactie krijgen op gebruikte materialen, zoals de stickers die gebruikt worden bij de hartritmebewaking, pleisters, jodium, contrastvloeistof of medicijnen (1%).
- Het kan gebeuren dat er tijdens of net na de behandeling met spoed opnieuw moet worden gedotterd, eventueel op een andere plaats in de kransslagader (< 1%);
- Een spoedoperatie is soms nodig als er ernstige acute complicaties optreden tijdens het dotteren (< 1%).
- Herseninfarct (<1%)
- Overlijden (<1%)
Voor aanvullende vragen kunt u contact opnemen met uw cardioloog.
U mag in principe dezelfde dag nog naar huis. Het ontslag kan tot 22.30 uur plaatsvinden. Indien dit afwijkt, informeert de verpleegkundige of de arts u hierover.
Ontslag
Bij het ontslag krijgt u het volgende mee:
- De (nieuwe) medicijnen of eventueel een recept hiervoor;
- Een afspraak bij de cardioloog van het Catharina Ziekenhuis, als u hier patiënt bent. Als u bij een cardioloog uit een ander ziekenhuis onder behandeling bent, dient u zelf een afspraak te maken voor over ongeveer vier tot zes weken. Uw cardioloog krijgt een brief van de polikliniek Cardiologie.
Leefregels
Wondverzorging
Tijdens de dotterbehandeling is een slagader aangeprikt, waardoor een insteekopening is ontstaan; dit is het gaatje waar we tijdens de dotterbehandeling naar binnen zijn gegaan. Er is een buisje uit de pols of lies verwijderd en de insteekopening is afgedrukt met een drukverband, plug (Angio-Seal) of polsbandje.
De verpleegkundige in het ziekenhuis heeft een pleister op de insteekopening gedaan. Deze mag u er in de avond zelf afhalen. Is een pleister vochtig? Vervang deze dan door een nieuwe, droge pleister. Door een vochtige pleister kan infectie van het wondje optreden.
Heeft de dotterbehandeling via de lies plaatsgevonden, dan kan er een bloeduitstorting op de aanprikplek ontstaan. Deze kan tot het scrotum en de knieën uitzakken. De bloeduitstorting verkleurt langzaam en verdwijnt vanzelf na een week of zes. Als de bloeduitstorting geen pijn doet en beperkt blijft, hoeft u zich daar geen zorgen over te maken.
Autorijden/fietsen
Geadviseerd wordt om de eerste 48 uur (twee dagen) niet zelf auto te rijden of te fietsen. Tijdens het autorijden of fietsen komt er veel druk op de pols of lies met het risico op een nabloeding. Indien u (recent) een hartinfarct heeft gehad, meld dit dan. Dit heeft consequenties voor de leefregels die voor u van toepassing zijn.
Lichamelijke activiteit
U mag de arm de eerste 24 uur na de behandeling niet gebruiken. De eerste 48 uur na de behandeling via de pols mag u niet duwen, tillen of trekken. Bent u gedotterd via de lies, dan mag u 48 uur niet tillen, persen bij de toiletgang en moet u rustig traplopen.
Voor een goede genezing van de wond is het belangrijk dat u niet te veel druk op de slagader uitoefent. Na twee dagen mag u uw activiteiten weer rustig aan hervatten. Bouw dit geleidelijk aan op.
Baden en douchen
De eerste vier dagen na het onderzoek mag u niet in bad, naar de sauna of zwemmen. Dit heeft te maken met de hygiëne. U mag vanaf de dag na het onderzoek kort douchen.
Sporten
Na een week kunt u het sporten hervatten.
Wat doen bij een slagaderlijke bloeding?
- Rijd niet zelf naar het ziekenhuis! Door bloedverlies kunt u flauwvallen.
- Bel 112.
- Ga plat liggen, bijvoorbeeld op de grond, een bed of een bank.
- Probeer de bloeding onder controle te krijgen door met twee vingers krachtig te drukken boven de insteekplaats (indien mogelijk door iemand anders).
Opnieuw klachten
Hoewel het resultaat na de dotterbehandeling over het algemeen goed is, bestaat er een kans dat de vernauwing terugkomt. U kunt dit merken doordat de klachten van vóór de dotterbehandeling opnieuw optreden. Meestal merkt u deze klachten het eerst bij inspanning. De klachten komen slechts zelden in rusttoestand terug. Komen de klachten terug, gebruik dan eventueel Isordil 5 mg of Nitrolingual spray onder de tong, indien uw eigen arts dit middel heeft voorgeschreven. Ga hierbij altijd zitten of liggen, aangezien u bij gebruik van deze middelen duizelig kunt worden. Als de klachten na het innemen van de medicijnen snel verminderen, neemt u contact op uw huisarts. Als de klachten aanhouden, neem dan na vijf minuten een tweede tablet of spray onder de tong. Gaat de pijn dan nog niet over, neem dan direct contact op met uw huisarts. Uw huisarts zal u meestal doorverwijzen naar uw cardioloog. Gebeurt dit buiten kantooruren, neem dan direct contact op met 112.
De kans dat de klachten terugkomen, is de eerste zes maanden na de dotterbehandeling het grootst.
Algemene richtlijnen
Stoppen met roken, een gezonde voeding en voldoende lichaamsbeweging zijn de belangrijkste stappen die u kunt nemen om de kans op terugkeren van de klachten waar u voor behandeld bent, te verkleinen. Daarnaast is het belangrijk dat u uw medicijnen blijft innemen volgens het voorschrift van de arts. De verpleegkundige neemt bij het ontslag uw medicijnlijst met u door.
Er zijn natuurlijk ook factoren van belang waarop u zelf geen invloed heeft, zoals het geslacht, de leeftijd, suikerziekte en erfelijkheid.
Dit alles mag u niet beletten een normaal leven te leiden.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij leiden artsen, verpleegkundigen en andere zorgverleners op. Dit betekent dat ook een zorgverlener in opleiding uw behandeling, onderzoek of operatie kan uitvoeren. Maar dit is niet altijd zo. Uw veiligheid staat altijd bij ons voorop. Als een zorgverlener in opleiding u helpt, werkt deze altijd onder begeleiding van een gediplomeerd zorgverlener. Als u niet wilt dat een zorgverlener in opleiding u helpt, dan kunt u dit met uw arts bespreken.
Wetenschappelijk onderzoek
In het Hartcentrum van het Catharina ziekenhuis vindt veel wetenschappelijk onderzoek plaats. Dit heeft als doel om bestaande behandelingen te verbeteren of om nieuwe, betere of efficiëntere behandelingen te ontwikkelen. Deelname aan zo’n wetenschappelijk onderzoek gebeurt alléén met toestemming van de patiënt. Indien u voor een studie in aanmerking komt, wordt dit van te voren met u besproken en wordt u ingelicht over wat dit voor u inhoudt en wat de voor- en nadelen van deelname kunnen zijn. De betreffende informatie wordt ook schriftelijk aan u verstrekt, zodat u alles nog eens kunt doorlezen of eventueel kunt bespreken met uw partner, familie of andere derde persoon, alvorens u toestemming geeft. Soms zijn er studies waarbij pas tijdens de hartkatheterisatie of dotterbehandeling duidelijk wordt of u voor de betreffende studie in aanmerking komt. Dat zijn met name studies waarbij pas tijdens het zichtbaar maken van de kransslagaderen (dus tijdens het onderzoek zelf) blijkt dat u in aanmerking komt voor deelname. In dat geval zal uw behandelend arts zo duidelijk mogelijk uitleggen wat de studie inhoudt en wat de mogelijke voor- en nadelen zijn. Er kan dan op de hartkatheterisatiekamer een verkort toestemmingsformulier namens u worden ondertekend door een getuige, waarna u aan de studie kunt deelnemen. Zodra u dan weer terug bent op de afdeling of in de hartlounge, krijgt u het volledige informatie formulier en kan nogmaals worden uitgelegd wat de studie inhoudt.
Wetenschappelijk onderzoek in het Catharina Ziekenhuis wordt uitgevoerd in strikte overeenstemming met alle wet- en regelgeving, zijn altijd goedgekeurd door een onafhankelijke Medisch Ethische Toetsingscommissie en garanderen de bescherming van uw privacy.
Vragen
- Met vragen over afspraken kunt u telefonisch contact opnemen met de polikliniek Cardiologie.
- Als u geen bloeding, zwelling of pijn op de borst heeft, maar u het toch niet helemaal vertrouwt, ook dan kunt u het beste telefonisch contact opnemen met de polikliniek Cardiologie.
- Wilt u vooraf iets weten over het onderzoek, of heeft u achteraf nog andere vragen, dan kunt u bellen naar de afdeling Hartlounge.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
|www.catharinaziekenhuis.nl
Polikliniek Cardiologie
040 – 239 70 00
Secretariaat Hartkatheterisatie en planning
040 – 239 57 55
(ma t/m vrij tussen 09.00 en 10.00 uur)
Afdeling Hartlounge/Nightstay
040 – 239 57 80
Routenummer(s) en overige informatie over de afdeling Cardiologie kunt u terugvinden op www.catharinaziekenhuis.nl/cardiologie
Belangrijke adressen
Nederlandse Hartstichting
Prinses Catharina-Amaliastraat 10
2496 XD Den Haag
070 – 315 55 55
Postadres
Postbus 300
2501 CH Den Haag
Informatielijn Nederlandse Hartstichting
0900 – 300 03 00
Bereikbaar op werkdagen tussen 9.00 en 17.00 uur, ook voor het bestellen van foldermateriaal.
www.hartstichting.nl
info@hartstichting.nl
Hartpatiënten Nederland
Zwartbroekstraat 19
6014 JL Roermond
Bereikbaar op werkdagen van 9.00 uur tot 17.00 uur
0475 – 31 72 72
www.hartpatienten.nl
roermond@hartpatienten.nl
Harthulplijn
De harthulplijn is 24 uur per dag te bereiken en biedt een luisterend oor aan hartpatiënten en hun naasten.
Telefoonnummer: 0900-427 8278 (€ 0,60 per gesprek)
Eindhovense Hart- en Trimstichting (EHTS)
Secretariaat: de heer Damen
040 – 281 56 33
www.ehts.nl
info.ehts@onsneteindhoven.nl
Sport- en spelactiviteiten en recreatief zwemmen onder deskundige begeleiding.
Bel gerust om een keer te komen kijken. Vraag wel eerst uw cardioloog of huisarts toestemming om hieraan deel te nemen. Voor informatie over revalidatie in andere plaatsen kunt u contact opnemen met uw huisarts.
Harten Twee
Professor Bronkhorstlaan 2
3723 MB Bilthoven
030 – 659 46 53
www.harten-twee.nl
Harteraad
Prinses Catharina-Amaliastraat 10
2496 XD Den Haag
088 – 11 11 600
www.harteraad.nl
info@harteraad.nl
