Perianale fistel (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Perianale fistel (Folder)
U heeft met uw behandelaar gesproken over een perianale fistel. In deze folder vindt u meer informatie over deze aandoening en de behandeling hiervan. Het is goed u te realiseren dat de situatie voor u anders kan zijn dan hier beschreven is. Als dat zo is informeert de chirurg of de physician assistant (PA) u hierover.
Wat is een perianale fistel?
Wanneer één van de anale klieren ontstoken raakt, kan er een abces ontstaan. Zo’n abces is een zakje gevuld met pus dat een weg naar buiten zoekt. Op die manier ontstaat een gangetje, dat ook na genezing van het abces kan blijven bestaan. Het loopt meestal vanuit het anale kanaal naar de huid rondom de anus. We noemen dit een perianale fistel.
Omdat de fistel een open verbinding tussen de anus en de huid is, kan er langs deze weg vocht, pus, lucht en soms zelfs ontlasting ontsnappen. Het vervelende van fistels is dat ze nooit vanzelf sluiten. Gelukkig zijn er verschillende behandelingen mogelijk.
In deze folder bespreken we wat fistels zijn, hoe deze ontstaan én hoe deze behandeld kunnen worden.
Vier typen fistels
Er zijn vier typen perianale fistels. Er zijn twee typen die het vaakst voorkomen:
- Een transsfincterische fistel, die vanuit de anus door de inwendige en uitwendige kringspier loopt.
- Een intersfincterische fistel, die vanuit de anus door de inwendige kringspier loopt en dan naar buiten gaat.
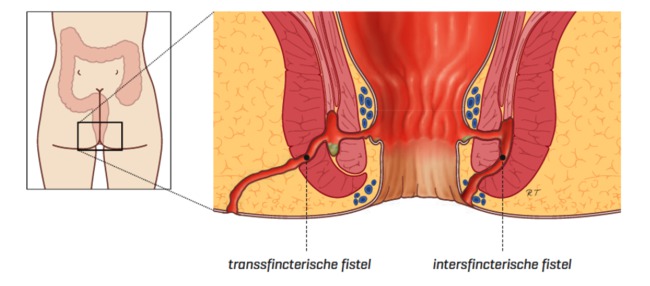
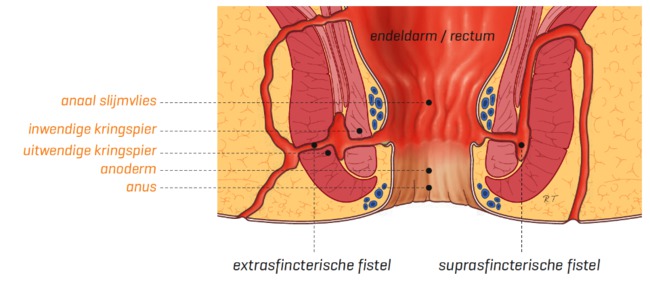
Twee andere typen perianale fistels komen minder vaak voor:
- Een extrasfincterische fistel met een complex verloop.
- Een suprasfincterische fistel die door het bovenste deel van de buitenste kringspier loopt en daarom ook wel hoge fistel wordt genoemd.
Consult
Tijdens het consult neemt de arts/physician assistant (PA) de tijd om naar uw klachten te luisteren en u vragen te stellen over uw gezondheid en medische achtergrond. Daarnaast zal hij/zij uitwendig onderzoek doen. De anus moet iets gespreid worden om de fistel te kunnen beoordelen. Zo nodig wordt ook inwendig onderzoek verricht. Meteen na het onderzoek zal de arts/PA zijn bevindingen met u bespreken en vertellen wat de mogelijke behandelingen zijn.
Gezien de complexiteit van deze klacht kan ook besloten worden een vervolgonderzoek te doen onder narcose of lokale verdoving op de operatiekamer, indien mogelijk wordt dit met de behandeling gecombineerd. Soms wordt een echo of MRI gemaakt. De specialist zal u hier verder over informeren.
Behandeling van een fistel
Voor de behandeling van een fistel zijn verschillende behandelmethodes mogelijk. Alle ingrepen vinden plaats onder narcose.
- Operatief verwijderen. Een oppervlakkige fistel kan volledig weggesneden worden (fistulectomie). De wond die dan ontstaat wordt open gelaten om het risico op infectie te verkleinen en te voorkomen dat er opnieuw een fistel ontstaat. Deze wond zal daarna vanzelf sluiten binnen 3 maanden.
Loopt de fistel door teveel kringspier heen, dan is deze operatie niet de eerste keuze. Door de fistel weg te snijden wordt de kringspier namelijk beschadigd en dat kan in de toekomst incontinentieproblemen geven. Er wordt dan gekeken naar een andere behandelmethode. - Setonse drainage. Bij een Setonse drainage wordt er een onoplosbare hechtdraad door de fistel heen geleid. Door de anus komt de draad weer naar buiten. Vervolgens worden beide uiteinden aan elkaar geknoopt. De draad zorgt voor een goede drainage van de fistel, zodat er geen vuil en vocht in het gangetje achterblijft. Op die manier wordt de omgeving van de fistel op den duur rustiger.Na een Setonse drainage kunnen er meerdere ingrepen mogelijk zijn, hierover zal uw behandelaar u inlichten en u zult samen een keuze maken.
Een Setonse drainage geeft weinig kans op complicaties. Soms valt de draad er voortijdig uit, of loopt het vuil toch niet goed weg. De huid rond de anus kan wat geïrriteerd raken doordat deze vochtig blijft. Een gaasje tussen de billen voorkomt dat. - Overige behandelingen. De behandeling van perianale fistels blijft lastig. De kans dat een fistel terugkeert is het grootste probleem. Vaak zijn meerdere ingrepen nodig om tot een goed resultaat te komen. Vandaar dat er volop onderzoek wordt gedaan en voortdurend nieuwe methodes worden ontwikkeld om fistels te behandelen.
In het Catharina Ziekenhuis worden op dit moment drie technieken gebruikt om de fistel te doen sluiten:
- Permacol paste techniek waarbij de fistel wordt opgespoten met een pasta die onder andere groeifactoren bevat.
- Laser techniek waarbij de fistel met behulp van een kleine laser aan de binnenzijde wordt dichtgebrand.
- Mucosa Advancement Plastiek, ook wel verschuivingsplastiek of MAP genoemd. Hierbij wordt het anale slijmvlies operatief verschoven om de fistel te sluiten.
Belangrijk
Omdat de anus zeer veel bloedvaten bevat, kan er soms een nabloeding optreden. Gebruikt u bloedverdunnende medicijnen, dan moet u dit vóór de behandeling aan de arts melden. Deze medicijnen geven namelijk een verhoogd risico op nabloedingen. In overleg met de arts/PA zult u tijdelijk met deze medicijnen moeten stoppen.
Na een operatieve ingreep kunt u wat minder controle hebben over de sluitspier (u laat dan winden of verliest vocht), dit is meestal slechts tijdelijk. In een klein aantal gevallen is er sprake van blijvende continentieproblemen, vooral het verlies van vocht (anaal slijm), ook wel soiling genoemd.
Na een behandeling bestaat de kans dat de fistel uiteindelijk toch niet sluit. Mogelijk moet de operatie dan worden herhaald. Uw behandelaar zal met u de slagingspercentages van een behandeling bespreken.
Na de behandeling
Na operatief verwijderen fistel
Na het operatief verwijderen van de fistel wordt de wond rond de anus open gelaten. De eerste weken lekt deze wond wat bloed en vocht en is pijnlijk bij aanraken. Het is belangrijk dat u de wond twee keer per dag schoon spoelt met water, en altijd na de ontlasting. Verder mag u gewoon douchen of in bad. Het kan geen kwaad als er zeep bij de wond komt.
Na twee weken neemt het bloeden af. Wel kan er soms nog wat vocht of pus uit de wond komen, dat is normaal. De pijn bij aanraken wordt nu ook minder. U hoeft nog maar een of twee keer per dag te spoelen. Na zes weken komt u voor controle terug naar het ziekenhuis en wordt het verdere verloop met u besproken.
Na een Setonse drainage
Wanneer u bent behandeld met een Setonse drainage wordt de wond rond de anus open gelaten. U kunt deze draad duidelijk zien. De eerste weken lekt deze wond wat bloed en vocht en is pijnlijk bij aanraken. Het is belangrijk dat u de wond twee maal daags schoon spoelt met water, en altijd na de ontlasting. Verder mag u gewoon douchen of in bad. Het kan geen kwaad als er zeep bij de wond komt.
Na twee weken neemt het bloeden af. Wel kan er soms wat vocht of pus uit de wond komen, dat is normaal. De pijn bij aanraken wordt nu ook minder. U hoeft nog maar een of twee keer per dag te spoelen. Na zes weken komt u voor controle terug naar het ziekenhuis en wordt het verdere verloop met u besproken. Een Setonse drainage blijft minimaal drie maanden zitten. Daarna wordt het verdere beleid door uw behandelaar met u besproken.
Naar het toilet gaan
Gewoon naar het toilet gaan mag, blijf echter niet persen als er geen ontlasting komt.
Lichamelijke inspanning
U kunt in principe na 2-4 weken uw werkzaamheden hervatten. Verricht echter de eerste 2 weken geen zwaar tilwerk of zware lichamelijke inspanning.
Pijnstilling
De eerste 2 weken kunt u paracetamol innemen. Als dit onvoldoende verlichting geeft en er zijn voor u geen bezwaren voor het gebruik van ibuprofen/brufen, dan kunt u deze naast de paracetamol gebruiken. Het gebruik van zwaardere pijnstillers kan in sommige gevallen worden aangeraden, deze zal uw behandelaar u dan voorschrijven.
- Paracetamol 500 mg, maximaal 8 per 24 uur (= 4x per dag 2 tabletten).
- Ibuprofen 400 mg, maximaal 3 per 24 uur (= 3x per dag 1 tablet).
Wanneer neemt u direct contact op?
- Bij heftig bloedverlies.
- Bij abnormale zwelling en pijn in het behandelde gebied.
- Bij heftige pijn die niet vermindert of erger wordt, ondanks het gebruik van de voorgeschreven pijnmedicatie.
- Bij koorts boven de 38,5º C.
Neem in bovenstaande gevallen tijdens kantoortijden contact op met de polikliniek Chirurgie. Buiten kantoortijden neemt u contact op met de Spoedeisende Hulp.
Verhinderd
Kunt u niet naar uw afspraak komen? Geef dit dan zo spoedig mogelijk door aan de polikliniek Chirurgie. Er kan dan een andere patiënt in uw plaats komen.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij bieden tal van opleidingsmogelijkheden voor artsen, verpleegkundigen en paramedische beroepen en werken daarin nauw samen met opleidingscentra en –ziekenhuizen in de regio. Dit kan betekenen dat uw behandeling, onderzoek of operatie (mede) uitgevoerd wordt door een zorgverlener in opleiding. Denk hierbij aan een arts in opleiding tot specialist, een co-assistent of een verpleegkundige in opleiding. Veiligheid is het allerbelangrijkste, daarom staat de zorgverlener in opleiding altijd onder supervisie van een gekwalificeerde zorgverlener. Indien u niet wenst geholpen te worden door een zorgverlener in opleiding, kunt u dit aangeven bij uw behandelend arts.
Vragen
Heeft u na het lezen van deze folder nog vragen, neem dan contact op met de polikliniek Chirurgie.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Chirurgie
040 – 239 71 50
Spoedeisende Hulp
040 – 239 96 00
Routenummer(s) en overige informatie over de afdeling Chirurgie kunt u terugvinden op www.catharinaziekenhuis.nl/chirurgie
