Schouderprothese: een nieuw schoudergewricht (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Schouderprothese: een nieuw schoudergewricht (Folder)
De orthopedisch chirurg heeft u een schouderoperatie geadviseerd, waarbij een schouderprothese (nieuw schoudergewricht) wordt geplaatst. In deze folder kunt u de informatie over de operatie en de opname nog eens rustig doorlezen. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan hier beschreven.
Het schoudergewricht
Het schoudergewricht bestaat uit de schouderkom en de schouderkop. De schouderkom wordt gevormd door een deel van het schouderblad (scapula) en het schouderdak. De schouderkop wordt gevormd door het uiteinde van de bovenarm (humerus). De kop en de kom zijn bekleed met kraakbeen. Hierdoor is er een glad en elastisch oppervlak waardoor de schouder soepel kan bewegen.
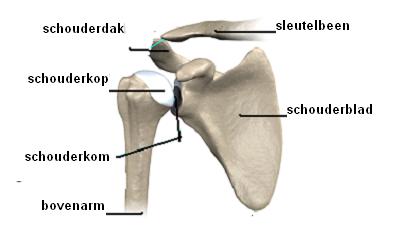
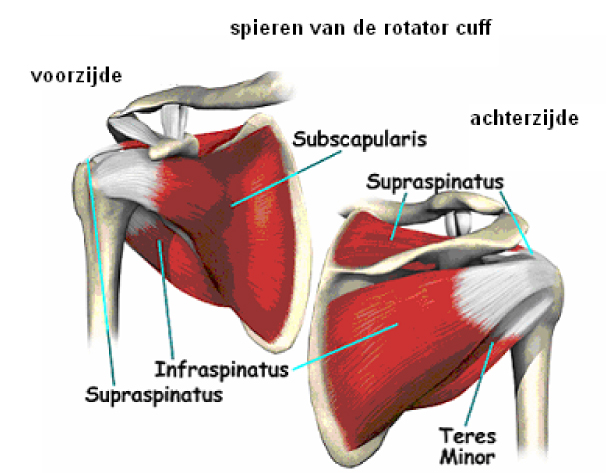
Om het gewricht bevindt zich een gewrichtskapsel. Daar omheen lopen spieren en pezen. Het gewrichtskapsel, de spieren en pezen vormen samen de zogeheten rotator cuff (cuff is het Engelse woord voor manchet). De beweging in het schoudergewricht is afhankelijk van een groep van vier spieren. Deze spieren liggen als een soort manchet om de kom en de kop van het schoudergewricht. De spieren monden uit in pezen, waarvan de uiteinden aan de bovenarm vastzitten. Wanneer de rotatorspieren zich aanspannen kan de schouder verschillende kanten op bewogen worden.
Wanneer is een schouderprothese nodig?
Het kan nodig zijn om een nieuw schoudergewricht te plaatsen als de schouder is gebroken, of als er sprake is van ernstige slijtage (artrose) van de schouder.
Breuk van de schouder
Door een ongeval kan er een botbreuk ontstaan. Soms is de ernst van de breuk zodanig dat dit niet meer te repareren is en er een prothese geplaatst moet worden.
Artrose van de schouder
Het kraakbeen van de schouder kan na verloop van tijd slijtage gaan vertonen. Dit kan ook optreden bij reumatoïde artritis (‘reuma’). De slijtage van het gewricht wordt dan veroorzaakt door ontsteking van het gewricht. Door artrose kan pijn en bewegingsbeperking van de schouder ontstaan. Vooral pijnklachten kunnen een reden zijn om een schouderprothese in te brengen.
Behandeling van schouderklachten
Er zijn verschillende mogelijkheden om de klachten te verminderen:
- Wanneer er sprake van pijn is kunnen pijnstillers voorgeschreven worden om deze pijn te verminderen.
- Met behulp van fysiotherapie. De fysiotherapeut zal door oefeningen de pijn proberen te verlichten en de spierkracht, beweging en coördinatie proberen te herstellen.
- Injecties met ontstekingsremmende werking kunnen de ontsteking in de schouder tot rust brengen.
- Een operatie, waarbij het beschadigde schoudergewricht wordt vervangen door een kunstgewricht. Hiervoor wordt gekozen als de voorgaande maatregelen onvoldoende helpen.
De schouderprothese
Er zijn vier verschillende types schouderprotheses. Welke prothese voor u het meest geschikt is, wordt bepaald door persoonlijke factoren zoals uw leeftijd, de kwaliteit van uw spieren en pezen en de graad van slijtage. De behandelend specialist bespreekt met u welke prothese bij u wordt geplaatst.
De vier verschillende types schouderprotheses zijn:
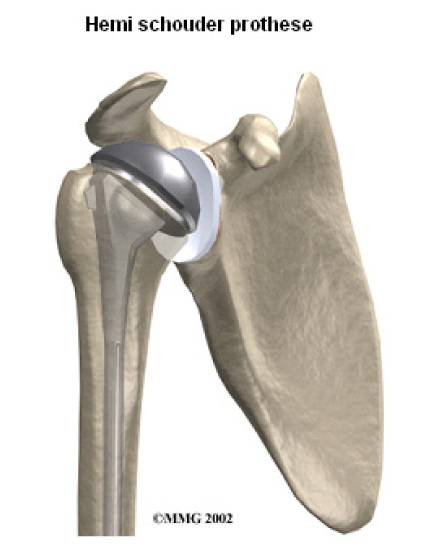
De hemi schouderprothese
De gehele schouderkop wordt vervangen door een nieuwe, metalen kop. Deze is bevestigd op een steel die in de schacht van de arm wordt geplaatst. De spieren en pezen rondom de schouder moeten hiervoor intact zijn en goed werken.
De totale schouderprothese
Hierbij wordt naast de schouderkop ook het gewrichtsvlak van het kommetje vervangen.
De resurfacingprothese (‘de fietsbel’)
Bij deze prothese wordt alleen het beschadigde kraakbeen van de schouderkop verwijderd, het bot van de schouderkop blijft zitten. Het verwijderde deel wordt vervangen door een bolvormige metalen overdekking. Over de schouderkop wordt dus een soort nieuw dun gewrichtsoppervlak aangebracht. Meestal wordt daarbij de schouderkom niet vervangen.

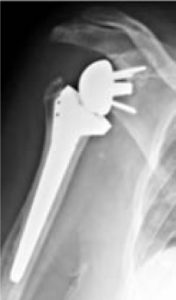
De omgekeerde schouderprothese
Als er naast slijtage van de schouder ook een onherstelbare peesscheur bestaat, wordt er gekozen voor deze schouderprothese. Bij deze schouderprothese worden de delen omgekeerd geplaatst: de beschadigde kom wordt vervangen door een bol en de beschadigde schouderkop wordt vervangen door een steel met een kom (zie afbeelding hieronder). Deze prothese wordt meestal geplaatst als de rotator cuff spieren afwezig zijn. De schouder kan dan bewogen worden door de grote schouderspier (Detoideus spier). Hierdoor kunnen meestal de kracht en bewegingsmogelijkheden van de schouder zoveel mogelijk worden hersteld.
Indien de schouderkop in meerdere stukken gebroken is, op een zodanige wijze dat deze niet meer hersteld kan worden, geeft dit ook een blijvend verlies van een belangrijk deel van de aanhechtende pezen. In dat geval wordt er voor een speciale omgekeerde schouderprothese voor fracturen gekozen.
 |
 |
Vóór uw opname
Pre-operatieve screening en anesthesie
U wordt binnenkort geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Hier bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens het gesprek bespreken we welke vorm van verdoving (anesthesie) en pijnstilling voor u geschikt is. Ook geven we uitleg over waar u op moet letten met eten, drinken en roken in de dagen rond de operatie. Daarnaast spreken we af hoe u in die periode uw medicijnen gebruikt – ook als u bloedverdunners gebruikt.
Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
Belangrijk!
Gebruikt u bloedverdunnende medicijnen? Bespreek dit dan vóór uw opname met uw behandelend arts en/of de anesthesist. Deze medicijnen kunnen tijdens en na de operatie meer bloedverlies geven.
Verdoving
Een goede verdoving bij een operatie is belangrijk. Deze operatie vindt plaats onder narcose, waarbij u slaapt. Vaak wordt dit gecombineerd met een zogeheten ‘Interscalenus blok’. Dit is een extra regionale verdoving die ervoor zorgt dat de arm geheel gevoelloos is. Deze verdoving wordt door middel van een echogeleide injectie vlak voor de operatie gegeven. Door dit pijnblok bent u vaak tot de volgende dag pijnvrij. Aangezien het blok meestal in de nacht uitgewerkt is adviseren we om voor de nacht en in de ochtend de sterkste pijnstiller te gebruiken die voorgeschreven is.
Voorbereiding vooraf
Het is belangrijk dat u thuis het volgende regelt voordat u wordt opgenomen:
- Probeer zoveel mogelijk zaken vóór de opname geregeld te hebben, zoals eventuele hulp van een mantelzorger (iemand die tijdelijk voor u kan zorgen wanneer u weer thuis bent);
- U mag niet zelf naar huis rijden. Regel daarom van tevoren dat iemand u komt ophalen wanneer u weer naar huis mag.
Meenemen naar het ziekenhuis
Wanneer u voor de opname naar het ziekenhuis komt, neemt u – naast nachtgoed en toiletartikelen – het volgende mee:
- Alle medicijnen die u normaal thuis gebruikt, voor minimaal 24 uur. Neem deze als het kan mee in de originele verpakking;
- Gemakkelijke kleding voor ten minste 4 dagen. Het is de bedoeling dat u vanaf de eerste dag na de operatie uw eigen kleding en schoenen draagt.
Laat waardepapieren, ‘groot’ geld en kostbare sieraden thuis.
Niet zelf scheren
De verpleging onthaart uw schouder als dit nodig is ter voorbereiding op uw operatie. Doe dit niet zelf van tevoren! Dit kan wondjes of uitslag veroorzaken en een reden zijn om u niet te kunnen opereren.
Uw opname
Belangrijk!
Vanaf 24.00 uur ’s nachts vóór uw operatie mag u niet meer eten, drinken of roken. Als u wondjes of infecties heeft, is het belangrijk dat u dit doorgeeft aan de verpleegkundige. De operatie moet dan mogelijk worden uitgesteld, omdat de prothese en/of de operatiewond geïnfecteerd kan raken.
Opnamegesprek
Een verpleegkundige voert met u een opnamegesprek. In dit gesprek wordt de informatie uit het intakegesprek nog eens met u doorgenomen op mogelijke veranderingen.
Er wordt getest of u overgevoelig bent voor chloorhexedine. Als u overgevoelig bent voor een ander middel dan chloorhexedine, dan moet u dit laten weten aan de verpleegkundige van de afdeling.
Laatste voorbereidingen
De verpleging treft de laatste voorbereidingen. U krijgt een operatiejasje aan, een armbandje met uw gegevens en (indien afgesproken) medicatie om rustig te worden. Als u een gebitsprothese of hoorapparaat heeft, moet u die uitdoen. U doet ook uw sieraden en bril af.
Daarna brengt een verpleegkundige u met bed naar de operatieafdeling. U gaat eerst naar de voorbereidingskamer, waar een verpleegkundige u opvangt en u verder voorbereidt. U krijgt er het pijnblok (Intersclaenusblok) van de anesthesist. Vervolgens gaat u naar de operatiekamer.
De operatie
In de operatiekamer legt men u op de operatietafel. Via het infuus krijgt u vocht en medicijnen toegediend en u wordt onder narcose gebracht.
Vervolgens krijgt u antibiotica toegediend. De schouder en arm worden bestreken met chloorhexedine en er worden steriele doeken over u heen gelegd, behalve over uw schouder en bovenarm. Hierna vindt de operatie plaats, via een snede aan de voorzijde van uw schouder.
In het wondgebied wordt soms een slangetje (drain) gelegd, waardoor het wondvocht kan aflopen naar een flesje dat hier aan vastzit. Daarna wordt de wond dichtgemaakt. De operatie duurt anderhalf tot tweeënhalf uur.
Na de operatie
Na de operatie gaat u naar de uitslaapkamer (ook welverkoeverkamer of recovery genoemd). Hier wordt uw toestand heel goed in de gaten gehouden: uw bloeddruk, polsslag en ademhaling worden regelmatig gecontroleerd. Na een tot twee uur, als u goed hersteld bent, wordt u naar de verpleegafdeling gebracht.
Terug op de afdeling
Op de afdeling controleren de verpleegkundigen uw toestand regelmatig. Het kan zijn dat u nog wat slaperig of suf bent. Sommige patiënten voelen zich na de operatie misselijk en hebben geen zin in eten. In uw arm zit het infuus voor eventueel vocht en medicatie. Mogelijk bevat de wond een drain. Na de operatie is de arm in de regel nog meerdere uren verdoofd door het pijnblok. Er wordt een draagband (soort mitella) aangemeten waarin uw arm kan rusten. De schouder kan in het begin nog gezwollen en pijnlijk zijn en blauw verkleuren.
De verpleegkundige van de afdeling vraagt bij u na of u een mantelzorger heeft die u na de opname kan ondersteunen bij het uitvoeren van uw dagelijkse activiteiten. Wanneer u dit niet heeft, zal de nazorgmedewerker gedurende opname meekijken om, indien nodig, het nazorgtraject in gang te zetten. Zo kan het zo zijn dat er gezocht wordt naar een revalidatieplek of thuiszorgorganisatie wanneer hier een indicatie voor is gegeven door de arts en fysiotherapeut. Sommige patiënten kunnen op de operatiedag al naar huis. Dit wordt vooraf door de orthopeed met u besproken. Indien dit niet het geval is, kunt u met ontslag wanneer de (zaal)arts en fysiotherapeut hiermee akkoord gaan.
De eerste dag na de operatie
De verpleegkundige verwijdert het wondverband en controleert de wond. De eventuele drain en het infuus worden verwijderd. De verpleegkundige helpt u waar nodig bij uw lichamelijke verzorging.
U start deze dag met oefenen onder begeleiding van een fysiotherapeut.
Mogelijke risico’s en complicaties
Gelukkig treden na een schouderoperatie niet vaak complicaties op. Er zijn ‘algemene’ complicaties, die bij elke operatie kunnen voorkomen en complicaties die specifiek bij deze operatie horen.
Algemene complicaties
Infecties
Om dit te voorkomen krijgt u tijdens de operatie antibiotica via een infuus.
Trombose en longembolie
Bij trombose sluit een bloedstolsel een ader geheel of gedeeltelijk af, zonder dat er een wond is. Als een gedeelte van het bloedstolsel (embolus) loslaat en door het bloed meegevoerd wordt naar een andere plek in het lichaam, spreekt men van een embolie. Een bloedstolsel dat ontstaat in een been, loslaat en terechtkomt in de longen heet dus een longembolie. Bij een longembolie krijgt een deel van de longen geen bloed en ook geen zuurstof meer. Dit veroorzaakt kortademigheid en pijn bij (diep) ademhalen.
Nabloeding
Bij een schouderoperatie is er sprake van een wond binnen in de schouder. Deze kan nog nabloeden. Hierdoor kan het verband na de operatie doorlekken. Het is zelden nodig om hiervoor de wond opnieuw open te maken.
Zenuwletsel
Omdat er een snee in de huid wordt gemaakt, kunnen er huidzenuwen beschadigd worden. Dit geeft een dof of dood gevoel in de huid rondom het litteken. Ook kan hierdoor krachtsverlies in de arm ontstaan. Meestal verdwijnen deze klachten in de loop van de tijd. Soms zijn ze echter blijvend. Dit treedt maar zelden op.
Specifieke complicaties bij deze schouderoperaties
Frozen shoulder
Door littekenvorming kan de schouder soms stijf worden. Om dit te voorkomen is het erg belangrijk om de instructies die u krijgt van uw fysiotherapeut goed op te volgen en voldoende te oefenen.
Los zitten van de prothese
Na enkele jaren kan de prothese los gaan zitten. Als het nodig is kan deze worden vervangen.
Schouderluxatie
Bij een schouderluxatie schiet de schouderkop uit de kom. Deze kan dan in het ziekenhuis worden teruggezet.
Als u hierover vragen heeft, kunt u deze altijd met uw arts bespreken.
Ontslag uit het ziekenhuis
In samenspraak met de arts, verpleegkundige, fysiotherapeut en u wordt gekeken wanneer u met ontslag kan. De meeste patiënten gaan de dag na de operatie met ontslag.
Doorgaans zijn de hechtingen oplosbaar. In sommige gevallen dienen ze na twee weken bij de huisarts verwijderd te worden. De afspraak met de huisarts moet u dan zelf maken.
U krijgt de volgende papieren mee:
- Machtiging voor fysiotherapie
- Een medicatielijst
- Een kaartje met belangrijke telefoonnummers
De apothekersassistent komt op de afdeling langs om met u alle medicatie door te nemen en u krijgt medicatie mee naar huis.
De controle-afspraak krijgt u thuisgestuurd.
Vervoer
U mag niet zelf naar huis rijden. Regel daarom van tevoren dat iemand u komt ophalen.
Instructies voor thuis
Leefregels na uw operatie
Wondverzorging
Vanaf de operatie zit er een waterdichte pleister op de wond. Met deze pleister mag u kortdurend douchen, niet in bad of in de sauna. Laat de pleister zo mogelijk een week zitten. Indien de pleister door het douchen aan de binnenkant nat is geworden, moet deze verwijderd worden. Indien de wond 48 uur niet gelekt heeft mag u ook zonder pleister douchen.
Zwemmen
Met zwemmen moet u nog even wachten vanwege het hechten van de spieren. Tijdens uw controleafspraak kunt u aan de orthopeed vragen wanneer u weer mag zwemmen.
Autorijden/fietsen
De eerste zes weken na uw operatie mag u nog niet autorijden of fietsen. Dat kan pas weer als u voldoende controle over uw geopereerde arm heeft en geen draagband meer nodig heeft. Vraag uw orthopeed hiernaar tijdens uw controleafspraak. Laat dit ook beoordelen door uw fysiotherapeut.
Werken
Overleg met uw orthopeed wanneer u weer kunt gaan werken. Dit is sterk afhankelijk van het soort werk dat u doet. Meestal kan dit pas na zes weken.
Controleafspraak
Na zes weken heeft u een controleafspraak met uw orthopeed. De oproep voor deze afspraak krijgt u thuisgestuurd of kunt zien in MijnCatharina.
Wanneer moet u direct contact opnemen?
Neem contact op met de polikliniek Orthopedie, als een van de volgende problemen ontstaan. In overleg met uw behandelende arts wordt dan bekeken wat er eventueel moet gaan gebeuren als:
- de operatiewond gaat lekken;
- de wond rood of dik wordt en/of meer pijn gaat doen;
- u temperatuurverhoging krijgt boven de 38 graden en zich daarbij niet lekker voelt.
Verhinderd
Kunt u niet naar een afspraak komen? Meld dit dan zo snel mogelijk bij de polikliniek Orthopedie. Er kan dan een andere patiënt in uw plaats komen.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij bieden tal van opleidingsmogelijkheden voor artsen, verpleegkundigen en paramedische beroepen en werken daarin nauw samen met opleidingscentra en –ziekenhuizen in de regio. Dit kan betekenen dat uw behandeling, onderzoek of operatie (mede) uitgevoerd wordt door een zorgverlener in opleiding. Denk hierbij aan een arts in opleiding tot specialist, een coassistent of een verpleegkundige in opleiding. Veiligheid is het allerbelangrijkste, daarom staat de zorgverlener in opleiding altijd onder supervisie van een gekwalificeerde zorgverlener. Indien u uitdrukkelijk niet wenst geholpen te worden door een zorgverlener in opleiding, kunt u dit aangeven bij uw behandelend arts.
Vragen
Mocht u na het lezen van deze folder nog vragen hebben, neem dan contact op met de polikliniek Orthopedie.
Voor aanvullende informatie op deze folder verwijzen wij u naar www.zorgvoorbeweging.nl
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Spoedeisende Hulp
040 – 239 96 00
Polikliniek Orthopedie
040 – 239 71 80
Verpleegafdeling Orthopedie
040 – 239 80 00
Routenummer(s) en overige informatie over de afdeling Orthopedie kunt u terugvinden op www.catharinaziekenhuis.nl/orthopedie.
