Thoracic Outlet Syndroom (TOS) (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Thoracic Outlet Syndroom (TOS) (Folder)
U bent doorverwezen naar het TOS expertisecentrum van het Catharina Ziekenhuis. In deze folder leest u meer over deze aandoening, de onderzoeken, behandelmogelijkheden en het expertisecentrum.
1.1 Wat is het Thoracic Outlet Syndroom?
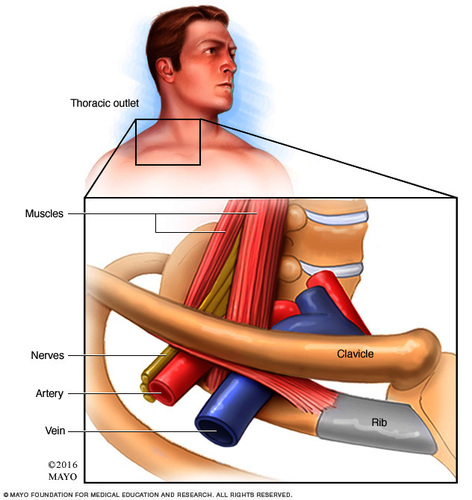
Het thoracic outlet syndroom (TOS), ook wel het schoudergordelsyndroom genoemd, is een verzamelnaam voor aandoeningen die veroorzaakt worden door beknelling van de vaatzenuwbundel in het schoudergebied.
1.2 Oorzaak van het Thoracic Outlet Syndroom
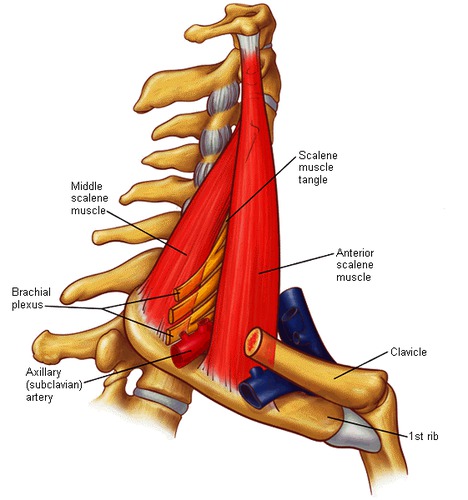
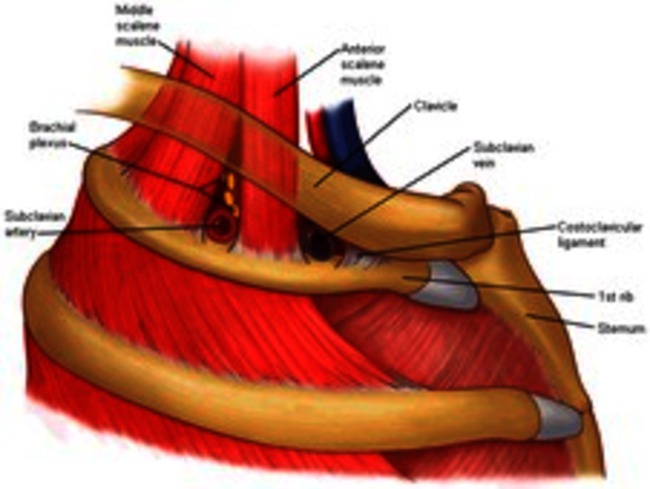
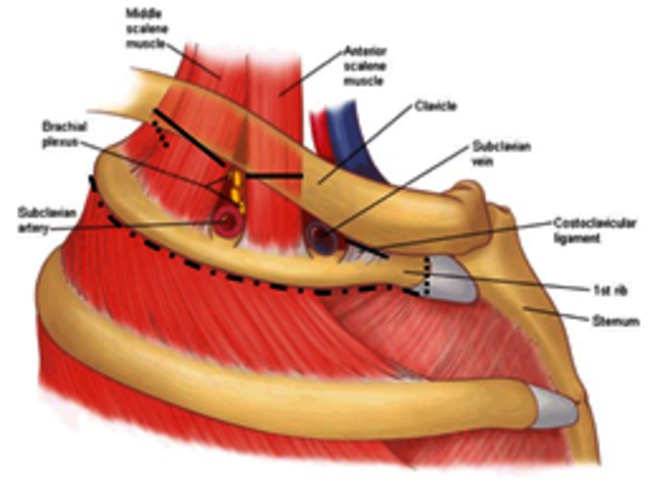
Het thoracic outlet syndroom (TOS) wordt veroorzaakt door anatomische structuren die ervoor zorgen dat de vaatzenuwbundel in het schoudergebied bekneld raakt. De ruimte waar deze beknelling plaatsvindt, wordt de thoracic outlet genoemd. De thoracic outlet is een smalle ruimte waar de vaatzenuwbundel doorheen loopt. Deze vaatzenuwbundel bestaat uit de arteria (slagader) en vena (ader) subclavia en de plexus brachialis (zenuwbundel). Deze ruimte wordt begrensd door de scalenuspoort (scalenus spieren/korte nekspieren), de eerste rib en de clavicula (het sleutelbeen) en de poort onder de pectoralis minor spier (kleine borstspier).
Bij mensen met TOS wordt, bij het heffen van de arm, deze ruimte smaller waardoor de vaatzenuwbundel bekneld raakt. De oorzaak hiervan is vaak een gevolg van irritatie die ontstaat door herhaaldelijke bewegingen met de arm, een doorgemaakt trauma of een toename van spiermassa. Dit komt vooral voor bij bepaalde beroepen (kapsters, schilders), mensen die bepaalde sporten veel uitoefenen (bijv. zwemmen, volleybal, handbal) en mensen die in het verleden een auto-ongeluk of trauma (harde val, ruk aan arm, sleutelbeen breuk) hebben doorgemaakt.
De combinatie van aangeboren, afwijkende anatomie met daarbij een trauma in het verleden kan bij ongeveer de helft van de TOS-patiënten als oorzaak voor het ontstaan van TOS worden aangewezen.
1.3 De anatomie – informatie over een eventuele beknelling
De drie anatomische ruimtes waar de beknelling plaats kan vinden zijn de scalenus driehoek, de costoclaviculaire ruimte en de pectoralis minor ruimte (zie afbeelding 1).
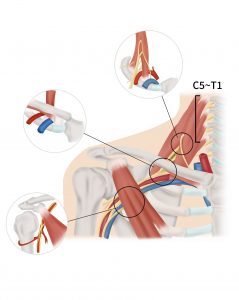
Scalenus driehoek
De scalenus driehoek is de hoogst gelegen plaats van beknelling in het gebied van de thoracic outlet. De scalenus driehoek ligt boven de eerste rib waarbij de plexus brachialis (zenuw) tussen de middelste en de voorste scalenus spier (korte halsspier) door loopt (zie afbeelding 2). De beknelling in de scalenus driehoek is vaak geassocieerd met hoofd- en nekpijn. Deze twee spieren helpen bij het draaien van het hoofd en kunnen helpen bij de ademhaling.
De costoclaviculaire ruimte
De costoclaviculaire ruimte is een mogelijke plaats van beknelling gelegen onder het sleutelbeen (clavicula) en boven de eerste rib (costa). Tussen het sleutelbeen en de eerste rib vervolgt de plexus brachialis zijn weg naar de arm. Naast de plexus brachialis lopen ook de vena subclavia (ader) en de arteria subclavia (slagader) door deze anatomische ruimte (zie afbeelding 3). Vandaar dat hier naast een beknelling van de zenuw ook een beknelling van de ader of slagader kan plaatsvinden. Op de eerste rib of aan een zogenaamde halsrib (zie verder) kunnen ligamenten (bandjes) aanhechten die strak langs de zenuw, ader of slagader kunnen lopen en zo bijdragen aan de compressie van deze structuren.
Pectoralis minor ruimte
De pectoralis minor ruimte is de laagst liggende compressieplaats en is vernoemd naar de spier waar deze ruimte onder ligt: de pectoralis minor (kleine borstspier) (zie afbeelding 1). Onder deze spier lopen de zenuw, ader en slagader de arm in. Door een verdikte spier of verlittekening kunnen deze structuren beknellen onder de spier.
Cervicale (hals) ribben
Halsribben zijn aangeboren botstructuren die in de ‘normale’ anatomie van de hals niet voorkomen. Deze halsribben kunnen zorgen voor een extra compressieplaats en kunnen daarom een rol spelen bij het ontstaan van het Thoracic Outlet Syndroom.
1.4 Intake
De intake is het eerste gesprek dat u heeft met een van de specialisten van ons TOS-team. Op basis van uw klachten en de verwijzing van de huisarts of medisch specialist in een ander ziekenhuis wordt een afspraak gemaakt met de vaatchirurg en verpleegkundig specialist, en/of de neuroloog en/of de orthopeed en/of de fysiotherapeut.
Tijdens dit gesprek worden uw klachten in kaart gebracht en wordt een lichamelijk onderzoek verricht. In overleg met de TOS- specialist wordt na de intake-dag eventueel aanvullend onderzoek in gang gezet. Dit krijgt u op de intake-dag te horen, maar vinden niet dezelfde dag plaats, hiervoor moet u op een later moment terug naar het ziekenhuis komen. Vooraf sturen wij een vragenlijst naar u toe. Met deze vragenlijst wordt een toe- of afname van de klachten gemeten in de tijd waarin u door ons wordt behandeld of wordt opgevolgd.
1.5 Verschillende subtypen TOS
Er bestaan drie subtypen TOS:
- Een neurogene variant (NTOS). Voor meer informatie leest u verder op pagina 9.
- Een veneuze (aderlijke) variant (VTOS). Voor meer informatie leest u verder op pagina 14.
- Een arteriële (slagaderlijke) variant (ATOS). Voor meer informatie leest u verder op pagina 17.
In 95% van de gevallen is de primaire oorzaak van neurogene aard (NTOS), in 4% VTOS en in 1% ATOS. Combinaties van deze drie subtypen zijn mogelijk. In deze informatiefolder staan alle 3 de subtypen beschreven.
2. Neurogeen Thoracic Outlet Syndroom (NTOS)
2.1 Hoe komt de diagnose NTOS tot stand?
De diagnose NTOS is gebaseerd op vier pijlers:
- Uw klachten en voorgeschiedenis;
- De bevindingen bij lichamelijk en aanvullend onderzoek;
- De afwezigheid van een andere verklaring voor de klachten;
- De uitslag van een proefblokkade (een injectie in de halsspieren en/of kleine borstspier).
2.2 Klachten en voorgeschiedenis
De meerderheid van de patiënten met het thoracic outlet syndroom (TOS) presenteert zich met klachten van de zenuw. Dit betreft ongeveer 95% van alle patiënten, waarbij deze vorm het meest voorkomt bij mensen tussen de 20 en 40 jaar. De klachten van deze beklemming zijn grotendeels in te delen in groepen, te weten; pijn en gevoelloosheid van de arm, pijn in de borstwand, schouder, oksel, nek, achterhoofd en/of rugpijn. Daarnaast kan ook een tintelend gevoel, krachtverlies en/of een doof of vermoeid gevoel in de arm bestaan.
2.3 De bevindingen bij lichamelijk onderzoek
Bij het lichamelijk onderzoek wordt geprobeerd de klachten die u ervaart op te wekken. Hierbij wordt gebruikgemaakt van enkele provocatietesten (provoceren = uitlokken).
Binnen het TOS centrum wordt op dit moment gebruik gemaakt van onder andere de ‘Upper Limb Tension Test’ (ULTT) waarbij de symptomen worden opgewekt door het omhoog brengen van de arm en het wegkantelen van het hoofd. Daarnaast wordt ook gebruik gemaakt van de ‘Elevated Arm Stress Test’ waarbij de armen omhoog worden gebracht in een hoek van 90 graden en de handen gedurende 3 minuten geopend en gesloten moeten worden. Tevens wordt er gekeken of er sprake is van irritatie van de zenuw door op enkele plaatsen lichte klopjes op de huid te geven. Met druk op plaatsen waar de zenuw kan worden bekneld (geïrriteerd), wordt geobserveerd of de klachten optreden en/of toenemen.
Een positieve uitslag bij één of meerdere van deze testen is geen garantie op het hebben van TOS, het geeft slechts richting aan het diagnostisch proces.
2.4 Aanvullende onderzoeken
In aanvulling op het lichamelijk onderzoek maken we gebruik van verschillende aanvullende onderzoeken:
- Duplex (echo) onderzoek van de armvaten: Een duplex onderzoek is bedoeld om eventuele afwijkingen aan de (slag)aderen op te sporen. Bij dit onderzoek wordt gekeken naar de bloedstroom in de (slag)aderen. Het onderzoek wordt uitgevoerd door een laborant van het vaatlaboratorium. Tijdens dit onderzoek worden verschillende houdingen aangenomen.
- Indien uit de intake komt dat er één of meerdere aanvullende onderzoeken nodig zijn, plannen we hiervoor nieuwe afspraken in.
- CT-onderzoek: Bij afwijkingen van de rib, een halsrib of andere afwijkingen van de botten in het schoudergordelgebied, of om beter inzicht te krijgen in de anatomie, wordt soms een CT-scan gemaakt.
- Elektromyogram: de Neuroloog zal in sommige gevallen een electromyogram (EMG) laten uitvoeren. Dit is een spier- en zenuwonderzoek waarbij de elektrische activiteit van verschillende spieren en zenuwen wordt geregistreerd. Hiermee kan worden gekeken of de zenuwen (blijvende) schade hebben opgelopen.
2.5 De afwezigheid van een andere verklaring voor uw klachten
Door de verschillende specialisten in ons TOS-team wordt, vanuit de eigen expertise, gekeken of andere oorzaken ten grondslag aan uw klachten kunnen liggen. Dit gebeurt ook indien u eerder al bij andere specialisten bent geweest. Onder andere wordt gekeken naar eventuele bewegingsbeperkingen van de hals, aandoeningen van spieren, aandoeningen van en rond het schoudergewricht, aandoeningen van en rond het ellebooggewricht, beklemming van de zenuw ter hoogte van de elleboog en aandoeningen in en rond de pols.
2.6 Fysiotherapeutische beoordeling
Wanneer zenuwen in de zogenoemde thoracic outlet bekneld raken tijdens specifieke houdingen of bewegingen, kan een fysiotherapeutisch traject met houdingscorrectie soms uitkomst bieden. De fysiotherapeut die u binnen ons centrum bezoekt is een externe fysiotherapeut die voor uw gemak aanwezig is binnen het TOS-Expertisecentrum. Dit bezoek valt dus niet onder de ziekenhuisverzekerde zorg.
De fysiotherapeut die u heeft onderzocht, geeft aan in hoeverre een (eventueel) traject fysiotherapie wat u al heeft ondergaan adequaat is geweest. Als de fysiotherapeut aangeeft mogelijkheden te zien voor verbetering middels fysiotherapie, zal eerst een traject fysiotherapie worden gestart. Dit kan in uw woonomgeving. De bij ons TOS-team aangesloten fysiotherapeut neemt dan contact op met een aantoonbaar ervaren schouder-fysiotherapeut bij u in de buurt en bespreekt een oefenschema.
2.7 De proefblokkade
De proefblokkade wordt gebruikt als onderdeel van de diagnostiek bij verdenking op een NTOS. Het plaatsen van een proefblokkade gebeurt op de afdeling Pijngeneeskunde. Tijdens dit onderzoek wordt onderzocht of de spieren in de hals de tussengelegen zenuwen omklemmen. Een kleine hoeveelheid verdovingsmiddel wordt ingespoten met als gevolg het tijdelijk ontspannen van deze spieren. Hierdoor krijgen de zenuwen meer ruimte en indien de oorzaak de omklemming van de spieren is, treedt klachtenvermindering op.
U wordt door de specialist gevraagd om op uw rug te gaan liggen, waardoor de hals goed bereikbaar is. Onder echogeleiding wordt twee keer een naald zeer nauwkeurig geplaatst en wordt een kleine hoeveelheid verdovingsvloeistof in de beide spieren gespoten. Daarna wordt de naald verwijderd en is de procedure afgelopen. De hele procedure duurt ongeveer 30 minuten.
Vanwege het gebruik van echo-apparatuur is de techniek veilig en kan de specialist de spieren goed lokaliseren. De kans op complicaties, zoals zenuw- of vaatbeschadigingen, tijdens deze procedure is daarom erg klein.
Resultaat
Voor en 30-60 minuten na de proefblokkade wordt de EAST bij u afgenomen. Daarbij wordt u ook gevraagd of en zo ja op welke schaal de klachten zijn afgenomen. Deze resultaten worden vergeleken met de metingen voorafgaand aan de proefblokkade. U krijgt vervolgens een scorelijst mee naar huis waarop u zelf kunt aangeven hoe u de klachten heeft ervaren gedurende de dag van de proefblokkade en de hierop volgende dagen. De specialist bespreekt deze resultaten in het multidisciplinair overleg met de andere TOS-specialisten.
Bijwerkingen
Na de behandeling kunt u last hebben van tijdelijke krachtsvermindering in uw arm. Deze krachtsvermindering komt door het gebruik en overloop van de verdovingsvloeistof naar de zenuw. Daarbij kan ook tijdelijke verdoving van andere zenuwen in de hals plaatsvinden, waardoor u tijdelijk een hees bent of een afhangend ooglid kan krijgen. In zeer zeldzame gevallen kunt u een korte tijd kortademig zijn. Bovenstaande bijwerkingen duren enkele uren en trekken daarna weer weg. Bij vragen als u langer bijwerkingen ervaart, kunt u contact opnemen met de polikliniek van de Anesthesiologie en Pijngeneeskunde op nummer: 040 – 239 85 00
Belangrijke informatie voor uw afspraak
- Informeer de afdeling Anesthesiologie en Pijngeneeskunde vóór de behandeling als u (mogelijk) zwanger bent.
- Na de behandeling mag u dezelfde dag niet actief aan het verkeer deelnemen. Vandaar dat u zelf moet zorgen dat u naar huis kan worden gebracht.
- Antistollingsmiddelen (bloedverdunners) waarvoor controle bij de trombosedienst noodzakelijk is moeten, afhankelijk van het middel, twee tot zeven dagen voor de behandeling gestopt worden. Dit gebeurt in overleg met uw arts. Voorafgaand aan de behandeling wordt uw bloed (INR- waarde) gecontroleerd. Als deze stollingswaarden van het bloed niet in orde zijn, stellen wij de behandeling uit naar een andere datum. In overleg met de trombosedienst start u ’s avonds weer met uw antistollingsmiddelen.
- Als u andere antistollingsmiddelen gebruikt, zoals een plaatjesremmer (acetylsalicylzuur, ASA, Ascal, clopidogrel, Grepid), of een DOAC (Pradaxa, Xarelto etcetera), dan moet u met uw arts overleggen hoe lang dit voor de proefblokkade gestaakt moet worden.
- Indien u allergisch bent voor bepaalde medicijnen dan moet u dit vóór de behandeling kenbaar maken.
2.8 Diagnosestelling
Om een volledig beeld te krijgen van uw klachten wordt het uitvragen van uw klachten en het lichamelijk onderzoek verricht door een vaatchirurg, neuroloog, verpleegkundig specialist of physician assistant en fysiotherapeut. In sommige gevallen wordt u ook onderzocht door de orthopedisch chirurg. U wordt hierna altijd besproken in een zogenaamd multidisciplinair overleg (MDO). In dit overleg worden alle onderzoeken besproken en wordt een advies voor een verder behandeltraject gegeven.
2.9 Chirurgische behandeling van NTOS: Thoracic Outlet Decompressie (TOD)
Wanneer komt u in aanmerking voor een operatie?
Indien alle vier de pijlers (zie pagina 9) wijzen op NTOS en de fysiotherapeut van ons TOS-team aangeeft geen ruimte voor verbetering te zien, wordt u opnieuw besproken in ons multidisciplinair overleg. Hier worden alle klachten, onderzoeken en resultaten nogmaals besproken. Op basis van deze gegevens wordt de afweging gemaakt of u in aanmerking komt voor een operatie: een zogenaamde Thoracic Outlet Decompressie (TOD). Bij deze procedure wordt het onderste deel van de zenuw vrij gelegd (neurolyse). Op indicatie wordt de kleine borstspier (m. pectoralis minor) doorgenomen. De vaatchirurg bespreekt de procedure en de voor- en nadelen van de operatie met u in een gesprek op de TOS polikliniek. Verhelderende uitleg met betrekking tot een Thoracic Outlet Decompressie vindt u verder op pagina 19.
3. Veneus Thoracic Outlet Syndroom (VTOS)
3.1 Wat is een Veneus Thoracic Outlet Syndroom (VTOS)
Veneus TOS (VTOS) is de veneuze variant van TOS. Dit betekent dat de vene (de ader) bekneld is geraakt.
3.2 Klachten bij VTOS
Klachten die veel voorkomen bij VTOS zijn: zwelling van de arm, verkleuring van de arm en/of zichtbare aderen in de arm. Deze klachten kunnen toenemen bij het heffen of gebruiken van de arm. De klachten kunnen daarbij ook weer wegtrekken bij het stilhouden van de arm. Als de bovenstaande klachten plots zijn ontstaan en ook bij rust van de arm niet meer wegtrekken, is dat een reden om met spoed een arts te raadplegen. Mogelijk zou dan sprake kunnen zijn van een trombose-arm.
Patiënten met een trombose-arm worden gezien op een spoed-plek in ons TOS-expertisecentrum (dat wil zeggen binnen 5 werkdagen na ontstaan van uw trombose-arm). Let op: in geval van een trombose-arm moet ALTIJD eerst gestart worden met bloedverdunners (dit kan via uw eigen huisarts/locale ziekenhuis).
3.3 Gevolgen van een Veneus Thoracic Outlet Syndroom (VTOS)
Als gevolg van een VTOS kan een armvene trombose ontstaan. Dit wordt ook wel het Paget- Schroetter syndroom genoemd. Een arm-vene-trombose is een afsluiting van de arm-vene door een bloedstolsel en is een spoedindicatie om een (huis)arts raad te plegen.
3.4 Hoe komt de diagnose VTOS tot stand
De diagnose VTOS, arm-vene-trombose of post-trombotisch syndroom van de arm kan worden gesteld aan de hand van een aantal onderzoeken:
- Duplex (echo) onderzoek van de armvaten: Een duplex onderzoek is bedoeld om eventuele afwijkingen aan de aderen op te sporen. Bij dit onderzoek wordt gekeken naar de bloedstroom in de aderen. Het onderzoek wordt uitgevoerd door een laborant van het vaatlaboratorium. Tijdens dit onderzoek worden verschillende (provocerende) houdingen aangenomen.
- Röntgenfoto bovenste deel borstkas: om eventuele afwijkingen van sleutelbeen, eerste rib en/of eventuele halsrib(ben) op te sporen, wordt een röntgenfoto van de thoraxapertuur (bovenste deel borstkas) gemaakt.
- Flebografie: Met dit onderzoek worden de aderen in de arm en ter hoogte van de schoudergordel afgebeeld. Hierdoor kan worden bepaald hoe de aderen verlopen en of ze vernauwd of afgesloten zijn. Via een infuusnaaldje wordt in een bloedvat op de arm of hand contrastvloeistof ingespoten, waarna een serie röntgenfoto’s van de met contrast gevulde bloedvaten wordt gemaakt. Voor deze foto’s wordt de arm in verschillende houdingen geplaatst om zo een eventuele vernauwing zichtbaar te maken. Het onderzoek duurt ongeveer 30 minuten.
3.5 Behandeling van VTOS
Trombolyse
Bij de acute vorm van VTOS, waarbij een arm-vene-trombose is ontstaan (Paget-Schroetter syndroom), hebben patiënten baat bij snelle trombolyse (het oplossen van het stolsel met medicijnen). Deze trombolyse wordt tijdens een opname in het ziekenhuis uitgevoerd.
Operatieve ingreep bij VTOS
Aansluitend op succesvolle trombolyse bij een acute trombose wordt een decompressie van de thoracale outlet verricht. Hierbij wordt tevens de vene (ader) geheel vrij gelegd (venolyse). Vervolgens wordt nog op de operatietafel een flebografie gemaakt en beoordeeld of (bijna altijd het geval) de ader gedotterd moet worden (oprekken van de ader met een hoge druk ballon). Verhelderende informatie over deze ingreep kunt u vinden op pagina 19.
Bij patiënten met een VTOS zonder trombose bestaat geen indicatie voor trombolyse en is alleen decompressie van de thoracic outlet nodig als de ernst van de klachten in relatie tot werk/sport dit rechtvaardigen. Ook in deze gevallen wordt een uitgebreide venolyse en een dotter verricht. Dit wordt uitvoerig met u besproken.
4. Arterieel Thoracic Outlet Syndroom (ATOS)
4.1 Wat is een Arterieel Thoracic Outlet Syndroom (ATOS)
Het Arterieel Thoracic Outlet Syndroom (ATOS) is de arteriële variant van TOS. Hierbij is de slagader in de thoracale outlet beklemd of beschadigd geraakt.
4.2 Klachten bij ATOS
Klachten die veel voorkomen bij ATOS zijn:
- Een vermoeid en zwaar gevoel in de arm; met name bij gebruik van de arm.
- Een koud gevoel in de arm, bleke of gevlekte vingers en/of spierkrampen.
- Verkleuring van de vingertoppen.
- Pijn in de arm en/of hand.
Ook bij deze vorm kunnen de klachten ontstaan of toenemen bij het heffen of gebruiken van de arm. Een dergelijk klachtenpatroon bij een jonge, fitte patiënt kent weinig andere oorzaken. Dit neemt niet weg dat ook bij deze vorm van TOS aanvullend onderzoek noodzakelijk is om vast te kunnen stellen waar de beknelling zich precies bevindt en of er vaatschade is opgetreden.
4.3 Hoe komt de diagnose ATOS tot stand
De diagnose ATOS kan worden gesteld aan de hand van een aantal onderzoeken:
- Duplex (echo) onderzoek van de armvaten: Een duplex onderzoek is bedoeld om eventuele afwijkingen aan de slagaders op te sporen. Bij dit onderzoek wordt gekeken naar de bloedstroom in de slagaders. Het onderzoek wordt uitgevoerd door een laborant van het vaatlaboratorium. Tijdens dit onderzoek worden verschillende (provocerende) houdingen aangenomen.
- Röntgenfoto bovenste deel borstkas: om eventuele afwijkingen van sleutelbeen, eerste rib en/of eventuele halsrib(ben) op te sporen, wordt een röntgenfoto van de thoraxapertuur (bovenste deel borstkas) gemaakt.
- CTA-onderzoek: Aanvullend wordt vaak een CT-scan gemaakt van de slagaders in de arm en schouder. Bij dit onderzoek wordt er contrastvloeistof in de bloedbaan gespoten en vervolgens wordt een CT-scan gemaakt. Doordat het contrast in de bloedbaan goed te zien is op de scan kan het verloop van de slagaders worden bekeken.
4.4 Gevolgen van een Arterieel Thoracic Outlet Syndroom
Als gevolg van repeterende beklemming kan beschadiging van de slagaderwand optreden waardoor trombo-embolieën (bloedpropjes) kunnen ontstaan die acute klachten kunnen veroorzaken. Deze embolieën eindigen in de vingers/duim en sluiten daar de slagader af, wat tot afsterven van (een deel van) de vinger(s) kan leiden. Ook kan de slagader door langdurige beknelling aneurysmatisch worden (verwijden).
4.5 Behandeling van ATOS
Operatieve ingreep bij ATOS
Bij de behandeling van ATOS met het beeld van trombo-embolieën is conservatieve therapie (training, andere levensstijl etc.) vaak geen optie. Dit betekent dat de behandeling van ATOS bestaat uit een chirurgische interventie. Bij deze operatie wordt de beknelling verholpen door decompressie van de thoracale outlet, waarbij een eventuele bron van trombo-embolieën (bloedpropjes) wordt gecorrigeerd. Daarbij krijgt u medicatie (trombocytenaggregatieremmers; bloedplaatjesremmers) om het risico op bloedpropjes en/of stolselvorming te verminderen. Verhelderende informatie over de ingreep kunt u vinden op pagina 19.
5. Thoracic Outlet Decompressie
5.1 De zorg voorafgaand aan de operatie
De afdeling anesthesie voert een preoperatieve screening uit. Hierbij wordt gekeken naar uw algehele gezondheid en te verwachten risico’s tijdens de operatie. Deze screening vindt indien mogelijk aansluitend aan uw laatste afspraak op de TOS-polikliniek plaats.
Twee dagen voor de ingreep wordt u gebeld door de afdeling opname met de informatie over uw opname. U krijgt onder andere te horen welke medicatie u nog mag innemen, of u nuchter (niet eten en drinken, roken voor de operatie) moet zijn en waar in het ziekenhuis u zich mag melden. Afhankelijk van de tijd van de operatie wordt u de dag voor of de dag van de operatie opgenomen in het ziekenhuis.
5.2 Procedure tijdens de operatie
De operatie kan worden uitgevoerd via de oksel (transaxillaire benadering) of via een incisie boven het sleutelbeen (supraclaviculaire benadering). Soms wordt zowel boven als onder het sleutelbeen een incisie gemaakt (paraclaviculaire benadering). De incisie via de oksel heeft in ons centrum de voorkeur vanwege de fraaiere cosmetiek enerzijds en de mogelijkheid om bij terugkeer van klachten een eventuele tweede operatie boven het sleutelbeen te verrichten. Een halsrib verwijderen en/of het doornemen van de kleine borstspier kan allemaal via deze oksel (transaxillaire) benadering.
De operatie bestaat altijd uit het verwijderen van de gehele eerste rib (zogenaamde ‘kraakbeen tot kraakbeen’ eerste rib resectie), inclusief gedeeltelijke verwijdering van de op de rib aanhechtende korte halsspieren en eventuele fibreuze strengen die de vaat- /zenuwbundel beknellen (zie afbeelding 4 en 5). Vervolgens wordt nog een ‘neurolyse’ (het vrijmaken van de zenuw uit ‘fibrotisch’ weefsel), ‘venolyse’ (het vrijmaken van de ader uit ‘fibrotisch’ weefsel) en/of arteriolyse (het vrijmaken van de slagader uit ‘fibrotisch’ weefsel) verricht. Het doornemen van de spieren en ligamenten (bandjes) heeft geen invloed op uw bewegingsmogelijkheden na de operatie.
5.3 Aanvullende dotterprocedure na thoracic outlet decompressie bij VTOS
Indien sprake is van een veneus (ader) probleem wordt de procedure gecombineerd met een dotterprocedure omdat bijna altijd ook aan de binnenzijde van de ader littekenweefsel is gevormd, veroorzaakt door chronische irritatie. Bij een dotterprocedure wordt een ballon in het bloedvat onder hoge druk opgeblazen om het bloedvat weer te openen. Tijdens de operatie wordt gekeken of de bloedstroom door de ader weer is hersteld. Bij uitzondering kan een stent worden geplaatst om de ader goed open te houden. Over het plaatsen van een stent in deze situatie zijn nog (nog) geen lange termijn resultaten bekend, om deze reden zijn wij hier zeer terughoudend mee.
5.4 Aanvullende behandeling na thoracic outlet decompressie bij ATOS
Bij de thoracic outlet decompressie wordt de beknelling van de arterie verholpen. Hierbij kan een eventuele bron van trombo-embolieën (bloedpropjes) gecorrigeerd worden (bijvoorbeeld met een bypass/omleiding). In deze gevallen wordt gekozen voor een supra- of paraclaviculaire benadering (incisie boven of boven en onder het sleutelbeen). Soms is sprake van een verwijding van de slagader achter de bekneling (een zogenaamde post-stenotische dilatatie). Na TOD, waarbij de beknelling wordt opgeheven, is het niet altijd nodig de verwijde slagader te vervangen. Na de operatie blijft u wel onder controle waarbij deze verwijding wordt gecontroleerd op eventuele groei. Soms is sprake van een evidente beknelling (taillering) van de slagader, zonder verder aantoonbaar letsel. In die gevallen wordt de beknelling opgeheven en kijken we in de weken na de operatie hoe het u vergaat. Mochten er dan toch nog kachten zijn, dan volgt alsnog een dotterprocedure (oprekken van het vat met een ballon, eventueel gecombineerd met een stentplaatsing).
5.5 Risico’s van de operatie
Bij iedere operatie kunnen complicaties optreden. Bij deze operatie bestaat het risico op de volgende complicaties:
- Neuropathische (pijn)klachten (klachten veroorzaakt door irritatie/beschadiging van een zenuw): Doofheid, pijn of een vervelend, soms branderig/pijnlijk gevoel aan de binnenkant van de (boven)arm. Dit ontstaat doordat tijdens de operatie een kleine zenuw, de nervus intercosto-brachialis II, aan de kant moet worden gehouden waarbij deze zenuw kan worden uitgerekt. Vaak trekken deze klachten na 6 tot 12 weken weg. In uitzonderlijke gevallen moet deze zenuw zelfs worden doorgenomen om de operatie veilig en goed uit te kunnen voeren.
- Bij een deel van de patiënten ontstaat als gevolg van het wegschuiven van het longvlies dat tegen de rib aanligt een defect in het longvlies. Dit is geen klaplong zoals soms wordt beweerd en heeft in de meeste gevallen geen enkele consequentie voor uw behandeling (opnameduur) en kan in de meeste gevallen via de standaard geplaatste wonddrain (een slangetje uit de wond) worden opgelost. In voorkomende gevallen wordt de ochtend na de operatie wel een extra röntgenfoto gemaakt. Soms wordt bij de operatie expres een gat in het lonvlies geknipt om overtollig wondvocht/bloed af te laten vloeien uit de geopereerde regio. Via een speciaal slangetje in de borstholte wordt dit weer weggezogen. De kans op een klaplong (pneumothorax) waarvoor NA de operatie alsnog een drain moet worden geplaatst heeft zich bij de laatste 150 patiënten niet voorgedaan.
- Nabloeding: Met name bij de ingrepen waarbij kort na de operatie wordt gestart met bloedverdunners is er een kans op nabloeding. Meestal stopt een bloeding vanzelf en wordt het bloed afgevoerd via het slangetje (of de slangetjes: wonddrain en borstholte-drain) wat bij de operatie wordt achtergelaten. Zeer zelden moet de wond opnieuw worden geopend (<1%).
- Vaatschade: In het operatiegebied loopt een ader en een slagader die tijdens de operatie beschadigd kunnen worden. Deze complicatie ontstaat volgens de literatuur bij 1 tot 2% van de uitgevoerde operaties. Deze schade wordt tijdens de operatie hersteld. Tot op heden (november 2018) heeft zich dit in ons centrum nog niet voorgedaan.
- Schade van de zenuw (plexus brachialis): In tegenstelling tot wat u soms aantreft op internet (“een kwart van de gevallen”) komt deze complicatie uitermate zelden voor, zelfs 0% in publicaties van gerenommeerde TOS-centra en gelukkig ook 0% tot op heden (november 2018) in ons centrum. Desondanks blijft altijd een kleine kans bestaan dat schade aan deze zenuwstructuur ontstaat tijdens de operatie, met als gevolg permanente zenuwuitval van een deel van de arm/handfunctie.
- Trombo-embolische events: Ten gevolge van irritatie van de operatieomgeving bestaat een klein risico op verstopping van het bloedvat of op het losschieten van een bloedpropje wat elders in het lichaam voor problemen zorgt.
- Wondinfectie (<2,5%).
5.6 De zorg na de operatie
Na de ingreep wordt een thorax foto gemaakt om te bepalen of het middenrif in orde is, om vast te leggen dat de eerste rib (en evt. halsrib) volledig verwijderd is en of er tussen de longvliezen geen vocht en/of lucht aanwezig is. Tijdens de ingreep wordt een drain geplaatst, waarvan op de verpleegafdeling de drainproductie (hoeveelheid vocht) wordt bijgehouden. Wanneer de drainproductie minimaal is zal de drain, in overleg met de vaatchirurg, de ochtend na de operatie worden verwijderd.
De ervaren pijn na de operatie wisselt sterk tussen patiënten. Na de ingreep kunt u gebruik maken van paracetamol en een NSAID. Uiteraard mag u het aangeven wanneer deze pijnstilling niet afdoende is. Na de operatie zult u, in eerste instantie onder begeleiding, weer een stuk lopen/bewegen. De dag na de ingreep zal de fysiotherapeut u bezoeken en uitleggen welke strekoefeningen u voor uw nek en schouder kunt uitvoeren, u ademhalingsoefeningen aanleren en ook oefeningen meegeven om een schouderproblemen te voorkomen. Het is belangrijk om de fysiotherapie thuis door te zetten. De fysiotherapeut in ons TOS-centrum geeft u een overdracht mee. Het is belangrijk om gedurende 3 maanden de arm zoveel mogelijk rust te geven, fysiotherapie is dan ook gericht op het voorkomen van stijfheid van het schoudergewricht. Indien u geopereerd bent voor een arteriële of veneuze TOS zal u gedurende 6 weken ook antistollingsmedicatie voorgeschreven krijgen.
Na de operatie overnacht u minstens 1 nacht in ons ziekenhuis. Afhankelijk van de pijnklachten wordt vervolgens in overleg met u beoordeeld of u naar huis kan. In principe mag u de dag na operatie naar huis. Ongeveer driekwart van de geopereerde TOS-patiënten gaat de ochtend na de dag van operatie naar huis.
U wordt geadviseerd om gedurende drie weken een sling (draagband voor de arm) te dragen. Hiermee geeft u enerzijds de arm voldoende rust en attendeert u anderzijds uw omgeving (kleine kinderen, partner) erop dat uw arm rust nodig heeft. Tevens adviseren wij u om de arm gedurende 3 maanden zo min mogelijk te belasten (niet tillen, niet heffen, niet autorijden, geen krachttraining of herhalende bewegingen maken). Eerder gebruik van de arm kan worden besproken op de eerste controle afspraak op de TOS-poli.
Pijn rond de incisie, maar ook in de nek, borst, schouder en schouderbladregio kan 4 tot 8 weken aanhouden. Een verminderde bewegingsmogelijkheid van de arm kan tot 3-4 weken aanwezig zijn. Symptomen die voor de operatie bestonden, verbeteren soms meteen na operatie, maar meestal pas na 6 tot 8 weken. Het tijdstip van terugkeren naar de werkomgeving verschilt per persoon en is op voorhand niet te voorspellen. De terugkeer naar de werkomgeving zal worden besproken op het eerste polikliniek bezoek na de operatie.
Na ongeveer 6 weken komt u voor de eerste keer op controle bij de vaatchirurg. Drie maanden en een jaar na de ingreep zal u op controle komen bij de neuroloog. Hierna nemen wij jaarlijks contact met u op om te vernemen hoe het met u gaat (tot 5 jaar na operatie). Voorafgaand aan iedere controle krijgt u vragenlijsten toegestuurd (of een link) waarmee wij uw toestand (en onze resultaten) vastleggen in het kader van wetenschappelijk onderzoek.
6. TOS expertisecentrum
Voor alle vormen van TOS wordt gewerkt met een multidisciplinair team in het TOS expertisecentrum van het Catharina Ziekenhuis. In dit TOS expertisecentrum zijn de afgelopen jaren veel mensen, met soms al jaren bestaande klachten, naar tevredenheid geholpen. Onze patiënten komen uit heel Nederland. Om deze reden werd een zorgpad ontwikkeld waarbij zoveel mogelijk onderzoeken indien noodzakelijk op een dag plaatsvinden. Deze afspraken worden voor u ingepland door de polikliniek.
6.1 Verpleegkundig Specialist en Physician Assistant Thoracic Outlet Syndroom
Binnen het TOS expertisecentrum werken een verpleegkundig specialist en een physician assistant met specifieke kennis en opleiding op het gebied van TOS. Zowel de verpleegkundig specialist als de physician assistant zijn masteropgeleid. Hierdoor zijn zij beide in staat om verpleegkundige en medische zorg te combineren. De coördinatie van het zorgpad, de voorbereiding van uw bezoek aan de TOS-poli, de eerste intake van patiënten, het beantwoorden van vragen (telefonisch of via mail) gebeurt door de verpleegkundig specialist of physician assistant, vanzelfsprekend in nauw overleg en waar nodig met ruggespraak van een van de TOS-specialisten.
6.2 Het TOS-team van het Catharina Ziekenhuis
Het TOS-team van het Catharina Ziekenhuis bestaat uit twee vaatchirurgen, twee neurologen, één orthopedisch chirurg met specifieke schouder expertise, vier anesthesist-pijngeneeskundigen, twee radiologen, één verpleegkundig specialist, één physician assistant en drie fysiotherapeuten met specifieke expertise op het gebied van TOS. In dit team werken zij samen om andere oorzaken voor uw klachten uit te sluiten en zo de diagnose TOS zo betrouwbaar mogelijk te kunnen stellen.
Alle patiënten die door ons worden gezien, worden besproken in een multidisciplinair overleg (MDO) waarbij alle specialismen van het TOS-team aanwezig zijn. In dit overleg maken de specialisten samen een voorstel voor het vervolg van de diagnostiek of behandeling. In samenspraak met u, de patiënt, wordt vervolgens besloten wat het verdere traject zal zijn.
6.3 Onderzoek naar TOS
In het TOS expertisecentrum wordt wetenschappelijk onderzoek gedaan om de diagnose en behandeling van het Thoracic Outlet Syndroom te kunnen verbeteren. Indien wij uw gegevens willen gebruiken voor onderzoek wordt hier altijd apart toestemming voor gevraagd.
Zo wordt/werden de volgende onderzoeken verricht:
Het elektromyogram (EMG) onderzoek: Een onderzoek naar de toegevoegde waarde van het EMG, in combinatie met de proefblokkade, in het diagnostisch zorgpad van een neurogeen Thoracic Outlet Syndroom. Vanwege de eerste uitkomsten uit deze studie wordt in het huidige zorgpad niet altijd een elektromyogram uitgevoerd.
Echografie van de plexus brachialis: De diagnostische waarde van het in beeld brengen van de plexus brachialis met high resolution ultrasound (echografie) werd onderzocht. Uit deze studie bleek dat echografie niet standaard toegevoegde waarde heeft. Vandaar dat in het TOS Expertisecentrum binnen het Catharina Ziekenhuis deze aanvullende diagnostiek enkel in bepaalde gevallen wordt toegepast.
EAST-meter: In het TOS Expertisecentrum is, in samenwerking met de Fontys Hogeschool Eindhoven, een EAST-meter ontwikkeld. In deze studie wordt onderzocht of meer informatie uit de EAST meting kan worden gehaald die bijdraagt aan de diagnose en behandeling van NTOS.
Het effect van chirurgie bij NTOS (STOP-NTOS trial): Momenteel wordt het effect van de chirurgische behandeling voor NTOS vergeleken met de conservatieve behandeling (fysiotherapie).
7. Veel gestelde vragen
Hoelang duurt het traject in zijn totaliteit?
Dit is geheel afhankelijk van de hoeveelheid specialisten die u binnen dit traject bezoekt en de eventuele onderzoeken die hierbij worden afgesproken.
Wanneer krijg ik de uitslag van het multidisciplinair overleg?
Binnen het TOS Expertisecentrum werken wij met een multidisciplinair overleg. Gedurende uw traject zal een specialist benoemen dat u zal worden besproken in dit overleg. U wordt pas besproken indien alle onderzoeken bekend zijn. Dit wil zeggen dat wanneer u gaat starten met fysiotherapie u pas na dit traject besproken gaat worden. Dit is ook zo wanneer u bijvoorbeeld wacht op de plaatsing van een proefblokkade, het uitvoeren van een flebografie/CT-scan etc. U wordt gebeld indien u besproken bent.
Ik sta op de wachtlijst voor een thoracic outlet decompressie hoelang duurt het voordat ik wordt opgeroepen?
Op de dag dat u wordt ingeschreven, kunt u vragen naar een schatting van de wachttijd. Gemiddeld is dit 3-4 maanden (situatie november 2018). Echter, dit is slechts een indicatie. Door andere (spoedeisende) vaatchirurgische ingrepen kan het zijn dat de wachttijd langer zal zijn. Indien mogelijk kunt u samen met de specialist kijken naar een geschikte datum in de toekomst. U wordt twee werkdagen voor de ingreep gebeld door onze opnameafdeling.
Hoelang ben ik in het ziekenhuis opgenomen?
De gemiddelde opname duur is 2 dagen (een deel van de patiënten wordt daags voor de ingreep al opgenomen). Meestal kunt u (driekwart van de gevallen) de dag na operatie naar huis. Afhankelijk van uw herstel en uw welbevinden kan deze opname korter of langer zijn.
Bieden jullie de mogelijkheid om mijn partner in het ziekenhuis te laten overnachten?
Nee, helaas hebben wij hier geen mogelijkheid toe. Hieronder zijn op basis van patiëntenervaringen enkele suggesties voor een overnachting te vinden:
Onderwijshotel De Rooi Pannen Eindhoven; Kaakstraat 1, 5623 AD Eindhoven (1,5 km tot het Catharina Ziekenhuis).
B&B Hof; Gagelstraat 89, Strijp, 5616 RP Eindhoven (4,2 km tot Catharina Ziekenhuis).
Parkhotel Auberge Vincent, Park 69, 5671 GC Nuenen (6.4 km tot Catharina Ziekenhuis).
Hoe snel kan ik na de ingreep weer aan het werk?
Wij adviseren met klem om uw activiteiten met deze arm gedurende 3 maanden te beperken. Zo min mogelijk zwaar belasten, niet zwaar tillen, geen zware huishoudelijke taken, geen repetitieve (herhalende) bewegingen en zo min mogelijk boven de macht werken is het advies. Daarnaast ook het autorijden tot een strikt minimum beperken, zeker indien uw rechterarm geopereerd is en u in een handgeschakelde auto rijdt. Gedurende de eerste drie weken zal u ook een sling (draagband) dragen waarmee de arm nog meer rust krijgt.
Welke pijnstilling kan ik na de operatie gebruiken?
De basis bestaat uit paracetamol, daarnaast raden wij u aan gedurende 2 weken een NSAID te gebruiken. Dit wordt met u besproken tijdens het ontslag gesprek op de afdeling. Indien dit onvoldoende is kunt u contact opnemen met de polikliniek Chirurgie op telefoonnummer: 040 – 239 7150.
Na de ingreep heb ik last van meer pijn aan de achterzijde/binnenzijde van mijn bovenarm, hoort dit erbij?
Wanneer u via de oksel wordt geopereerd worden verschillende structuren gepasseerd, zo ook een van de zenuw die vanuit de borstholte naar de arm loopt. U kunt na de ingreep last hebben van een verdoofd, brandend, (zenuw)pijnlijk gevoel. Dit houdt enige tijd aan en dooft met de tijd uit. Indien u de pijn niet draagelijk vind kunt u contact opnemen met de polikliniek Chirurgie.
Wanneer merk ik verbetering?
Pijn rond de incisie, maar ook in de nek, borst, schouder en schouderbladregio kan 4 tot 8 weken aanhouden. Symptomen die voor de operatie bestonden, verbeteren soms meteen na de operatie, maar meestal pas na 6 tot 8 weken.
Wanneer worden de hechtingen verwijderd?
De wond wordt intracutaan (in de huid) gesloten met doorzichtige hechtingen. Deze lossen vanzelf op. Indien er toch niet oplosbare (blauwe) hechtingen zijn aangebracht zal een afspraak worden gemaakt om deze te verwijderen.
Wanneer mag ik douchen/baden?
Douchen mag, baden mag 2 weken niet. Niet te warm (minder dan 38 graden) om verweking van de wond te voorkomen.
8. Algemene informatie
8.1 Vragen
Heeft u na het lezen van deze folder nog vragen over het ontstaan, de diagnose en/of de behandeling van TOS? Stuur dan een e-mail naar TOSexpert@catharinaziekenhuis.nl of neem telefonisch contact op met de polikliniek Chirurgie.
8.2 Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Chirurgie
040 – 239 71 50
Afdeling Anesthesiologie & Pijngeneeskunde
040 – 239 85 00
Routenummer(s) en overige informatie over het TOS expertisecentrum vindt u op www.catharinaziekenhuis.nl/vaatchirurgie
