Urolift (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Urolift (Folder)
U wordt binnenkort geopereerd aan een goedaardige vergroting van de prostaat. Dit gebeurt via de plasbuis en wordt gedaan met behulp van de Urolift. In deze folder vindt u informatie over de gang van zaken rondom deze operatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan hier is beschreven.
Wat is een Urolift?
Een Urolift is een nieuw ontwikkeld apparaat dat via de plasbuis wordt ingebracht. Het drukt de prostaatkwabben, die uw plasstraal blokkeren samen en verankert deze met strips. Hierdoor ontstaat tussen de prostaatkwabben meer ruimte, wat het plassen makkelijker maakt. (zie afbeelding 1).
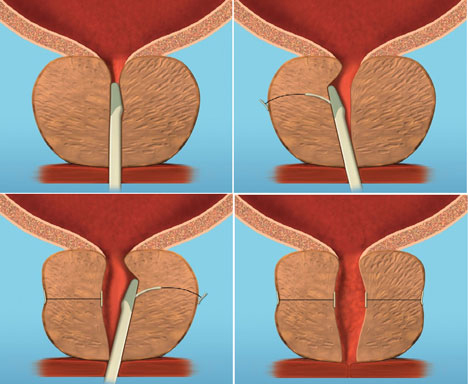
De urolift is een veilige en effectie methode, die het krijgen van een erectie en zaadlozing niet vermindert. De methode heeft als voordeel dat er niet gesneden hoeft te worden en er geen prostaatweefsel wordt verwijderd.
De prostaat
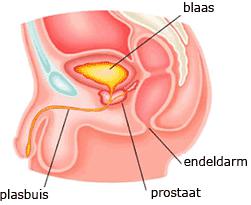
De prostaat is een klier en bevindt zich rondom de plasbuis onder de blaas (zie afbeelding 2). De prostaat ligt tussen de blaas en sluitspier in. De sluitspier ligt juist onder de prostaat. In de prostaat monden twee zaadleiders uit. Deze komen uit de bijballen en zaadblaasjes. Uit de zaadleiders komt het sperma. Buiten de prostaat lopen twee zenuwbundels naar de penis die belangrijk zijn bij het ontstaan van een erectie. De prostaat is een geslachtsklier en is nodig voor de voortplanting. De prostaat scheidt tijdens het klaarkomen opgeslagen zaadcellen en prostaatvocht af. Het prostaatvocht neutraliseert de zure omgeving van de vagina en is een voedingsbodem voor de zaadcellen om te kunnen zwemmen.
Door de jaren heen groeit de prostaat. Bij een groot aantal mannen veroorzaakt deze natuurlijke, goedaardige groei problemen met plassen.
De blaas zorgt voor de opslag en uitdrijving van urine en wordt omgeven door een spierlaag. Door de kracht van deze spierlaag wordt de urine op het juiste moment geloosd. Als de prostaat vergroot is, verandert de druk op de blaasspier en heeft de blaas moeite om urine kwijt te raken. In het begin van de prostaatvergroting neemt de spierkracht van de blaasspier toe. Op een gegeven ogenblik heeft de blaasspier zijn maximale kracht bereikt. Als de prostaat dan verder groeit, ontstaat er een situatie waarin de blaas de urine niet meer, of minder goed loost. Een goedaardige prostaatvergroting die tot plasklachten leidt, kan behandeld worden met medicijnen of met een operatie.
Verschijnselen
Meestal beginnen de klachten met een minder krachtige urinestraal. Andere klachten die u kunt hebben zijn:
- niet goed kunnen beginnen met plassen;
- nadruppelen;
- vaak kleine hoeveelheden plassen;
- moeite om bij aandrang de urine op te houden;
- nachtelijk plassen;
- het gevoel hebben niet goed leeg te kunnen plassen.
Voorbereiding op de operatie
Pre-operatieve screening en anesthesie
U wordt geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek bespreken we de verdoving (anesthesie) en pijnstilling met u. We bespreken waarop u moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast spreken we af hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft als u medicijnen gebruikt. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
Aandachtspunten
- Meld het gebruik van medicijnen aan de uroloog.
- Ongeveer zeven dagen voor de operatie wordt u gebeld over de operatiedatum en de verpleegafdeling waar u zich op de dag van opname kunt melden.
- Heeft u op de dag voor uw opname koorts? Neem dan contact op met de polikliniek Urologie. Het telefoonnummer vindt u onder ‘Contactgegevens’.
De opname
Op de afgesproken dag en tijd meldt u zich op de met u afgesproken verpleegafdeling. U wordt ontvangen door een verpleegkundige. De verpleegkundige wijst u de weg naar uw kamer, bespreekt alle gegevens met u en meet uw temperatuur. Soms is het nodig om bloed af te nemen. U krijgt van de verpleegkundige een operatiehemd en een polsbandje met uw naam en geboortedatum.
Als u aan de beurt bent, rijdt de verpleegkundige u in uw bed naar de voorbereidingsruimte van de operatiekamers.
De operatie
U wordt aangesloten op bewakingsapparatuur en wordt onder algehele verdoving (narcose) gebracht of krijgt een ruggenprik. Hierna legt de operatieassistent uw benen in beensteunen.
Tijdens de behandeling brengt de arts via de plasbuis de urolift tot aan de prostaat. Via dit instrument kan de uroloog ankertjes door de prostaat heen “schieten”. Het ankertje, dat wordt aangebracht drukt het vergrote deel van de prostaat samen waardoor de druk op de urinebuis afneemt en de urine weer normaal kan stromen. Het aantal ankers wat geplaatst wordt hangt af van de grote van de prostaat en de wijze waarop de prostaatkwabben de plasbuis dichtdrukken. Gemiddeld worden er tussen de 2 en 5 ankers gebruikt.
De operatie duurt tussen de 10 en 20 minuten.
Na de operatie
Na de operatie rijdt de operatieassistent u naar de uitslaapkamer. Daar controleert de verpleegkundige regelmatig of u al wakker bent en hoe het met u gaat. Ook meet de verpleegkundige regelmatig uw bloeddruk. Als u goed wakker bent en er geen bijzonderheden zijn, brengt de verpleegkundige van de verpleegafdeling u naar uw kamer. Als u op de verpleegafdeling komt heeft u een infuus in de arm. Ook heeft u een blaaskatheter. De blaaskatheter wordt meestal na 4 uur verwijderd waarna u weer normaal mag plassen. Voordat u naar huis gaat zal de verpleegkundige met een echo apparaat meten of er nog urine achterblijft in de blaas na het plassen. Als dit niet te veel is mag u naar huis. Voor de pijn krijgt u pijnstillers voorgeschreven.
Mogelijke risico’s en complicaties
Urineweginfectie
Om het risico op infectie te voorkomen, krijgt u rondom de operatie antibiotica, via het infuus. De uroloog kan u adviseren om een aantal dagen voor de operatie ook antibiotica tabletten te nemen. Als dit bij u nodig is, bespreekt de uroloog dit met u.
Nabloeding
Op de verpleegafdeling wordt tijdens de opname bekeken of u nog veel bloed verliest vanuit de prostaat. Als u nog veel bloed verliest drink dan een liter water extra. U gaat pas naar huis als de urine voldoende helder is. Soms kan thuis toch een nabloeding optreden. Dan wordt de urine weer donkerrood. Neem dan contact met ons op.
Als u bloedverdunners gebruikt, heeft u een verhoogd risico op een nabloeding. Om te voorkomen dat u een nabloeding krijgt, is het belangrijk dat u tijdens de ontlasting niet perst en zorgt dat de ontlasting zacht blijft. De verpleegkundige legt u uit hoe u dit het beste kunt doen.
Niet kunnen plassen na de operatie
Het kan gebeuren dat u na verwijdering van de katheter alsnog niet kunt plassen. We zullen dan een verblijfskatheter plaatsen waarmee u naar huis kunt gaan. Na ongeveer 3 à 4 dagen zullen wij alsnog deze katheter verwijderen waarna het plassen meestal goed op gang komt. Het niet kunnen plassen na de operatie hoeft het resultaat op termijn niet nadelig te beïnvloeden.
Bij- en nawerkingen
U kunt de eerste tijd last hebben van de volgende verschijnselen:
- U kunt veel aandrang hebben om te plassen.
- U kunt moeite hebben om de urine op te houden. Soms treedt hierbij urineverlies op. Dit komt doordat de sluitspier, die onder de prostaat zit, aan de nieuwe situatie moet wennen. Dit is een normaal verschijnsel en verdwijnt bij de meeste patiënten na enkele weken. Als het nodig is, zorgt de verpleegkundige voor passend incontinentiemateriaal tijdens de opname en voor thuis. Blijft het urineverlies langer bestaan? Bespreek dit dan met de uroloog tijdens de eerstvolgende controleafspraak.
- U kunt een branderig gevoel hebben na het plassen. Vooral aan het begin of het einde. Dit verdwijnt na enkele weken.
- Soms kan er bij de urine nog wat bloed zitten. Dit kan één tot twee weken duren. Dit is een normaal verschijnsel.
- Er kan af en toe een klein bloedstolseltje met de urine meekomen. Ook dit is normaal. Dit moet wel verminderen en mag het plassen niet belemmeren.
Leefregels
Eten, drinken en medicijnen
- Drink minimaal twee liter vocht per dag.
- Alcohol drinken mag na de eerste week in beperkte mate.
- Zorg dat de ontlasting tot zes weken na de operatie zacht blijft door vezelrijke voeding te eten. Lukt dit niet, neem dan contact op met de uroloog. Neem uw medicijnen (Omnic, Xatral, Proscar, Avodart of Sylodix) tot 3 maanden na de operatie.
Voorkoming van het krijgen van een nabloeding
- Tot vier weken na de operatie mag u niet persen tijdens de ontlasting.
- Tot vier weken na de operatie mag u geen zwaar werk of zware klussen doen. Vermijd vooral klussen waar u uw buikspieren bij aanspant.
- Tot vier weken na de operatie mag u niet fietsen. Autorijden mag wel.
- Tot vier weken na de operatie mag u niet sporten. U mag wel wandelen.
- Tot twee weken na de operatie mag u niet in bad gaan. Douchen mag wel.
- Tot twee weken na de operatie mag u geen geslachtsgemeenschap hebben of klaarkomen. Het is mogelijk dat er wat bloedverlies bij het sperma zit. Is dit het geval en zijn de zaadlozingen ook pijnlijk dan is het verstandig om dit nog twee weken uit te stellen.
Controle
Als u naar huis gaat, krijgt u een afspraak mee voor een controlebezoek bij de uroloog. Deze afspraak is ongeveer zes weken na de operatie.
Wanneer neemt u direct contact op?
- Als u veel bloed plast met grote bloedstolsels.
- Als uw urine weer donkerrood wordt.
- Als u plotseling niet meer kunt plassen.
- Als u plotseling snel stijgende koorts krijgt boven 38.5°C.
- Bij aanhoudende koorts boven 38.5°C.
- Bij aanhoudende pijn of als de pijn erger wordt.
Neem in deze gevallen tijdens kantooruren contact op met de polikliniek Urologie. Buiten kantooruren neemt u contact op met de Spoedeisende Hulp (SEH). De telefoonnummers vindt u onder ‘Contactgegevens’.
Verhinderd
Kunt u niet naar uw afspraak komen? Geef dit dan zo snel mogelijk door aan de polikliniek Urologie. Als u dit op tijd doet, kan een andere patiënt in uw plaats komen.
Vragen
Heeft u na het lezen van deze folder nog vragen? Neem dan contact op met de polikliniek Urologie.
Contactgegevens
Catharina Ziekenhuis
Telefoon 040 – 239 91 11
www.catharinaziekenhuis.nl
Spoedeisende Hulp
040 – 239 96 00
Polikliniek Urologie
040 – 239 70 40
Routenummer(s) en overige informatie over de afdeling Urologie kunt u terugvinden op www.catharinaziekenhuis.nl/urologie.
