Vastzetten van het grote teengewricht: arthrodese bij hallux rigidus (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Vastzetten van het grote teengewricht: arthrodese bij hallux rigidus (Folder)
Bij hallux rigidus ontstaan pijnklachten en stijfheid door slijtage (artrose) van het grote teengewricht. Hallux betekent grote teen en rigidus is de medische term voor stijfheid. Deze folder geeft u informatie over deze aandoening en over mogelijke behandelingen. Als u samen met uw orthopeed besluit tot een operatie, is het belangrijk dat u deze folder goed doorleest. U vindt hierin informatie over de gang van zaken rondom de operatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan hier is beschreven.
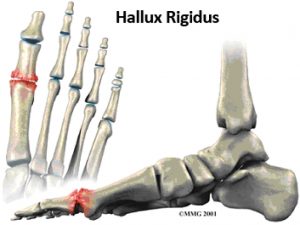
Hoe ontstaat hallux rigidus?
Het gewrichtskraakbeen vormt een glijdende, iets schokdempende laag tussen twee gewrichtsoppervlakten van ieder gewricht. Bij hallux rigidus worden de kraakbeenoppervlakken van het eerste teengewricht dunner door slijtage, ofwel artrose. Dit veroorzaakt pijn en stijfheid. Soms ontstaat hierbij ook scheefstand van de teen naar binnen, dan spreekt men van hallux valgus rigidus.
Slijtage kan optreden door leeftijd en kan erfelijk zijn. Ook kan slijtage optreden als gevolg van een ander probleem zoals:
- door een breuk in het gewricht;
- na infectie van het gewricht;
- door reuma.
Doordat het kraakbeen verdwijnt, ontstaat er abnormale wrijving en overbelasting van het onderliggende bot. Hierdoor kan het slijmvlies van het gewricht gaan ontsteken en kan er vocht in het gewricht ontstaan. Daarnaast kunnen losse stukjes bot (gewrichtsmuizen) en botaangroei (osteofyten) ontstaan.
Pijn, zwelling en stijfheid zijn de belangrijkste verschijnselen van artrose. De pijn wordt erger als het gewricht meer wordt belast. Soms is de pijn ’s nachts het hevigst. Stijfheid is ’s morgens het ergste, of bij het begin van een beweging na langere rust. Dit noemt men startstijfheid.
De arts kan vaststellen of er sprake is van hallux rigidus door de teen te bekijken en te onderzoeken. Ook wordt een röntgenfoto gemaakt. Als hierop te zien is dat de gewrichtsspleet vernauwd is en/of er gewrichtsmuizen of andere botreacties aanwezig zijn, kan dit het vermoeden van de hallux rigidus bevestigen.
Mogelijke behandelingen
Verschillende behandelingen zijn mogelijk:
Niet-operatief:
- ontstekingsremmende medicijnen;
- een aangepaste schoen met stevige zool, eventueel aangemeten door de orthopedische schoenmaker.
Operatief, vastzetten van het gewricht (artrodese)
Hierbij wordt het resterende kraakbeen verwijderd en het gewricht vastgezet met een plaatje en schroeven. Dit noemt men artrodese. Het middenvoetsbeen en eerste kootje van de grote teen groeien hierbij aan elkaar vast. Zo is er geen gewricht meer dat pijn kan doen. Omdat de teen al vóór de operatie verstijfd was door de artrose, maakt het vastzetten de teen maar nauwelijks stijver.
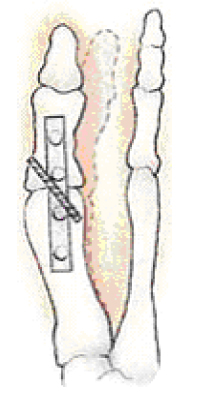
De botuiteinden worden zo aan elkaar vastgezet dat de stand een goede afrol van de voet mogelijk maakt bij het lopen.
Voorbereidingen op de operatie
Pre-operatieve screening en anesthesie
U wordt geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek bespreken we de verdoving (anesthesie) en pijnstilling met u. We bespreken waarop u moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast spreken we af hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft als u medicijnen gebruikt. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
Overige voorbereidingen
Het is belangrijk dat u de volgende voorbereidingen hebt getroffen voordat u naar het ziekenhuis komt voor de operatie:
- Uw voeten moeten schoon zijn voor de operatie om de kans op een infectie na de operatie zo klein mogelijk te houden. Was daarom zorgvuldig uw voeten met water en zeep en verwijder nagellak. Maak de teennagels goed schoon met een borsteltje en knip deze kort. Hierna mag u niet meer met blote voeten op de vloer lopen of staan. Draag daarom bij het staan en lopen sokken tot de operatie. Mocht u niet zeker zijn of alles goed schoongemaakt is, dan kunt u de verpleegkundige vragen om alles na te kijken tijdens uw opname.
- Het is belangrijk dat u geen wondjes heeft aan de voeten, tenen en langs de nagels. Wondjes geven een extra risico op een infectie. Dit kan reden zijn om de operatie uit te stellen.
- U mag na deze operatie 6 weken in een speciale verbandschoen staan. Daarom is het verstandig vóór uw opname krukken te regelen. Deze kunt u lenen bij een thuiszorgwinkel.
De opname
U wordt opgenomen op de afdeling Kortverblijf & dagverpleging.
De operatie
De anesthesist geeft u de verdoving, die met u is afgesproken: een ruggenprik, eventueel gecombineerd met een roesje (zodat u slaapt), of narcose. Ook wordt bewakingsapparatuur aangesloten, vóórdat de operatie begint. Hiermee worden tijdens de operatie uw belangrijkste lichaamsfuncties zoals bloeddruk, hartslag en ademhaling goed in de gaten gehouden. U krijgt een infuus in uw arm, voor toediening van vocht en eventueel medicijnen.
Bij de operatie wordt een snede ter hoogte van het gewricht gemaakt van ongeveer 6 centimeter. Het gewricht wordt schoongemaakt en door een plaat met schroeven aan elkaar bevestigd. De operatie duurt ongeveer 45 minuten.
Mogelijke complicaties en risico’s
Infecties
Er kan een infectie ontstaan, maar de kans hierop is klein.
Trombose en longembolie
Na een operatie aan de voet is er een verhoogd risico op trombose. Bij trombose ontstaan er bloedstolsels in de bloedvaten. Als bloedstolsels een bloedvat afsluiten, ontstaat een embolie. Het weefsel dat door dit bloedvat wordt voorzien van zuurstof, krijgt dan te weinig bloed. Hierdoor kan schade aan dat weefsel ontstaan. We adviseren u om regelmatig oefeningen te doen met uw enkel om trombose te voorkomen.
Nabloeding
Er kan een nabloeding optreden.
Zenuwletsel
Er kan een huidzenuw beschadigd raken omdat er sneden in de huid worden gemaakt. Dit geeft een doof gevoel in een gedeelte van de huid. Meestal verdwijnen deze klachten in de loop van de tijd vanzelf. Soms zijn ze echter blijvend.
Niet vastgroeien van het bot
Soms is het mogelijk dat de botuiteinden niet goed vastgroeien. Dit heet een nonunion (het bot is niet goed geheeld). Patiënten die roken hebben hier een grotere kans op. Daarom adviseren wij deze patiënten te stoppen met roken.
Na de operatie
Na de operatie gaat u naar de uitslaapkamer. Hier wordt uw toestand goed in de gaten gehouden: uw bloeddruk, polsslag en ademhaling worden regelmatig gecontroleerd. Na 1 tot 2 uur, als u goed hersteld bent, gaat u terug naar de verpleegafdeling.
Voor de pijnstilling na de operatie wordt meestal de zenuw verdoofd die van de knieholte naar de voet loopt. Dit wordt een ‘poplitea blok’ genoemd. Deze verdoving kan 24 uur pijnstilling geven.
Weer op de verpleegafdeling
Op de verpleegafdeling controleren wij uw toestand regelmatig. Het kan zijn dat u nog wat slaperig of suf bent. In uw arm zit nog het infuus. U mag in bed zowel op uw rug, als op uw linker- en rechterzijde liggen.
Na de operatie is een drukverband om de voet aangebracht. Deze dient twee weken te blijven zitten.
Naar huis
U kunt meestal dezelfde dag nog naar huis. U krijgt dan het volgende mee:
- pijnstilling;
- een controleafspraak op de polikliniek Orthopedie bij de verpleegkundig specialist orthopedie twee weken later;
- een controleafspraak op de polikliniek Orthopedie met de orthopeed, ongeveer zes weken na de operatie.
Wanneer neemt u direct contact op?
U dient contact op te nemen als een van de onderstaande problemen ontstaat:
- als de wond gaat lekken;
- als de wond rood of dik wordt en/of meer pijn gaat doen;
- als u temperatuurverhoging krijgt boven de 38 graden en u zich daarbij niet goed voelt.
Tijdens kantooruren belt u de polikliniek Orthopedie. Buiten kantooruren kunt u contact opnemen met de Spoedeisende Hulp.
Leefregels
Het is belangrijk dat u zich aan de volgende leefregels houdt:
- Na de operatie dient u, gedurende 6 weken, de Darco schoen te dragen als u staat of loopt. Soms is het makkelijk om ook de krukken te blijven gebruiken, om het evenwicht te bewaren.
- Wondverzorging: De wond moet de eerste twee weken droog blijven. Twee weken na de operatie krijgt u een controleafspraak op de polikliniek Orthopedie. De hechtingen worden dan verwijderd.
- U mag niet fietsen of zelf autorijden gedurende de eerst zes weken.
- Dagelijkse werkzaamheden: zittend werk is toegestaan na twee weken, staand en lopend werk is toegestaan na zes weken.
Verhinderd
Kunt u niet naar uw afspraak komen? Geef dit dan zo spoedig mogelijk door aan de polikliniek Orthopedie. Er kan dan een andere patiënt in uw plaats komen.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij leiden artsen, verpleegkundigen en andere zorgverleners op. Dit betekent dat ook een zorgverlener in opleiding uw behandeling, onderzoek of operatie kan uitvoeren. Maar dit is niet altijd zo. Uw veiligheid staat altijd bij ons voorop. Als een zorgverlener in opleiding u helpt, werkt deze altijd onder begeleiding van een gediplomeerd zorgverlener. Als u niet wilt dat een zorgverlener in opleiding u helpt, dan kunt u dit met uw arts bespreken.
Vragen
Hebt u na het lezen van deze folder nog vragen over de operatie en behandeling? Neem dan contact op met de polikliniek Orthopedie.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Spoedeisende Hulp
040 – 239 96 00
Polikliniek Orthopedie
040 – 239 71 80
Routenummer(s) en overige informatie over de afdeling Orthopedie kunt u terugvinden op www.catharinaziekenhuis.nl/orthopedie
