Verwijderen van de prostaat volgens Hryntschak (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Verwijderen van de prostaat volgens Hryntschak (Folder)
Tijdens uw bezoek aan de polikliniek Urologie heeft de uroloog met u besproken dat u een operatie aan uw prostaat nodig heeft. In deze folder vindt u algemene informatie over deze operatie. Voor u persoonlijk kan de situatie anders zijn dan hier is beschreven. Als dat zo is, dan bespreekt uw behandelend arts dit met u.
De prostaat
De prostaat is een klier die vlak onder de blaasuitgang en om de plasbuis heen ligt (zie figuur 1). Het is te vergelijken met een appeltje waar het klokhuis is uitgeboord. De prostaat is ongeveer even groot als een walnoot of kastanje en maakt onderdeel uit van het mannelijke voortplantingssysteem.
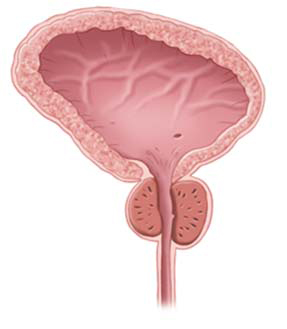
Door de jaren heen groeit de prostaat. De prostaat is een geslachtsklier en is nodig voor de voortplanting. Tijdens het klaarkomen scheidt de prostaat, naast de opgeslagen zaadcellen, het prostaatvocht af. Het prostaatvocht neutraliseert de zure omgeving in de vagina en is tevens een voedingsbron voor de zaadcellen. Hierdoor wordt een eventuele bevruchting van een eicel mogelijk.
Bij een groot aantal mannen kan de goedaardige groei van de prostaat tot hinderlijke plasklachten leiden. Meestal beginnen de klachten met een minder krachtige urinestraal.
Andere klachten die kunnen optreden zijn:
- niet goed kunnen beginnen met plassen
- nadruppelen
- vaak kleine hoeveelheden moeten plassen
- moeite om de urine bij aandrang op te houden
- nachtelijk plassen
- het gevoel niet goed leeg te kunnen plassen
De blaas wordt omgeven door een spierlaag (blaasspier) en zorgt voor de opslag van urine en de urine-uitdrijving. De kracht van de blaasspier zorgt ervoor dat de urine op het juiste moment wordt geloosd. Als de prostaat vergroot is, zal de blaasspier meer moeite hebben om de urine kwijt te raken. In het begin van de goedaardige prostaatvergroting neemt de spierkracht toe. Wanneer de prostaat dan verder groeit, kan er een situatie ontstaan waardoor de blaas de urine niet meer of niet meer goed kan lozen (retentieblaas). Hierdoor kunnen de eerder genoemde klachten optreden.
Een goedaardige vergroting van de prostaat heeft niets te maken met prostaatkanker.
De behandeling van een goedaardige prostaatvergroting die tot plasklachten leidt, kan bestaan uit medicamenteuze therapie of een operatie. Wanneer de prostaat niet te groot is, kan deze worden ‘leeggeschraapt’ via de plasbuis (TURP). Bij u is de prostaat te groot om via de plasbuis te verwijderen. Daarom moet uw prostaat worden verwijderd via een buikoperatie (Hryntschak of ‘open prostaatoperatie’).
Voorbereiding op de operatie
Pre-operatieve screening en anesthesie
U wordt geopereerd en bent daarom doorverwezen naar de polikliniek Pre-operatieve screening. Op deze polikliniek bekijkt de anesthesioloog of de operatie voor u extra gezondheidsrisico’s met zich meebrengt. Tijdens dit gesprek bespreken we de verdoving (anesthesie) en pijnstilling met u. We bespreken waarop u moet letten met eten, drinken en roken op de dagen rondom de operatie. Daarnaast spreken we af hoe u op die dagen uw medicijnen gebruikt. Dit geldt ook voor bloedverdunners. Omdat we uw medicijnen willen controleren krijgt u ook een afspraak bij de Apotheek. Zorg dat u tijdens deze afspraak een actueel medicijnen overzicht of medicijnpaspoort bij de hand heeft als u medicijnen gebruikt. Ook vragen we u om bij uw eigen apotheek toestemming te verlenen voor het digitaal delen van de medicatiegegevens.
Ter voorbereiding op deze afspraken vragen we u een vragenlijst in te vullen. Deze vragenlijst staat voor u klaar in MijnCatharina. Het is belangrijk dat u deze vragenlijst zo snel mogelijk invult. Nadat u de vragenlijst heeft ingevuld, plannen wij voor u een afspraak bij de Apotheek en een afspraak bij de polikliniek Pre-operatieve screening. Soms zijn dit telefonische afspraken; soms nodigen we u uit voor een bezoek op de polikliniek. Dit hangt af van de antwoorden op de vragenlijst en de operatie die u krijgt.
Bij de Apotheek en de polikliniek Pre-operatieve screening kunt u alleen op afspraak terecht.
De Apotheek is telefonisch bereikbaar van maandag t/m vrijdag tussen 09.00 en 16.00 uur via telefoonnummer 040 – 239 87 20.
De polikliniek Pre-operatieve screening is telefonisch bereikbaar van maandag t/m vrijdag tussen 08.00 en 17.00 uur via telefoonnummer 040 – 239 85 01.
Meer informatie over pre-operatieve screening en verdoving vindt u in de folder ‘Anesthesie‘.
Aandachtspunten
- Gebruikt u bloedverdunnende medicijnen? Meld dit bij de uroloog en de polikliniek Pre-operatieve screening. In overleg met de uroloog en de anesthesioloog moet u het gebruik van deze medicijnen geruime tijd voor de operatie stoppen.
- Meld de uroloog ook als u andere medicijnen gebruikt.
- Ongeveer een week voor de operatie wordt u gebeld om u te laten weten wanneer u geopereerd wordt en waar u zich kunt melden.
- Na de operatie mag u niet teveel persen tijdens de ontlasting. Als u vaak harde ontlasting heeft, bespreek dit dan met de uroloog.
- Heeft u op de dag voor uw opname koorts? Neem dan contact op met de polikliniek Urologie.
- Houd er rekening mee dat u na uw ontslag uit het ziekenhuis niet zelf naar huis mag rijden. Regel, wanneer uw ontslagdatum bekend is, uw vervoer.
De opname
Op de afgesproken dag en tijd meldt u zich op de afdeling Urologie. U wordt ontvangen door een verpleegkundige. De verpleegkundige wijst u de weg op uw kamer, bespreekt alle gegevens met u en meet uw temperatuur, polsslag en bloeddruk.
Soms is het nodig om bloed af te nemen, bijvoorbeeld als u bloedverdunners gebruikt. U krijgt van de verpleegkundige een operatiehemd en een polsbandje met uw naam en geboortedatum.
Als u aan de beurt bent rijdt de verpleegkundige u in uw bed naar de voorbereidingsruimte van de operatiekamers. Daar neemt een OK medewerker de zorg voor u over.
Voordat de operatie begint wordt door het hele operatieteam het ‘Time out’ moment genomen. Dit is moment waarop het hele operatieteam stil staat bij uw operatie. Onder andere uw naam, geboortedatum, welke operatie, welke vorm van verdoving en de operatiebenodigdheden worden gecontroleerd. Er worden u vragen gesteld die u misschien al eerder beantwoord heeft, bijvoorbeeld: wie bent u, wat is uw geboortedatum, welke operatie krijgt u en aan welk lichaamsdeel u wordt geopereerd.
Dit wordt gedaan om uw veiligheid te waarborgen.
De operatie
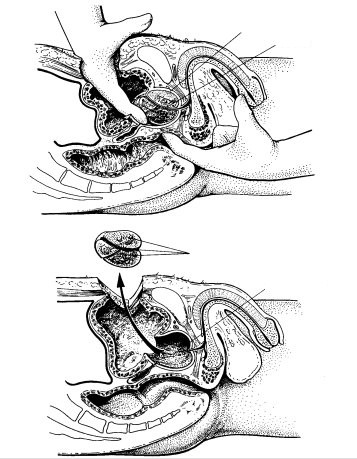
De operatie vindt plaats onder narcose of met een ruggenprik. De uroloog maakt een kleine snee in het midden van de onderbuik. De lengte van de snee wordt ongeveer 10-15 cm. Tijdens de operatie opent de uroloog de blaas om goed bij de prostaat te kunnen. Hierbij wordt de prostaat leeggepeld. De prostaatklier wordt verwijderd en het kapsel blijft staan (zie figuur 2). Hierdoor ontstaat een opening, waardoor het plassen beter zal gaan. De verwijderde prostaatklier wordt voor de zekerheid opgestuurd voor weefselonderzoek.
Na de operatie
Na de operatie rijdt de OK medewerker u naar de uitslaapkamer. Daar wordt regelmatig gecontroleerd of u al wakker bent en hoe het met u gaat. Ook wordt regelmatig uw bloeddruk gemeten. Als u goed wakker bent en er zijn geen bijzonderheden, brengt de verpleegkundige van de afdeling u naar uw kamer.
Als u op de afdeling komt heeft u een infuus in uw arm. Ook heeft u een katheter (een dunne flexibele slang) in de blaas waardoor de urine wordt afgevoerd. Via deze katheter wordt de blaas continu gespoeld om de kans te verkleinen dat er stolsels in de urine ontstaan. De spoeling blijft enkele dagen gehandhaafd en wordt afgebouwd afhankelijk van de kleur van de urine. Na de operatie heeft u een buikwond. Deze wond bevat nietjes of zelfoplosbare hechtingen. De nietjes worden 10 dagen na de operatie verwijderd. Om overtollig wondvocht af te voeren heeft u een drain (een dun slangetje) in het wondgebied zitten. Deze drain wordt na enkele dagen verwijderd.
De dag na de operatie mag u voor de eerste keer uit bed komen. Afhankelijk van wat u kunt, wordt het aantal momenten dat u uit bed gaat in de dagen erna uitgebreid. De zaalarts komt dagelijks aan uw bed om de voortgang van uw herstel te bespreken en maakt afspraken met u over het verloop van de opname.
De anesthesioloog heeft pijnstillers voorgeschreven. Dit kan via een slangetje in de rug met een pompje dat u zelf kunt bedienen of via medicijnen die u inneemt.
Mogelijke risico’s en complicaties
Urineweginfectie
Om het risico op infectie te verkleinen, krijgt u tijdens de operatie antibiotica via een infuus. De uroloog kan u adviseren om een aantal dagen voor de operatie ook antibioticatabletten te nemen. Als u deze tabletten nodig heeft, dan bespreekt de uroloog dit met u.
Nabloeding
Tijdens de opname op de afdeling wordt bekeken of u nog veel bloed verliest vanuit de prostaat. Normaal gesproken stopt dit bloeden na een paar dagen. Soms kan thuis toch een nabloeding optreden. Als u bloedverdunners gebruikt heeft u een verhoogd risico op een nabloeding. Om te voorkomen dat u een nabloeding krijgt is het belangrijk dat u tijdens de ontlasting niet perst en zorgt dat de ontlasting zacht blijft. De verpleegkundige legt u uit hoe u dit het beste kunt doen.
Tijdelijk urineverlies
In het begin heeft u moeite om de urine goed op te houden als u aandrang heeft om te plassen. Soms treedt hierbij een beetje urineverlies op. Dit komt doordat de sluitspier, die onder de prostaat zit, aan de nieuwe situatie moet wennen. Dit is een normaal verschijnsel en verdwijnt bij de meeste patiënten na enkele weken. Als het nodig is zorgt de verpleegkundige voor passend incontinentiemateriaal tijdens de opname en voor thuis.
Als het urineverlies langer blijft bestaan, neem dan contact op met de uroloog. De uroloog kan dan met u bespreken of u medicijnen of fysiotherapie nodig heeft. De medicijnen die de uroloog voor kan schrijven, verlagen het aantal ongeremde samentrekkingen van de blaasspier en stellen het eerste aandranggevoel uit.
In een zeldzaam geval blijft ongewild urineverlies bestaan.
Gevolgen voor de zaadlozing
Na deze operatie zal tijdens het klaarkomen uw sperma niet meer via de plasbuis naar buiten komen maar wordt richting de blaas geduwd. U plast uw sperma met de urine uit. Voor de vruchtbaarheid heeft dit dus ook gevolgen. Mocht u nog een actieve kinderwens hebben, bespreek dit dan vooraf met uw uroloog.
Controle
Als u naar huis gaat krijgt u een afspraak mee voor een controlebezoek bij de uroloog. Dit vind plaats 4 à 6 weken na de operatie.
Er is een kleine kans dat u met een blaaskatheter naar huis gaat. Dit kan nodig zijn als u bijvoorbeeld niet spontaan en goed genoeg kunt leegplassen. Om de blaas dan wat rust te geven gaat u met een blaaskatheter naar huis. Deze wordt verwijderd op het Urologisch behandelcentrum. Hoe dit verloopt, legt de verpleegkundige van de verpleegafdeling aan u uit. Tevens krijgt u een thuispakket mee waar alle benodigdheden voor de blaaskatheter inzitten.
Na uw opname
Als u weer thuis bent kunt u de eerste tijd last hebben van onderstaande verschijnselen, deze zijn over het algemeen tijdelijk van aard en gaan in de meeste gevallen vanzelf over:
- Veelvuldige aandrang om te plassen.
- Branderig gevoel bij het plassen, vooral aan het begin of het einde.
- Soms kan er bij de urine nog wat bloed zitten. Dit houdt meestal 1 à 2 weken aan maar kan zelfs tot zelfs 6 weken aanhouden. Dit is een normaal verschijnsel en dus niet verontrustend.
- In het begin kan u wat moeite hebben om de urine goed op te houden als u aandrang heeft om te plassen (zie ook mogelijke risico’s en complicaties).
Leefregels
Voeding
- We raden u aan om 1,5 tot 2 liter vocht per dag te drinken. Dit om de blaas goed te laten spoelen en de ontlasting dun te houden.
- Tot 6 weken na de operatie geen alcohol drinken.
Uitscheiding
- Wij raden u aan om tot 6 weken na de operatie vezelrijke voeding te eten. Dit om de stoelgang te vergemakkelijken. Persen tijdens de stoelgang verhoogt de druk rond het prostaatgebied waardoor de prostaat weer kan gaan bloeden. Mocht u toch nog moeite hebben met ontlasting, geef dit aan bij de uroloog (of huisarts). Zij kunnen eventueel vezels voorschrijven.
Activiteiten
Om de wond te ontlasten raden wij aan:
- Tot 6 weken na de operatie niet sporten.
- Tot 2 weken na de operatie niet baden; douchen mag wel. Dit om bloedingen te voorkomen door langdurige warmte van het badwater.
- Tot 6 weken na de operatie geen fysiek zware arbeid verrichten, vooral geen arbeid waarbij u uw buikspieren aanspant.
- Tot 6 weken na de operatie niet fietsen; autorijden mag, afstanden korter dan 1 uur.
Seksualiteit
Tot 6 weken na de operatie geen geslachtsgemeenschap.
Wanneer neemt u direct contact op?
- Bij zeer bloederige urine of als u terugkerende grote stolsels in de urine heeft waardoor u niet meer kan plassen.
- Bij bloedverlies of als er vocht uit de operatiewond komt.
- Als u niet kunt plassen.
- Bij aanhoudende of plotseling optredende koorts (boven 38.5° C).
- Bij aanhoudende pijn die niet reageert op adequate pijnstilling (paracetamol 4 maal daags 2 tabletten van 500 mg).
Neem in deze gevallen tijdens kantooruren contact op met de polikliniek Urologie. Buiten kantooruren kunt u contact opnemen met de Spoedeisende hulp (SEH).
Verhinderd
Bent u op de afgesproken datum en/of tijd verhinderd? Geef dit dan zo snel mogelijk door aan het secretariaat van de polikliniek Urologie.
Als u dit op tijd doet, kan een andere patiënt worden geholpen.
Vragen
Heeft u na het lezen van deze folder nog vragen? Neem dan contact op met de polikliniek Urologie
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Spoedeisende Hulp
040 – 239 96 00
Polikliniek Urologie
040 – 239 70 40
Routenummer(s) en overige informatie over de afdeling Urologie kunt u terugvinden op www.catharinaziekenhuis.nl/urologie
