Afwijkende uitstrijkjes (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Afwijkende uitstrijkjes (Folder)
U bent verwezen naar de gynaecoloog omdat u een afwijkend uitstrijkje heeft. Een afwijkend uitstrijkje roept veel vragen en onzekerheden op. Daarom is het belangrijk dat u goed geïnformeerd bent over oorzaken, onderzoek en behandeling bij afwijkende uitstrijkjes. In deze folder leest u informatie over afwijkende uitstrijkjes en over de oorzaken, onderzoek, behandeling en nazorg hiervan.
De gynaecoloog bespreekt met u welke medische zorg het meest geschikt is voor u. Op de polikliniek heeft u contact met één van de gynaecologen gespecialiseerd in afwijkende uitstrijkjes en colposcopisch onderzoek. Omdat u behandeld wordt door een team, is het mogelijk dat u in het vervolg traject één van de andere gespecialiseerde gynaecologen treft. Meer informatie krijgt u ook via onze animatievideo die u kunt vinden op www.catharinaziekenhuis.nl/gynaecologie.
Het uitstrijkje
Wat is een uitstrijkje?
Bij een uitstrijkje worden losse cellen van de baarmoederhals (zie figuur 1 op pagina 16 van deze folder) afgenomen met een flexibel borsteltje. De cellen worden in een potje met vloeistof verzameld. Daarna vindt onderzoek in het laboratorium plaats.
Waarom worden uitstrijkjes gemaakt?
Uitstrijkjes worden gemaakt om te onderzoeken of een voorstadium van baarmoederhalskanker mogelijk aanwezig is. Bij een niet afwijkend uitstrijkje is de kans op het hebben van een voorstadium heel klein. Als er wel een voorstadium van baarmoederhalskanker aanwezig is, is er een kleine kans dat zich later baarmoederhalskanker ontwikkelt. Een eenvoudige behandeling van een voorstadium kan de ontwikkeling van baarmoederhalskanker voorkomen.
Wat onderzoekt men bij een uitstrijkje?
De baarmoederhals is bekleed met twee soorten cellen: plaveiselcellen en endocervicale cellen. Bij een uitstrijkje bekijkt men in het laboratorium of beide soorten cellen aanwezig zijn en hoe deze eruitzien.
Plaveiselcellen bekleden de wand van de vagina en de buitenkant van de baarmoederhals. Cilindercellen bekleden de binnenkant (endo) van de baarmoederhals (cervix) en maken slijm aan. Ze zijn vooral aanwezig in het kanaal in de baarmoederhals naar de binnenkant van de baarmoederholte.
Bij wie wordt een uitstrijkje gemaakt?
Alle vrouwen tussen de 30 en 60 jaar krijgen via het bevolkingsonderzoek baarmoederhalskanker eenmaal in de vijf jaar een oproep om een uitstrijkje bij de huisarts te laten maken, omdat dan het risico op het ontwikkelen van een voorstadium van baarmoederhalskanker het grootst is. Zo worden ook bij vrouwen zonder klachten afwijkingen gevonden.
Andere redenen voor een (extra) uitstrijkje zijn klachten als tussentijds bloedverlies, bloederige afscheiding of bloedverlies na gemeenschap. Deze klachten kunnen op zowel jongere als op oudere leeftijd bij een voorstadium passen.
Hoe wordt een uitstrijkje gemaakt?
U neemt plaats op een onderzoekstoel met uw benen in de beensteunen. Met behulp van een eendenbek (speculum) wordt de baarmoederhals zichtbaar. De arts neemt met een borsteltje cellen van de baarmoederhals af en verzamelt deze cellen in een potje met vloeistof. In het laboratorium worden de cellen onder de microscoop beoordeeld. Voor het bevolkingsonderzoek maakt soms de doktersassistente het uitstrijkje.
Wat voelt u bij het maken van een uitstrijkje?
De meeste vrouwen vinden het maken van een uitstrijkje niet pijnlijk. Het inbrengen van een speculum en het afnemen van de cellen geven soms een kortdurend onaangenaam gevoel. Bijvoorbeeld bij een volle blaas of darm. Als het speculum geopend wordt, drukt het tegen de blaas en darm aan. Het is daarom verstandig voor het onderzoek naar het toilet te gaan.
Er kunnen nog andere redenen zijn om tegen het onderzoek op te zien, bijvoorbeeld negatieve seksuele ervaringen in het verleden. Aarzel niet dit aan de arts te vertellen. Deze houdt er dan rekening mee.
Na het maken van een uitstrijkje bloedt de baarmoederhals soms. Dit kan geen kwaad. Het bloedverlies stopt meestal binnen een dag.
Wanneer kunt u het laten maken van een uitstrijkje beter uitstellen?
Als u menstrueert (ongesteld bent) kunt u het laten maken van een uitstrijkje beter uitstellen. Door het bloed kunnen de cellen niet goed bekeken worden in het laboratorium. Ook tijdens de zwangerschap zijn de cellen moeilijk te beoordelen. U kunt dan wachten tot drie maanden na de bevalling.
Wat betekent de uitslag van een uitstrijkje?
Het hebben van een afwijkend uitstrijkje betekent in de meeste gevallen dat u géén kanker heeft. Vaak is het een goedaardige afwijking. Behandelen we dit niet dan kan het op lange termijn misschien wel baarmoederhalskanker worden. In de onderstaande tekst wordt deze afwijking voor het gemak aangeduid als ‘voorstadium’.
De kwaliteit van het uitstrijkje
In het laboratorium wordt eerst gekeken of de cellen goed te beoordelen zijn. Soms is in het uitstrijkje te veel bloed aanwezig of zijn er te weinig cellen. Onderzoek is dan niet goed mogelijk. We maken dan opnieuw een uitstrijkje.
De uitslag van het uitstrijkje
Er bestaan twee soorten uitslagen, dit heeft te maken met internationale en Nederlandse afspraken:
- De KOPAC-uitslag
- De Pap-uitslag
De KOPAC-uitslag
Bij de KOPAC-uitslag staat elke letter voor een onderdeel van de beoordeling:
K = kwaliteit
O = ontsteking
P = plaveiselcellen
A = andere afwijkingen
C = cilindercellen
Voor elke letter geeft de KOPAC-uitslag een cijfer tussen 0 en 9. Doorgaans betekent het cijfer 1 een normale waarde. Bij een waarde tussen de 2 en 4 is het advies het uitstrijkje na zes maanden te herhalen. Een waarde van 5 of hoger is reden voor verder onderzoek door de gynaecoloog.
De Pap-uitslag
Pap is een afkorting van Papanicolaou, degene die de indeling van de uitslagen van uitstrijkjes heeft gemaakt. De Pap-uitslagen lopen van 0 tot 5. Bij Pap 0 is het uitstrijkje niet goed te beoordelen. Pap 1 betekent een normaal uitstrijkje. Bij een hogere Pap-uitslag is er reden voor herhaling of onderzoek door de gynaecoloog.
Betekent een normaal uitstrijkje dat er geen reden is voor verder onderzoek?
Bij een normale uitslag kunt u gerust vijf jaar wachten tot het volgende bevolkingsonderzoek. Maar heeft u bloedverlies tussen de menstruaties door of bloedverlies tijdens of na gemeenschap? Dan is het verstandig naar de huisarts te gaan. Deze beoordeelt of het zinvol is een extra uitstrijkje te maken of onderzoek naar een ontsteking te doen.
De verschillende Pap-uitslagen op een rij:
Hieronder leggen we u de verschillende Pap-uitslagen uit. Bij een uitstrijkje worden alleen losse cellen bekeken. Als er afwijkende cellen zijn, is het niet mogelijk precies te vertellen wat er aan de hand is. Vervolgonderzoek is dan noodzakelijk. Hier leest u verder in de folder meer over. In het onderstaande overzicht geven we in grote lijnen aan wat u kunt verwachten naar aanleiding van de uitslag.
- Pap 0
Het uitstrijkje is niet goed te beoordelen, vaak omdat er te weinig cellen aanwezig zijn. Ook kan er te veel bijmenging van bloed zijn. Het advies is bijna altijd om het uitstrijkje te herhalen. Meestal is er dan een goed te beoordelen uitslag. Een enkele keer lukt het ook volgende keren niet een goede kwaliteit van het uitstrijkje te krijgen. De huisarts kan u dan naar de gynaecoloog verwijzen.
- Pap 1
Het uitstrijkje is normaal. Het advies is om het onderzoek na vijf jaar te herhalen.
- Pap 2
In het uitstrijkje zijn enkele cellen aanwezig die er iets anders uitzien dan normaal. Duidelijk afwijkend zijn ze niet. Daarom is het advies het uitstrijkje na een half jaar te herhalen. Vaak is er dan weer een normaal beeld. Als de uitslag tweemaal een Pap 2 is, wordt onderzoek door de gynaecoloog geadviseerd. Meestal is een behandeling niet noodzakelijk.
- Pap 3a
Er worden licht afwijkende cellen gevonden. Het advies is herhaling van het uitstrijkje door de huisarts of verder onderzoek door de gynaecoloog. Onderzoek bij de gynaecoloog wijst bij de helft van de vrouwen uit dat de afwijkingen gering zijn. Behandeling is dan niet nodig. De andere helft krijgt het advies voor een eenvoudige behandeling van de baarmoederhals. Hierover leest u verderop in de folder meer.
- Pap 3b
De cellen zijn iets meer afwijkend dan bij een Pap 3a. Verder onderzoek door de gynaecoloog is nu verstandig. De kans op een advies voor een eenvoudige behandeling van de baarmoederhals is groter dan bij een Pap 3a.
- Pap 4
De cellen zijn wat sterker afwijkend dan bij een Pap 3a of een Pap 3b. Ook hier is het advies verder onderzoek door de gynaecoloog. Over het algemeen moet u rekening houden met een grote kans (90%) op een eenvoudige behandeling van de baarmoederhals.
- Pap 5
De cellen zijn sterk afwijkend, en de uitslag kán passen bij kanker van de baarmoederhals. Het is verstandig dat u op korte termijn door de gynaecoloog onderzocht wordt. Soms alarmeert het uitstrijkje ten onrechte.
Hoe vaak komen afwijkende uitstrijkjes voor?
Van iedere 100 vrouwen zonder klachten die bij het bevolkings-onderzoek een uitstrijkje laten maken, is bij 5 het uitstrijkje afwijkend. Bij heel lichte afwijkingen van het uitstrijkje is er 10% kans op een goed behandelbaar voorstadium van baarmoederhalskanker. Naarmate het uitstrijkje meer afwijkend is, neemt deze kans toe. Zo is de kans op een goed behandelbaar voorstadium van baarmoederhalskanker bij een uitstrijkje met ernstige afwijkingen ongeveer 90%.
Moet u zich zorgen maken?
Voor bijna alle vrouwen betekent de uitslag van een afwijkend uitstrijkje een grote schok. Alleen al omdat er mogelijk iets niet goed is en het advies verdere controle of onderzoek is. De angst voor baarmoederhalskanker is begrijpelijk, maar (vaak) niet nodig. Een voorstadium is goed en gemakkelijk te behandelen.
Wat is de oorzaak van afwijkende uitstrijkjes?
Veel vrouwen vragen zich af waarom hun uitstrijkje afwijkend is. Afwijkende cellen op de baarmoederhals worden veroorzaakt door het humaan papillomavirus (HPV). Er zijn veel verschillende types van het virus, zo bestaan er laag-risico en hoog-risico types. De laag-risico HPV types zien we vaak bij genitale wratten. Hoog-risico HPV types zijn de veroorzakers van baarmoederhalskanker en de goed behandelbare voorstadia.
Het HPV-virus (hoog en laag risico) wordt makkelijk overgedragen en komt daardoor veel voor, circa 80% van de vrouwen zal ooit in het leven in aanraking komen met een HPV. De meeste vrouwen die het virus bij zich hebben, zullen geen klachten ondervinden. De overdracht van het virus geschiedt via contact tussen slijmvliezen, en dus ook door seksuele activiteit zonder penetratie. Gelukkig komen baarmoederhalskanker en afwijkende uitstrijkjes veel minder vaak voor dan infecties met het HPV. Dit laat zien dat HPV vaak niet leidt tot afwijkende uitstrijkjes en dat het lichaam het virus vaak zelf opruimt (klaring).
Bekend is dat vrouwen die roken vaker afwijkende uitstrijkjes hebben en het virus mogelijk minder goed kunnen opruimen. Daarom is het goed om te stoppen met roken. Condoomgebruik beschermt wel goed tegen seksueel overdraagbare aandoeningen, maar niet volledig tegen overdracht van HPV.
Wat te doen bij een afwijkend uitstrijkje?
Als uw uitstrijkje afwijkend is, kan de huisarts u doorverwijzen naar de gynaecoloog voor verder onderzoek. De gynaecoloog zal de baarmoederhals dan nauwkeurig onderzoeken door middel van een colposcopie. Over dit onderzoek leest u meer in het volgende gedeelte van deze folder.
Het onderzoek (colposcopie)
Onderzoek door de gynaecoloog: colposcopie
Als de huisarts u naar de gynaecoloog verwijst in verband met een afwijkende uitslag, onderzoekt de gynaecoloog de baarmoederhals nauwkeurig. Dit onderzoek heet een colposcopie. Colposcopie betekent letterlijk ‘naar de baarmoederhals kijken’ (kolpos is baarmoederhals, scopie is kijken). Zien we afwijkingen, dan nemen we hierbij ook weefsel van de baarmoederhals af voor onderzoek. Dit noemen we biopsie.
Wat is een colposcopie?
Een colposcopie is een onderzoek waarbij de gynaecoloog de baarmoederhals nauwkeurig bekijkt. De colposcopie en eventueel weefselonderzoek wijzen uit of behandeling van de baarmoederhals nodig is.
De colposcopie vindt plaats op de polikliniek en gebeurt door een ervaren team. Dit team bestaat uit een gespecialiseerd gynaecoloog en een verpleegkundige/doktersassistente. Soms is een gynaecoloog in opleiding of een coassistent bij het onderzoek aanwezig. U mag iemand meenemen die tijdens het onderzoek bij u blijft.
Hoe gaat een colposcopie in zijn werk?
De arts vraagt u bij uw eerste polikliniek bezoek nog naar uw medische voorgeschiedenis. Heeft u vragen dan kunt u deze gerust stellen. Na het vraaggesprek zal het onderzoek plaatsvinden.
Net als bij het maken van het uitstrijkje brengt de arts een speculum in de schede. Voor de ingang van de schede wordt nu een colposcoop geplaatst. Dit is een instrument dat een beetje lijkt op een vergrootglas. Hierdoor ziet de arts het weefsel van de baarmoederhals vergroot.
Vaak is de colposcoop aangesloten op een monitor, een televisiescherm. U kunt dan, zelf meekijken. De gynaecoloog maakt de baarmoederhals nat met een azijnoplossing en een soort jodium. Dit is nodig om het weefsel goed te kunnen beoordelen. Het natmaken kan een wat prikkend gevoel geven. Vaak worden enkele foto’s gemaakt om met eventueel latere onderzoeken te kunnen vergelijken.
Wat wordt er bekeken bij een colposcopie?
De baarmoederhals is bekleed met twee soorten cellen: plaveiselcellen en cilindercellen. Het overgangsgebied tussen deze twee soorten cellen heet de overgangs- of transformatiezone. Afwijkende cellen in het uitstrijkje zijn bijna altijd afkomstig van dit gebied. Daarom bekijken we bij de colposcopie nauwkeurig dit gebied. Als er afwijkende plekjes zichtbaar zijn, kan de arts een stukje weefsel wegnemen voor onderzoek (biopsie). Afhankelijk van wat we zien, kan de gynaecoloog er voor kiezen om meteen te behandelen. Dit leest u in hoofdstuk 3 van deze folder.
Wat merkt u bij een biopsie?
De gynaecoloog vertelt u als hij of zij een stukje weefsel (biopt) afneemt. Dit gebeurt met een klein tangetje en vaak op een aantal plaatsen. Soms schraapt de gynaecoloog ook wat weefsel aan de binnenzijde van de baarmoederhals weg.
Het nemen van een biopt kan even een pijnlijk gevoel geven, maar niet zo erg dat plaatselijke verdoving nodig is. Soms vraagt de gynaecoloog of u wilt hoesten. De baarmoederhals komt dan iets naar beneden door de toename van druk in de buik. Door het nemen van een biopt ontstaat er een wondje van de baarmoederhals, dat kan bloeden. Als er ruim bloedverlies is, stipt de gynaecoloog het wondje soms aan met een bijtende stof. Dit geeft een krampend gevoel in de onderbuik. In andere gevallen is het aanstippen niet nodig en is maandverband voldoende.
Na de colposcopie
Meestal stopt het bloedverlies binnen een paar dagen. Zolang er bloedverlies is, is het beter om geen gemeenschap te hebben, in bad te gaan of te zwemmen. Ook tampongebruik raden we af. Wel kunt u gewoon douchen. U kunt hierna eventueel zelf met de auto naar huis rijden.
De uitslag
De gynaecoloog vertelt tijdens de colposcopie hoe de baarmoederhals eruitziet. In de meeste gevallen wordt een weefselstukje weggenomen dat waarschijnlijk de afwijkende cellen in het uitstrijkje veroorzaakt. Soms zijn er nauwelijks of geen afwijkingen te zien en nemen we geen biopsie.
Het biopt wordt in het laboratorium door een arts (patholoog) onderzocht. De uitslag is meestal binnen twee weken bekend. De gynaecoloog bespreekt met u hoe u de uitslag hoort: telefonisch, schriftelijk of tijdens een vervolgbezoek.
De verschillende uitslagen van een biopsie
De uitslag van een biopsie wordt meestal weergegeven als dysplasie. Dysplasie betekent dat de opbouw van het weefsel anders is dan normaal. Ook de term CIN wordt veel gebruikt. Dit is een afkorting voor cervicale intra-epitheliale neoplasie, een Engelse benaming voor dysplasie.
Hieronder beschrijven wij de meest voorkomende uitslagen van een weefselonderzoek:
- CIN I of lichte dysplasie
De weefselopbouw van de baarmoederhals is licht afwijkend, maar het is geen kanker. - CIN II of matige dysplasie
De weefselopbouw van de baarmoederhals is iets meer afwijkend, maar het is geen kanker. - CIN III of ernstige dysplasie
De weefselopbouw is nog meer afwijkend, maar het is geen kanker. We spreken bij deze uitslag van een voorstadium.
De behandeling
De behandeling voor een hooggradige afwijking (cin 2 en Cin #) van de baarmoedermond bestaat uit 2 opties,een Lisexcisie of imiquimod créme. Hierover volgt uitleg over beide opties.
Wat is een lisexcisie?
Een lisexcisie is een zogenoemde elektrische behandeling. De gynaecoloog verwijdert het afwijkende weefsel met een elektrisch verwarmd metalen lisje. De wond vanzelf. Soms wordt deze ingreep ook een lisconisatie of hotloop (hete lis) genoemd.
Hoe gaat een lisexcisie in zijn werk?
Een lisexcisie gebeurt onder plaatselijke verdoving op de polikliniek. Meestal gebeurt de behandeling met een plaatselijke verdoving en duurt ongeveer een kwartier. U neemt plaats in de gynaecologische stoel. U krijgt een sticker op uw been om elektrische stroom te geleiden, gebruik daarom voorafgaand aan de behandeling geen bodylotion. Nadat een speculum in de schede is ingebracht, geeft de arts plaatselijke verdoving met een dunne naald. Daarna neemt de gynaecoloog met het verhitte lisje weefsel weg.
Wat voelt u van een lisexcisie?
De plaatselijke verdoving geeft vaak even wat pijn, daarna voelt u over het algemeen niets meer.
Wanneer is een lisexcisie nodig?
Behandeling door middel van een lisexcisie is niet altijd nodig. Het is bekend dat een deel van de weefselafwijkingen zonder behandeling uit zichzelf verdwijnt en geneest. Uw afweersysteem verwijdert de HPV virusdeeltjes. Als de kans hierop groot is, adviseert de gynaecoloog om af te wachten.
Bij het advies om al dan niet te behandelen spelen een aantal factoren mee:
- De ernst van de afwijking
CIN I is zelden een reden tot behandeling, omdat er een grote kans bestaat dat de afwijking uit zichzelf weer verdwijnt. CIN II heeft ook nog een kans uit zichzelf te verdwijnen; behandeling is daarom niet altijd nodig. CIN III heeft slechts een kleine kans spontaan te genezen en kan een voorstadium van baarmoederhalskanker zijn. Of CIN III zich ooit tot baarmoederhalskanker zal ontwikkelen, valt niet te voorspellen. Voor de zekerheid wordt behandeling geadviseerd aan alle vrouwen met CIN III.
- De grootte van de afwijking
De grootte van de afwijking is van belang voor de kans dat een afwijking uit zichzelf verdwijnt. De gynaecoloog adviseert bij een groot gebied met CIN II meestal een behandeling en bij een klein gebied met CIN II niet.
- De plaats van de afwijking
Afwijkend weefsel dat aan de buitenkant van de baarmoederhals ligt is gemakkelijker met de colposcoop te controleren dan afwijkend weefsel aan de binnenkant van de baarmoederhals. Bij afwijkend weefsel aan de binnenkant adviseert de gynaecoloog daarom sneller een behandeling.
- De leeftijd
Vrouwen van bijvoorbeeld 20 tot 30 jaar hebben meer kans dat een uitstrijkje uit zichzelf normaal wordt dan vrouwen van 40 tot 50 jaar. Bij jongere vrouwen adviseert de gynaecoloog dan ook minder vaak een behandeling dan bij een iets oudere vrouw.
Imiquimod behandeling
Imiquimod is een créme die werkt op het immuunsysteem. Op deze manier kan het de CIN-afwijking opruimen. Bij een behandeling met imiquimod voor CIN dient de créme 3 keer per week via een tampon of applicator in de vagina ingebracht te worden. De behandeling duurt in totaal 16 weken.
Tijdens deze behandeling neemt uw behandelend arts na 2 en 8 weken telefonisch contact op om te bespreken hoe het gaat. Na de behandeling vindt er opnieuw een colposcopie (onderzoek van de baarmoedermond) met eventueel biopten (het afnemen van kleine stukjes weefsel) plaats om te controleren of de behandeling gewerkt heeft.
Resultaten van de behandeling
De werkzaamheid van imiquimod bij CIN 2 of 3 is ongeveer 50-75%.
Dat betekent dat van de 100 behandelende vrouwen er 50 tot 75 vrouwen geen CIN meer hebben na de behandeling. Soms blijft het hoog-risico type HPV nog wel aanwezig. In 25 tot 50 van de 100 vrouwen heeft de behandeling dus niet gewerkt. Bij 10 tot 15 van de 100 vrouwen kan de CIN afwijking terugkomen na een succesvolle behandeling met imiquimod.
Mogelijke risico’s en bijwerkingen
Eerdere onderzoeken lieten weinig ernstige bijwerkingen zien. Wel kunnen er grieperige klachten en een branderig gevoel van de vagina ontstaan tijdens de behandeling. Hiervoor kunt u 4 keer per dag 1000mg paracetamol gebruiken, eventueel samen met 3 maal per dag 400mg ibuprofen of 2 maal per dag 500mg Naproxen.
Bij een behandeling met imiquimod wordt er geen weefsel van de baarmoeder weggehaald. Er is dus geen verhoogd risico op een vroeggeboorte.
Extra informatie
Uitgebreide informatie over imiqiumod behandeling bij CIN vindt u in de folder imiqiumod.
Geen behandeling: afwachten
Als de gynaecoloog behandeling niet nodig vindt, krijgt u wel het advies om het uitstrijkje te laten herhalen. Dit is meestal na zes maanden. U moet er rekening mee houden dat het een aantal jaren kan duren voordat het uitstrijkje zonder behandeling uit zichzelf weer normaal wordt.
De zorg na een lisexcisie
Het herstel
De baarmoedermond heeft ongeveer drie weken nodig om te genezen. Tijdens deze periode kunt u wat bloederige afscheiding hebben. Dat is normaal. Meestal neemt vijf tot zeven dagen na behandeling het bloedverlies wat toe. Ook dit is normaal. U kunt tot drie weken na de behandeling bloederige afscheiding hebben. Het advies is om de eerste twee weken na de ingreep niet te sporten. Ook raden wij seksueel contact, tampongebruik en baden af totdat het bloedverlies gestopt is. Douchen is geen probleem.
Een enkele keer komen na de lisexcisie de volgende klachten voor:
- Bloedingen, meer dan een normale menstruatie.
- Koorts.
- Buikpijn die niet overgaat na het gebruik van pijnstillers.
Heeft u na de behandeling last van één van deze klachten? Belt u dan direct naar de polikliniek Gynaecologie.
De lisexcisie behandeling heeft geen invloed op de vruchtbaarheid in de toekomst.
Controle
Na de behandeling van de baarmoederhals bespreekt de gynaecoloog met u binnen twee weken de uitslag. De gynaecoloog bespreekt met u hoe verdere controle plaatsvindt. In 95% van de gevallen is er hierna geen verdere behandeling meer nodig. Wel wordt er 6, 12 en 24 maanden na de behandeling nogmaals een uitstrijkje gemaakt om er zeker van te zijn dat de afwijking goed is behandeld. Als deze testen goed zijn, verwijzen we u terug naar het bevolkingsonderzoek. Bij 5 van de 100 behandelde vrouwen kan er in de toekomst een tweede behandeling nodig zijn.
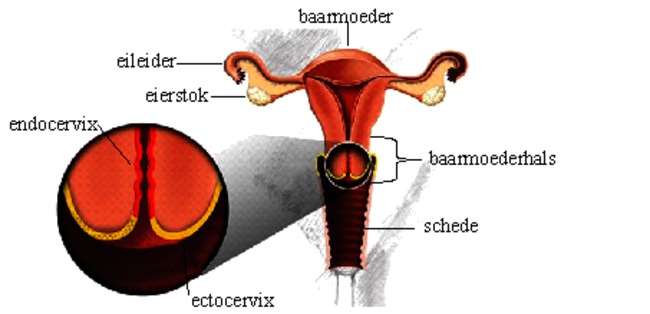
Figuur 1: De baarmoeder en vagina
De baarmoeder heeft de grootte en de vorm van een kleine peer. Aan de binnenzijde van de baarmoederhals bevindt zich een dunne laag slijmproducerende cellen, endocervix. Op de buitenzijde van de baarmoederhals en op de binnenzijde van de vagina zit een stevige dikkere laag cellen, ectocervix. Op het grensgebied (transformatiezone) van deze twee lagen kan een voorstadium ontstaan. Een voorstadium is geen kanker, maar kan in 10 tot 15 jaar bij één derde van de vrouwen zich tot kanker ontwikkelen. Het is dus belangrijk om er op tijd bij te zijn.
Vragen
Mocht u na het lezen van deze folder nog vragen hebben, dan kunt u contact opnemen met de polikliniek Gynaecologie.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Gynaecologie
040 – 239 93 00
Routenummer(s) en overige informatie over de afdeling Gynaecologie kunt u terugvinden op www.catharinaziekenhuis.nl/gynaecologie
Verantwoording
De tekst in deze folder is samengesteld door gynaecologen van het Gynaecologisch Oncologisch Centrum Zuid (GOCZ). De inhoud is aangepast aan de situatie zoals die zich voordoet in het Catharina Ziekenhuis.