Radiotherapie bij prostaatkanker (Folder)
5623 EJ Eindhoven
040 - 239 91 11

Radiotherapie bij prostaatkanker (Folder)
U bent door uw arts verwezen naar de afdeling Radiotherapie voor een bestralingsbehandeling. In deze folder leest u meer informatie over de bestralingen.
Wat houdt bestraling in?
Bestraling (radiotherapie) is de behandeling van kanker met straling. Het doel van bestraling is om kankercellen te doden en daarbij gezonde cellen zoveel mogelijk te sparen.
Op welke manier wordt u bestraald?
U wordt uitwendig bestraald. De uitwendige bestralingen worden uitgevoerd met bestralingstoestellen (lineaire versnellers).
Hoe werkt bestraling?
Het DNA in een cel zorgt voor de aansturing van de cel. Bestraling beschadigt het DNA. Als het DNA veel schade oploopt, kunnen cellen niet meer delen en gaan ze dood.
Kankercellen zijn gevoeliger voor bestraling dan gezonde cellen. Kankercellen kunnen minder goed herstellen van de schade van straling dan gezonde cellen.
Meestal wordt de bestralingsdosis niet in één keer gegeven, maar in gedeelten (zittingen). Al deze zittingen bij elkaar heten een bestralingsserie. Uw radiotherapeut stelt het aantal zittingen aan het begin van de behandeling vast. De duur van de behandeling zegt niets over de ernst van uw ziekte.
De eerste keer dat u op de afdeling Radiotherapie komt
Bestraling
Voor een bestralingsbehandeling moet u meerdere keren naar het ziekenhuis komen. Uw bestralingsarts (radiotherapeut) vertelt u hoe vaak u bestraald wordt. Per persoon kan de behandeling verschillen. Dit hangt onder andere af van de kenmerken van de tumor, uw leeftijd, conditie en het stadium van uw ziekte. De behandeling wordt voor u op maat gemaakt.
Kennismaking met uw radiotherapeut
Bij het eerste gesprek maakt u kennis met uw radiotherapeut.
Uw radiotherapeut bespreekt met u:
- de behandelmogelijkheden
- het doel van de bestraling
- het aantal bestralingen
- het verloop van de bestraling
- mogelijke bijwerkingen
Uw radiotherapeut wil ook tijdens uw behandeling weten hoe het met u gaat. Daarom spreekt u uw arts regelmatig.
Afspraken
Uw bestralingsafspraken worden na uw eerste consult gepland. Deze afspraken kunnen nog veranderen, controleer deze regelmatig in MijnCatharina. Om uzelf te kunnen aanmelden bij de afdeling Radiotherapie heeft u een geldig legitimatiebewijs nodig.
Verhinderd
Kunt u om dringende redenen niet naar uw afspraak komen? Geef dit dan zo snel mogelijk door aan de afdeling Radiotherapie. Wij zijn op werkdagen tijdens kantooruren bereikbaar.
De voorbereiding op de bestraling
Voordat u kunt beginnen met de bestraling, zijn er voorbereidingen nodig. Uw radiotherapeut vertelt u welke voor u van toepassing zijn.
- Plaatsen van 4 goudstaafjes (goudmarkers) in het Urologisch Behandelcentrum van het Catharina Ziekenhuis.
- Bepaling van het te bestralen gebied met behulp van de CT scan met volle blaas.
- Bepaling van het te bestralen gebied met behulp van de MRI-scan met volle blaas.
- Het bestralingsplan.
Het uitvoeren en controleren van de voorbereidingen en berekeningen kost tijd. Hierdoor begint de bestraling meestal een week na het maken van de CT-scan.
Goudmarkers
Wat zijn goudmarkers?
Een goudmarker is een klein gouden staafje, ongeveer zo groot als een ongekookte rijstkorrel.
Wat gebeurt er?
De goudmarkers worden in de prostaat gebracht. Dit onderzoek lijkt op het nemen van een biopt door de uroloog. Een uroloog van het Catharinaziekenhuis plaatst de goudmakers in de prostaat. Na het inbrengen kunt u een lichte napijn voelen. Ook kunt u wat bloed bij de urine en ontlasting zien. Hierover hoeft u zich geen zorgen te maken.
Wat moet u doen?
U haalt 2 soorten medicijnen (antibiotica) bij de apotheek.
Twee uur voor het onderzoek neemt u de 2 medicijnen in. De medicijnen zijn bedoeld om infecties te voorkomen. Wij raden u aan om twee weken na het plaatsen van de goudmarkers geen zwaar werk te doen en niet te fietsen. Tijdens de bestralingsperiode mag u wel fietsen.
Waarom is het plaatsen van goudmarkers nodig?
De goudmarkers helpen bij elke bestraling om de ligging van de prostaat precies vast te stellen en daarmee nauwkeurig te bestralen.
Wat gebeurt er tijdens de CT-scan?
We maken een CT-scan van het te bestralen gebied. De beelden van de CT-scan gebruiken we om een bestralingsplan te maken.
U komt voor het maken van de scan op een tafel te liggen. Tijdens de CT-scan en de bestraling moet u stil liggen. We zorgen er voor dat u zo ontspannen mogelijk ligt.
De CT-scan duurt ongeveer 15 minuten. Na de CT-scan kunt u naar huis.
Bij de voorbereidingen doet u uw schoenen uit. U kunt slippers of pantoffels meenemen als u niet op sokken wilt lopen. Van de laborant hoort u welke kleding u uittrekt.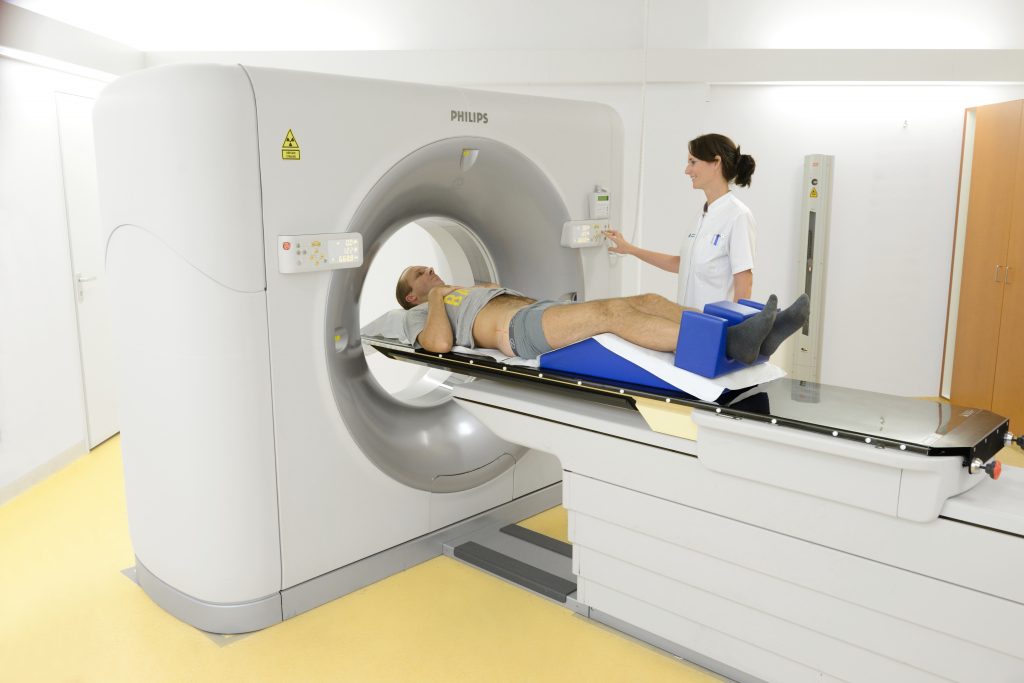 Waarom is het belangrijk om een volle blaas te hebben bij de bestraling van de prostaat?
Waarom is het belangrijk om een volle blaas te hebben bij de bestraling van de prostaat?
Voor de bestraling van de prostaat is het nodig om een volle blaas te hebben.
Er zijn twee redenen waarom een volle blaas belangrijk kan zijn:
- Een gevulde blaas drukt de darmen voor een deel uit het bestralingsgebied. Hierdoor is er minder kans op bijwerkingen van uw darmen;
- Een volle blaas en zo leeg mogelijke darmen is belangrijk voor de nauwkeurigheid van de bestralingen
Het volgende advies geldt voor de CT-scan en ook voor de bestralingen:
- ga thuis één uur voor de behandeling naar het toilet om te plassen en uw ontlasting kwijt te raken;
- daarna drinkt u meteen 2 glazen water (in totaal ongeveer 250-400 cc). U gaat niet meer plassen totdat u bestraald bent. Het is dus belangrijk dat u een volle blaas heeft en uw darmen zo leeg mogelijk zijn;
- u mag direct weer naar het toilet na het maken van de CT-scan of na de bestraling;
- het is erg belangrijk dat u gedurende de dag genoeg drinkt (1,5-2 liter per dag);
- dit is inclusief de bovenstaande 2 glazen water.
Wat gebeurt er tijdens de MRI-scan?
Wij leggen u in dezelfde houding op de MRI- tafel als op de CT-scan. Daarna maken we de MRI-scan.
De CT-scan en MRI-scan gebruiken we om berekeningen te maken.
Wat gebeurt er achter de schermen?
Het maken van het bestralingsplan
De radiotherapeut, klinisch fysicus en laborant maken een bestralingsplan met de computer. Hiervoor gebruiken we de beelden van de CT-scan en eventueel de MRI-scan. In een bestralingsplan staat precies hoeveel bestralingsdosis er in het bestralingsgebied komt en hoe de straling verdeeld is in dit gebied. Het bestralingsplan gebruiken we elke dag waarop bestraling plaatsvindt.
Bestralingen
De bestralingen
Nadat u zichzelf heeft aangemeld, gaat u in de wachtruimte zitten. Een radiotherapeutisch laborant komt u daar ophalen. Bij de eerste bestraling legt de laborant u nogmaals uit wat er gaat gebeuren.
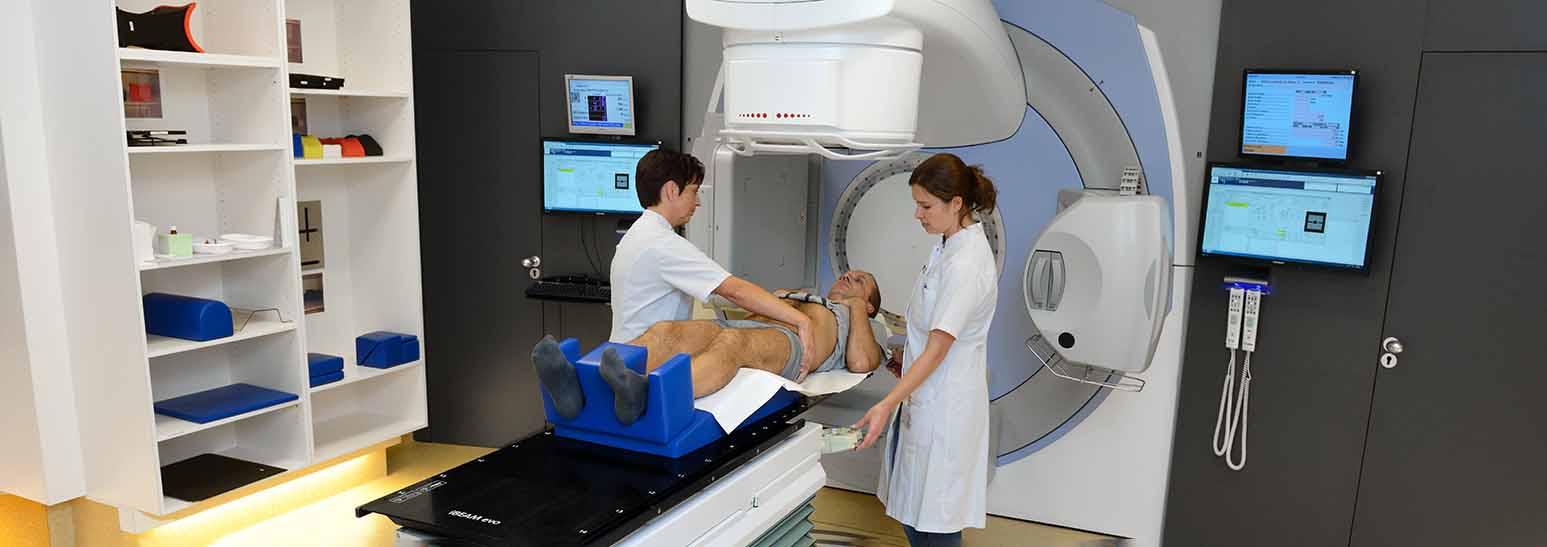 Het bestralingstoestel
Het bestralingstoestel
Wat gebeurt er als we u bestralen?
- U gaat op de behandeltafel liggen;
- De laboranten zorgen ervoor dat u precies hetzelfde ligt als op de CT-scan.
- Zij stellen nauwkeurig in en gebruiken hiervoor ook de gegevens van het bestralingsplan.
- Daarna bent u alleen in de ruimte. We vragen u om stil te blijven liggen. De laboranten kunnen u zien en horen;
- We maken een scan om uw houding te controleren;
- We gebruiken (indien van toepassing) de clips of de goudmarkers die de uroloog heeft geplaatst om de precieze plaats van de prostaat te bepalen;
- Daarna draaien we het toestel om u heen en beginnen we met de bestraling. U hoort dan alleen het geluid van het toestel. Verder merkt u niets van de bestraling. We kunnen de bestraling onderbreken (bijvoorbeeld bij een hoestbui);
- Is de bestraling klaar? Dan stopt het toestel automatisch;
- Alles bij elkaar duurt de behandeling per keer tussen de 10 en 25 minuten.
Door de bestraling wordt u niet radioactief. Op het moment dat het toestel stopt, is de straling verdwenen. Er is geen straling meer voor u en uw omgeving.
Gasvorming
Tijdens de bestraling kan er lucht in de endeldarm aanwezig zijn. Daardoor kan de prostaat een beetje verplaatsen. Als er bij u lucht in de endeldarm zit, vertelt een laborant u dit.
Om veel gasvorming te voorkomen kan aanpassing van de voeding helpen. De laborant overlegt dit zo nodig eerst met u.
Voedingsmiddelen die gasvorming kunnen veroorzaken zijn:
- (rauwe) ui, knoflook, paprika, peulvruchten, prei, spruiten;
- zuurkool, koolsoorten (met uitzondering van broccoli en bloemkool);
- bier, koolzuurhoudende dranken;
- onrijpe banaan, meloen, vruchtensap;
- producten met veel suiker of sorbitol (zoetstof).
Beperk het inslikken van lucht. Dit kunt u doen door:
- niet te kauwen op kauwgom;
- niet te roken;
- niet te snel te eten;
- niet te praten tijdens het eten;
- niet te drinken met een rietje;
- niet te eten met open mond.
Tips voor een regelmatige stoelgang
- Beweeg minimaal 30 minuten per dag.
- Eet regelmatig, sla geen maaltijden over.
- Drink voldoende.
- Als u voelt dat u naar het toilet moet, stel dit dan niet uit.
Mogelijke bijwerkingen van bestraling
Mogelijke bijwerkingen op korte termijn (tijdens de bestraling tot weken daarna)
Tijdens en na de bestralingsperiode kunnen bijwerkingen optreden. Niet iedereen krijgt bijwerkingen. De bijwerkingen verschillen van persoon tot persoon. Meestal krijgt u niet meteen, maar pas na een paar weken last van bijwerkingen.
Vermoeidheid
Vermoeidheid komt vaak voor als bijwerking van bestraling. U kunt ook nog moe zijn nadat u al klaar bent met de behandeling. Dit gaat meestal vanzelf weer over.
Tips bij vermoeidheid
- Probeer te bewegen. Dit kunt u doen door te wandelen of te sporten.
- Doe de dingen die u normaal ook doet.
Reactie van de huid
Soms ontstaat er jeuk of een branderig gevoel in de huid. Ook kan de huid door de bestraling rood kleuren. Die roodheid verdwijnt meestal vanzelf binnen 3 weken na de bestraling. Bij mensen die snel bruinen door de zon, treedt door bestraling soms ook een bruine verkleuring van de huid op. Deze bruine kleur wordt na de bestraling steeds lichter, maar kan soms wel een jaar zichtbaar blijven.
Tips
Onderstaande tips gelden wanneer u aan uw huid geen reacties ziet of merkt.
Als u wel reacties ziet of merkt, overleg dan met uw radiotherapeut of de laborant op het bestralingstoestel.
- U mag zwemmen, in bad, in een hottub of naar de sauna.
- Douchen: u mag zeep gebruiken.
- Plak geen pleister in het gebied waar we bestralen.
- Trek geen stugge kleding aan.
- Probeer bij jeuk niet te krabben. Als u jeuk heeft, zeg het tegen uw radiotherapeut of laborant.
- U mag de bestraalde huid insmeren met een verzachtende crème of makkelijk uitsmeerbare zalf. De meest gebruikte en bij de drogist verkrijgbare producten zijn:
- Cetomacrogol crème
- Bepanthen crème
- Calendula crème
- Aloevera crème of gel
- Flamigel
- Elektrisch en nat scheren zijn beide toegestaan.
- U mag deodorant gebruiken.
- Overmatig in de zon is voor niemand goed. U mag in de zon, maar gebruik dan
een zonnebrandcrème met factor 30 of hoger op de bestraalde huid.
Haaruitval
U krijgt alleen haaruitval in het gebied dat bestraald wordt, uw schaamhaar. Het haar kan uitvallen na een paar weken. Dit is soms blijvend. De radiotherapeut bespreekt dit met u.
Reactie van de darmen
Bij bestraling van de buik kunnen de darmen vervelend gaan reageren. U kunt hierdoor last krijgen van:
- rommelen in de buik doordat de darmen hevig bewegen;
- buikkrampen;
- loze aandrang. U zal steeds vaker het gevoel hebben om naar het toilet te moeten;
- dunne ontlasting of diarree.
Na afloop van de bestralingen, verdwijnen de klachten geleidelijk vanzelf.
Tips bij vaak ontlasting en diarree
- Gebruik meerdere kleine maaltijden per dag.
- Drink voldoende vocht (richtlijn is 1,5-2 liter per dag) en neem hier een beschuit, soepstengel, droog koekje of wat stokbrood bij waardoor het vocht wordt gebonden.
- Snijd het voedsel zo fijn mogelijk en kauw goed.
- Eet rustig en neem ruim de tijd voor de maaltijd.
Vraag de radiotherapeut om advies bij heftige of aanhoudende diarree.
Reacties van de blaas en urineleiders
Bij bestraling van de onderbuik kunt u klachten krijgen die lijken op een blaasontsteking:
- Pijn bij het plassen, een schrijnend gevoel.
- Vaker plassen, ook ’s nachts.
- Niet helemaal uit kunnen plassen.
Enkele weken na de bestraling verdwijnen de klachten vanzelf.
Mogelijke bijwerkingen op lange termijn (maanden, jaren na de bestralingen)
Veranderd ontlastingspatroon (de hoeveelheid, pijn of andere klachten)
Bij sommige patiënten blijft het ontlastingspatroon na het einde van de behandeling anders dan ze gewend waren. Bijvoorbeeld vaker dan voorheen. Ook lukt het soms niet meer om de ontlasting bij aandrang lang op te houden. Er kan ook blijvende slijmafscheiding voorkomen. Soms kunnen medicijnen de klachten verminderen. Soms kan het aanpassen van voedsel de klachten verminderen. Praat erover met uw arts.
Bloedverlies bij de ontlasting
Sommige patiënten die op de onderbuik bestraald zijn hebben bloed bij de ontlasting. Dit komt doordat er kleine beschadigingen zijn ontstaan in het slijmvlies van de endeldarm. Het is hierbij belangrijk dat de ontlasting niet te hard wordt. Harde ontlasting beschadigt het slijmvlies eerder dan zachte ontlasting. Als het een klein beetje bloedverlies is en niet vaak voorkomt, is er geen aanvullende behandeling nodig.
Bloedverdunners kunnen het bloedverlies verergeren. Als het bloedverlies vaak voorkomt of heftig is, kan een laserbehandeling nuttig zijn.
Erectiestoornissen
Bij mannen die op hun onderbuik bestraald zijn, kunnen problemen met de erecties optreden. Die erectiestoornissen kunnen blijvend zijn door beschadiging van de kleine bloedvaten die de penis van bloed voorzien.
Medicijnen voor prostaatkanker kunnen ook erectiestoornissen veroorzaken.
Seksualiteit
Prostaatkanker en de behandeling ervan hebben invloed op de seksualiteitsbeleving. Dit kunt u met uw radiotherapeut bespreken.
Wanneer neemt u contact op?
Het is belangrijk om op tijd met uw radiotherapeut te praten:
- als uw ziekte of de radiotherapie nieuwe klachten veroorzaakt;
- als u, zonder dat dit de bedoeling is, vermagert in korte tijd;
- als u heftig braakt;
- als u heftige diarree heeft;
- als u eenzijdig eet.
Nazorg en Resultaten
Het resultaat van de bestraling is niet direct te zien. Bespreek met uw radiotherapeut hoe het resultaat van de behandeling wordt vastgesteld.
Uw controle afspraak bij de radiotherapeut staat op uw afsprakenbrief.
Controle afspraak
Het is erg belangrijk dat u na de behandeling onder controle blijft. Dit gebeurt vaak via uw verwijzende dokter.
Na uw behandeling komt u op controle bij uw radiotherapeut of heeft u een telefonische afspraak.
Voorlichtingsvideo’s
Voor voorlichtingsvideo’s van de afdeling Radiotherapie kijkt u op; www.catharinaziekenhuis.nl en zoekt u op ‘Voorlichtingsvideo’s Radiotherapie’ in de zoekbalk.
Infopunt Leven met kanker
In de hal van het Catharina Kanker Instituut is een informatiepunt ingericht. Hier kunt u terecht als u extra informatie over nazorg wilt ontvangen. In dit informatiepunt zitten vrijwilligers van inloophuis de Eik die u graag helpen of een praatje met u maken. Meer informatie leest u op de website van het Infopunt (https://www.catharinaziekenhuis.nl/infopunt-leven-met-kanker/).
De griepprik
De griepprik of andere vaccinaties kunt u gewoon tijdens en na de radiotherapie laten zetten. Als u koorts heeft of allergisch bent voor de vaccinatie dan neemt u de prik niet.
Als u chemotherapie krijgt, overleg dan met uw oncoloog of u de prik mag nemen.
Ter beschikking stellen gegevens aan derden
Medische gegevens worden alleen anoniem aan derden verstrekt, zoals overheidsinstanties en zorgverzekeraars. In sommige gevallen worden deze gegevens voorzien van een code, zoals bij de Nederlandse Kankerregistratie. Hierbij wordt informatie verstrekt over de ziekte, de behandeling en het verloop van de behandeling bij kankerpatiënten. Registratie is een belangrijk instrument voor het verkrijgen van inzicht in het vóórkomen en behandelen van ziekten. Als u niet wilt dat uw gegevens worden gebruikt, kunt u dit kenbaar maken bij uw behandelend arts. De arts maakt een aantekening in uw medisch dossier dat uw gegevens niet worden geregistreerd.
Medische gegevens
De gegevens over uw behandeling worden permanent bewaard. Uw huisarts en uw specialisten worden op de hoogte gehouden van uw behandeling. Ook wanneer u op het spreekuur komt, stuurt uw radiotherapeut, indien nodig, een bericht naar uw huisarts en de medisch specialisten bij wie u bekend bent.
Daarnaast houdt de Regionale Kankerregistratie bij hoe vaak en waar de verschillende vormen van kanker in Nederland voorkomen. Ook worden de behandelingsresultaten geregistreerd. Het uiteindelijke doel is om met deze gegevens de behandeling van mensen met kanker te verbeteren.
Zonder uw uitdrukkelijk schriftelijk toestemming wordt door uw radiotherapeut geen informatie verstrekt aan anderen dan uw huisarts, specialist(en) en Regionale Kankerregistratie (dus niet aan controlerend artsen, bedrijfs-, of keuringsartsen).
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij leiden artsen, verpleegkundigen en andere zorgverleners op. Dit betekent dat ook een zorgverlener in opleiding uw behandeling, onderzoek of operatie kan uitvoeren. Maar dit is niet altijd zo. Uw veiligheid staat altijd bij ons voorop. Als een zorgverlener in opleiding u helpt, werkt deze altijd onder begeleiding van een gediplomeerd zorgverlener. Als u niet wilt dat een zorgverlener in opleiding u helpt, dan kunt u dit met uw arts bespreken.
Vragen
Heeft u na het lezen van deze folder nog vragen, aarzel dan niet om deze met uw radiotherapeut te bespreken.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Afdeling Radiotherapie
040 – 239 64 00
Urologisch Behandelcentrum (UBC)
040 – 239 70 40
Routenummer(s) en overige informatie over de afdeling Radiotherapie kunt u terugvinden op www.catharinaziekenhuis.nl/radiotherapie
