ICD (Folder)
5623 EJ Eindhoven
040 - 239 91 11

ICD (Folder)
U komt binnenkort voor een dagopname naar de hartlounge van het Catharina Ziekenhuis voor het inbrengen van een ICD. ICD staat voor Inwendige Cardioverter Defibrillator. Het is een apparaatje dat in het lichaam wordt geplaatst met als doel levensbedreigende hartritmestoornissen te beëindigen.
In deze folder vindt u informatie over werking van het hart en de ICD, de gang van zaken rondom de operatie, de nazorg en richtlijnen voor de periode na de ziekenhuisopname. Wij adviseren u om ook uw partner en familie deze folder te laten lezen. Zo kunt u samen praten over wat het voor u betekent om een ICD te krijgen.
U heeft gesproken met uw cardioloog over de plaatsing van de ICD. De werking van een ICD is ingewikkeld. Daarom krijgt u voor de operatie ook een afspraak met de ICD verpleegkundige. Zij zal de folder uitgebreid toelichten en uw vragen beantwoorden. Wordt u na een reanimatie vanuit een ander ziekenhuis overgeplaatst naar de hartlounge dan krijgt u de voorlichting van uw eigen cardioloog en wordt u een week na de implantatie door de ICD verpleegkundige gebeld om nog een vervolggesprek in te plannen.
Waarom een ICD?
Een ICD wordt in het lichaam geïmplanteerd om levensbedreigende ritmestoornissen te beëindigen. Sommige mensen krijgen een ICD na problemen met het hartritme en eventueel na een reanimatie. Anderen echter hebben nog geen gevaarlijke ritmestoornissen gehad maar krijgen de ICD preventief. Zij hebben vaak een verminderde pompfunctie van het hart. Daardoor is er een vergroot risico op levensbedreigende hartritmestoornissen. De verminderde pompfunctie is meestal het gevolg van een oud hartinfarct door een afsluiting van één of meer kransslagaders. Het kan ook zijn dat de hartspier zelf ziek is zonder dat er vernauwingen in de kransslagaders zijn. Er zijn ook mensen die een erfelijk bepaalde elektrische afwijking van het hart hebben, welke een grotere kans geeft op levensbedreigende hartritmestoornissen.
Bij u is een verhoogd risico vastgesteld op het ontstaan of een herhaling van ernstige, levensbedreigende hartritmestoornissen. Behandelopties zijn een ICD en/of medicatie maar u kunt ook afzien van behandeling. Het is belangrijk dat u met de cardioloog de voor –en nadelen van de verschillende behandelopties heeft besproken, wat voor u belangrijk is in het leven en welke optie uw voorkeur heeft. Vaak past een ICD daar goed bij maar dit hoeft niet voor iedereen het geval te zijn. Ook kan het krijgen van een shock van de ICD zorgen voor angst of een mindere kwaliteit van leven. Het is goed om te overdenken of er voor u ook redenen zijn om geen ICD te nemen of alleen met medicijnen te behandelen, zelfs als de kans op vroegtijdig overlijden daardoor toeneemt.
Als u na het lezen van de folder en het gesprek met de cardioloog en ICD verpleegkundige nog twijfels heeft, raden we u aan een afspraak te maken met de cardioloog om samen de juiste behandeloptie te kiezen.
Wat is de kans dat de ICD ingrijpt?
Als u al een hartritmestoornis heeft doorgemaakt of u bent gereanimeerd, dan behoort u tot de groep secundaire preventie. U heeft een verhoogde kans op het opnieuw doormaken van een levensbedreigende hartritmestoornis. Uit onderzoek is gebleken dat de ICD in deze groep in de eerste 5 jaar bij ongeveer 45 van de 100 patiënten ingrijpt. Als u nog niet eerder een hartritmestoornis heeft doorgemaakt, maar op basis van uw diagnose een verhoogd risico heeft op levensbedreigende hartritmestoornissen, behoort u tot de groep primaire preventie. Uit onderzoek is gebleken dat de ICD in deze groep in de eerste 5 jaar bij
ongeveer 15 van de 100 patiënten ingrijpt. De kans op levensbedreigende hartritmestoornissen en het terecht ingrijpen van de ICD wordt onder andere bepaald door uw diagnose, leeftijd, medicijngebruik en andere ziekten. Uw cardioloog kan u meer vertellen over de achterliggende oorzaak die in uw geval risico geeft op een gevaarlijke hartritmestoornis.
Werking van het hart
De belangrijkste functie van het hart is het rondpompen van bloed door het hele lichaam. Zo worden alle organen voorzien van zuurstof en voedingsstoffen en ontdaan van afvalstoffen. Het samentrekken van de hartspier wordt elektrisch geregeld vanuit de natuurlijke pacemaker van het hart, de sinusknoop. Deze bevindt zich bovenaan in de rechterboezem van het hart. Wanneer de sinusknoop elektrische signalen afgeeft aan de beide bovenste holten van het hart, de boezems, trekken deze gelijktijdig samen. Door deze samentrekking worden de onderste holten, de hartkamers, met bloed gevuld. De elektrische prikkels gaan daarna door naar een tussenstation, de AV knoop. Deze ligt tussen de boezems en de kamers. Het elektrisch signaal beweegt zich vervolgens snel voort naar de hartkamers via een elektrisch geleidingssysteem dat bestaat uit de bundel van His en de rechter- en linkerbundeltak. De beide hartkamers trekken hierdoor gelijktijdig samen en pompen bloed door het lichaam. Dit is een hartslag. Na een korte pauze begint de cyclus opnieuw. Het hart klopt in rust ongeveer 60 tot 80 keer per minuut. Bij inspanning loopt de snelheid op tot soms wel 180 tot 190 slagen per minuut bij jonge getrainde mensen. Bij ouderen ligt dit een stuk lager.
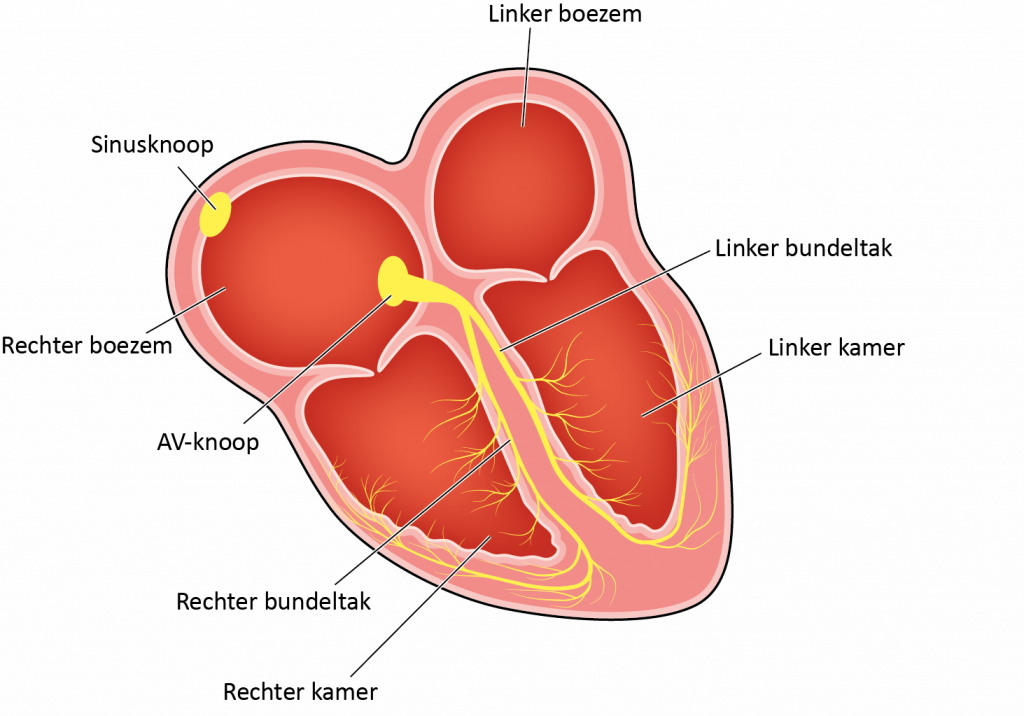
Soms ontstaat de elektrische prikkel niet in de sinusknoop maar tijdelijk in een ander stukje hartspier. Dan is er sprake van een hartritmestoornis. Dit is te voelen als één of meer hartoverslagen. In de meeste gevallen is dit van korte duur en ongevaarlijk. Bij mensen met een vergroot of beschadigd hart kunnen sommige hartoverslagen wel gevaarlijk zijn. Deze kunnen versnellen en overgaan in een levensbedreigende ritmestoornis waarbij het hart niet of nauwelijks meer pompt. Bijna alle levensbedreigende ritmestoornissen komen uit de kamers van het hart. Ritmestoornissen uit de boezems van het hart zijn niet levensbedreigend. Hoewel deze vaak een hoge hartslag en veel klachten geven, blijven de hartkamers bij deze hartritmestoornis goed samentrekken en treedt er nooit een hartstilstand op. Vaak blijven boezemritmestoornissen onder de 200 slagen per minuut.
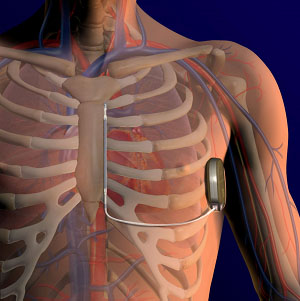
Werking van de ICD
De ICD bestaat uit een pulsgenerator en een elektrode. De pulsgenerator is een kleine computer van ongeveer zes bij vier bij één centimeter. Hierin bevindt zich een batterij, elektronica en een condensator. Het apparaatje weegt ongeveer 60 gram. De ICD wordt onder de huid of een enkele keer onder de borstspier geplaatst, ongeveer twee centimeter lager dan het linkersleutelbeen. Op de pulsgenerator is een elektrode aangesloten. Deze elektrode ligt in het grote bloedvat onder het sleutelbeen, dat uitmondt in het hart. Het uiteinde van de elektrode ligt in de rechterhartkamer. Via de elektrode bewaakt en behandelt de ICD het hartritme continu. Als er een snelle, levensbedreigende hartritmestoornis optreedt die zijn oorsprong vindt in de hartkamers, levert de pulsgenerator via de elektrode energie aan het hart. Zo wordt het hartritme hersteld. Voor de veilige behandeling van kamerritmestoornissen is één draad voldoende. Er worden extra elektroden geplaatst wanneer de ICD ook als pacemaker of als hartfalenpacemaker wordt gebruikt. In de bijlage wordt hierover meer uitgelegd
ICD therapie
De ICD behandelt twee hartritmestoornissen, namelijk kamertachycardie en kamerfibrillatie.
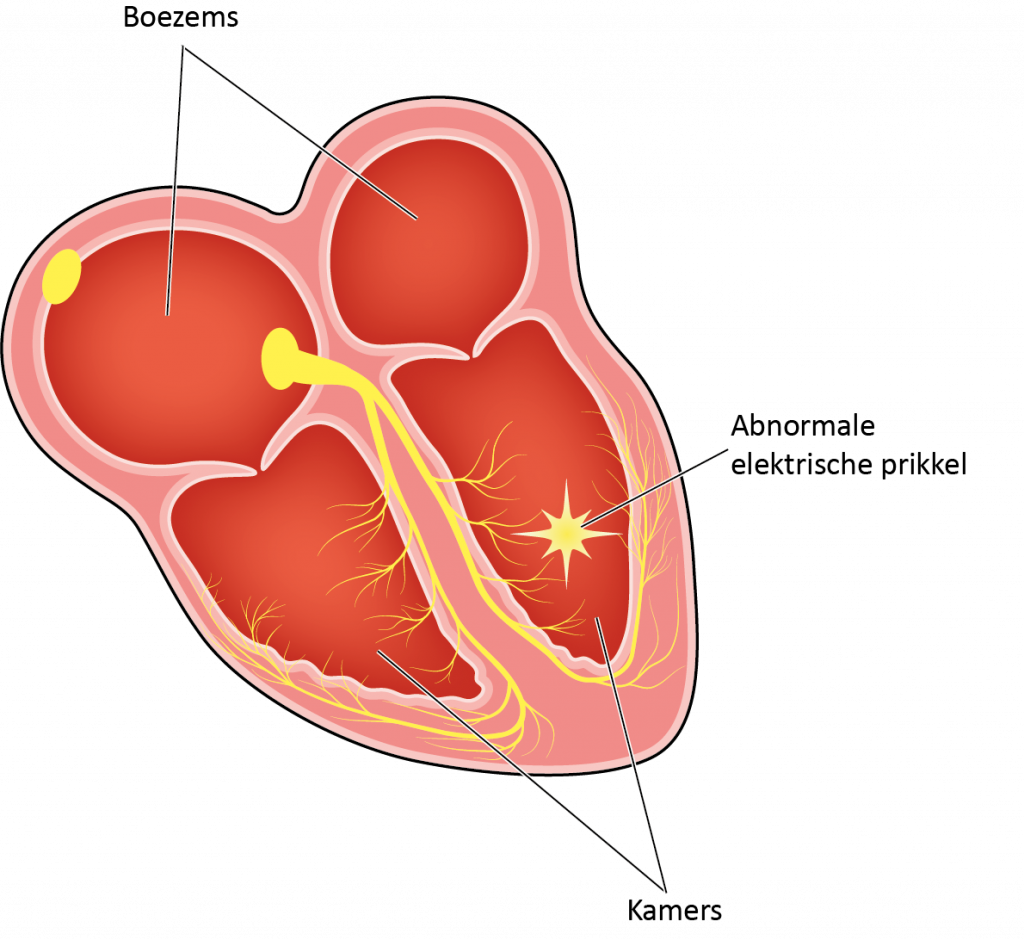
ICD therapie bij kamertachycardie
Bij kamertachycardie kan het hart honderd tot vierhonderd slagen per minuut kloppen.
De elektrische prikkel ontstaat bij deze ritmestoornis niet in de sinusknoop, maar ergens in één van beide hartkamers. De kamers trekken regelmatig samen maar veel te snel. Deze ritmestoornis geeft soms nauwelijks klachten maar als de hartslag hoog is, kan men duizelig, moe of kortademig worden. Bij echte snelle kamertachycardie is de kans groot dat de bloeddruk zover daalt dat de patiënt bewusteloos raakt, waarbij het hart nauwelijks nog bloed uitpompt. Bij welke hartslag iemand bewusteloos raakt, verschilt sterk per persoon. Kamertachycardie kan ook versnellen en overgaan in de levensbedreigende hartritmestoornis kamerfibrillatie.
De ICD kan kamertachycardie beëindigen door het toedienen van een snelle reeks pulsjes in het hart. Dit heet Anti Tachy Pacing of ATP therapie. Hier voelt men over het algemeen niets van. Als dat nodig is, herhaalt de ICD dit een paar maal of geeft een schok af totdat de ritmestoornis stopt. Het kan zijn dat u dan nog bij bewustzijn bent.
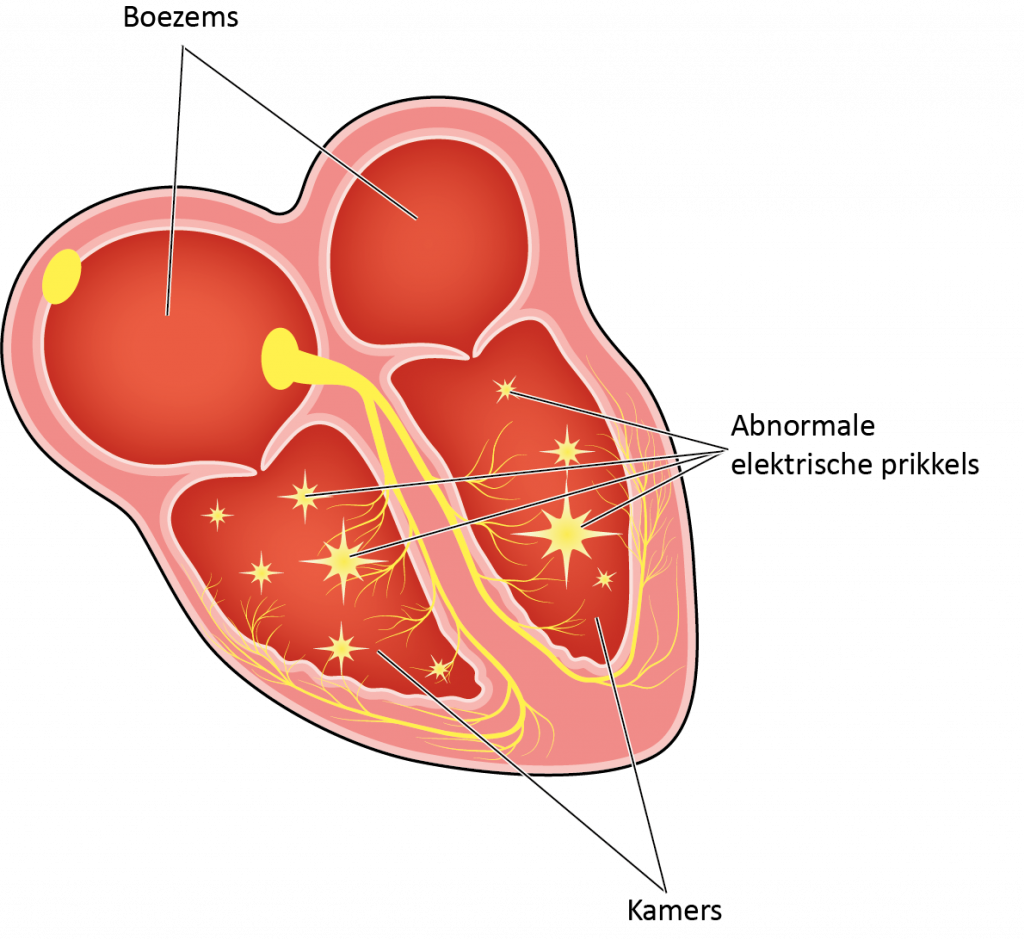
ICD therapie bij kamerfibrillatie
Bij kamerfibrillatie trekken de kamers niet samen maar trillen alleen nog maar. In de volksmond heet dit een hartstilstand. De elektrische prikkel ontstaat bij deze hartritmestoornis niet in de sinusknoop, maar op meerdere plaatsen in beide hartkamers. De elektrische activiteit van de hartkamers is niet alleen zeer snel maar ook ongecoördineerd en chaotisch. Daardoor pompt het hart nauwelijks of geen bloed uit.
Deze hartritmestoornis ontstaat spontaan of als gevolg van kamertachycardie. Als geen elektrische schok wordt afgegeven, uitwendig via een externe defibrillator (AED) of inwendig via een ICD, leidt kamerfibrillatie bijna altijd tot de dood. De ICD grijpt na 10 tot 15 seconden in, door één of soms meer elektrische schokken af te geven. Zeer waarschijnlijk is men dan al buiten bewustzijn. Doordat er een grote hoeveelheid stroom door het hart wordt gestuurd, komt de elektrische chaos tot stilstand en kan de sinusknoop zijn taak als natuurlijke pacemaker hervatten. Meestal is één schok voldoende, een enkele keer zijn er meer schokken nodig.
Na het ingrijpen van de ICD kan de natuurlijke hartslag tijdelijk te traag zijn. De ICD kan in dat geval de hartkamers door het geven van pijnloze pulsjes, stimuleren waardoor de hartslag versnelt.
De cardioloog stelt de programmering van het apparaat af op uw persoonlijke situatie. Het type therapie dat u ontvangt en het moment waarop is afhankelijk van de geprogrammeerde instelling. Voor de meeste patiënten is de ondergrens waarop de ICD ritmestoornissen behandelt, ingesteld tussen 180 en 200 slagen per minuut. Daarnaast moet de ritmestoornis een bepaalde tijd bestaan voordat de ICD ingrijpt. Er zijn namelijk ook kortdurende ritmestoornissen die vanzelf stoppen.
Het is belangrijk dat u zich realiseert dat de ICD niet kan voorkómen dat er gevaarlijke hartritmestoornissen optreden, maar alleen is bedoeld om deze zo snel mogelijk te beëindigen. U wordt vaak nog aanvullend behandeld met medicijnen voor uw hartritmestoornissen.
De subcutane ICD
Tegenwoordig wordt steeds vaker een subcutane ICD of S-ICD geïmplanteerd in plaats van een ICD met elektrode(n) in het hart. De generator van de S-ICD wordt aan de linkerzijde van de borstkas gelegd ter hoogte van de vijfde rib. De elektrode loopt niet via een bloedvat in het hart (transveneus), maar onder de huid boven het hart (subcutaan). De elektrode van een S-ICD is minder gevoelig voor slijtage omdat deze stugger is en niet voortdurend meebeweegt in de bloedstroom. Gaat de elektrode toch kapot of raakt deze geïnfecteerd? Dan is de elektrode eenvoudiger te verwijderen dan bij een ICD met elektroden in het hart, omdat de elektrode niet vast ligt in het hart.
De levensduur van een transveneuze elektrode is tien tot vijftien jaar. Hoe jonger u bent, hoe vaker een wissel van de elektrode te verwachten is. Daarom wordt de S-ICD vaker aangeboden aan jonge patiënten.
Het is niet mogelijk een S-ICD uit te breiden met elektroden. Dit type ICD is daarom niet geschikt voor pacemaker therapie of cardiale resynchronisatie therapie. Ook is het niet mogelijk de ritmestoornis kamertachycardie te beëindigen met kleine pulsjes. Dit gebeurt altijd door middel van een shock. De cardioloog beoordeelt of u in aanmerking komt voor een S-ICD.
Voorbereiding
Video over de Hartlounge
Voor deze behandeling wordt u opgenomen op de Hartlounge van het Catharina Ziekenhuis. Om u goed te kunnen voorbereiden op deze opname is het raadzaam omde video te bekijken over de Hartlounge. U vindt deze video
op de website van het Catharina Ziekenhuis: www.catharinaziekenhuis.nl/hartlounge
In deze video ziet u alles wat u moet weten over uw behandeling op de Hartlounge van het Catharina Hart- en Vaatcentrum. Ook vindt u op deze website alle informatie
over uw behandeling, onderzoek en het Catharina Hart- en Vaatcentrum. De informatie die u kunt vinden op overige sites, zoals de Nederlandse Hartstichting, kunt u gebruiken als
achtergrondinformatie en heeft een algemeen karakter.
Operatiedatum
Ongeveer een week voor de behandeling krijgt u bericht via e-mail of brief over de exacte operatiedatum.
Voorbereidingen thuis
Op de dag van de operatie neemt u uw gebruikelijke ochtendmedicijnen in met een beetje water. Bent u diabetespatiënt en gebruikt u hiervoor medicijnen of gebruikt u antistollingsmedicatie? U krijgt instructies over het gebruik ervan bij uw oproep voor opname. De ingreep gebeurt bijna altijd onder plaatselijke verdoving. U mag in dat geval een licht ontbijt nuttigen.
U krijgt hierover instructies bij uw oproep voor de opname.
Meenemen naar het ziekenhuis
Wij verzoeken u het volgende mee te nemen naar het ziekenhuis:
- Toiletartikelen en nachtgoed voor het uitzonderlijke geval dat u een nacht moet blijven;
- Iets om te lezen of ter vermaak;
- Makkelijk zittende kleding;
- Een medicatie overzicht van de apotheek en uw medicijnen voor 24 uur;
Vervoer naar huis
U mag na de ingreep niet zelf deelnemen aan het verkeer, regel iemand die u kan ophalen als u naar huis mag.
De opname
De ICD behandeling is in principe een dagopname.
Ligt u al langer opgenomen in het ziekenhuis, dan mag u meestal de volgende dag naar huis of terug naar uw eigen ziekenhuis. Dit is ook afhankelijk van de reden van uw opname.
Voorbereidingen tijdens de opname
Een verpleegkundige van de afdeling Hartlounge neemt alle gegevens met u door die van belang zijn voor de opname. U heeft de gelegenheid om vragen te stellen. De bloeddruk, hartslag en temperatuur worden gemeten en u krijgt een infuusnaald in de arm.
Hierna moet u enige tijd wachten in de Hartlounge totdat u aan de beurt bent voor de ingreep. Als u als eerste gepland staat voor de ingreep, wordt u rond 08.15 uur naar de behandelkamer gebracht. Voor behandelingen die later gepland zijn, is het exacte tijdstip van de implantatie niet bekend. Dit is namelijk afhankelijk van de behandelingsduur van andere patiënten en van eventuele spoedbehandelingen op de behandelkamer.
U krijgt een operatiejasje aan en muts op. U mag een schone onderbroek en sokken aanhouden. Ter voorkoming van infectie krijgt u via een infuus antibiotica toegediend. Als u erg gespannen bent, is het mogelijk dat u tijdens de ingreep een rustgevend medicijn krijgt via het infuus. Voordat u naar de behandelkamer gaat wordt er een ‘Time out’ procedure gedaan. Hierbij wordt gevraagd wat uw naam is en waarvoor u komt en worden bijzonderheden doorgegeven.
De implantatie
De ICD implantatie vindt plaats op één van de hartkatheterisatiekamers en wordt uitgevoerd door een elektrofysioloog. Deze cardioloog heeft zich gespecialiseerd in de behandeling van ritmestoornissen. Tijdens de operatie assisteren ICD technici de cardioloog.
De ICD wordt onder plaatselijke verdoving ingebracht; u krijgt geen narcose toegediend. De huid wordt eerst ontsmet. Vervolgens wordt u afgedekt met steriele doeken, zodat alleen uw hoofd en de plaats waar de ICD wordt ingebracht vrij blijft. In de meeste gevallen wordt de ICD aan de linkerkant geplaatst. De kans dat de ICD de ritmestoornis stopt, is vanuit de linkerkant namelijk iets groter dan vanuit de rechterkant. De ICD wordt rechts ingebracht als de aders links niet toegankelijk zijn of als u aan die zijde bestraald bent.
De huid wordt plaatselijk verdoofd in de plooi tussen de schouderspier en de borstspier. De arts maakt een kleine snee door het onderhuidse vetweefsel tot net boven de spieren. De elektrode wordt ingebracht via een kleine zijtak van de grote ader die onder het sleutelbeen loopt. Als deze ader te klein is, wordt de grotere ader onder het sleutelbeen aangeprikt. De arts voert de elektrode op via de ader tot in de rechterhartkamer. Met röntgenstraling wordt het inbrengen van de elektrode gevolgd. Het uiteinde van de elektrode bestaat uit een heel klein schroefdraadje dat in de binnenwand van de rechterhartkamer wordt bevestigd. De elektrode wordt doorgemeten. Zo wordt gecontroleerd of deze elektrisch goed contact maakt met het hart. Zo niet, dan wordt de elektrode verplaatst.
Vervolgens wordt de pulsgenerator geïmplanteerd. In de meeste gevallen is dit onder de huid, in het gebied tussen het sleutelbeen en de borst. Hiervoor maakt de arts een ruimte, de zogenaamde pocket, waar de pulsgenerator ingelegd wordt. Dit kan ondanks de verdoving een vervelend gevoel geven. Mocht het pijnlijk zijn, dan moet u dit altijd melden. De arts geeft u dan via het infuus extra pijnstilling of medicijnen waardoor u lichtjes slaapt. De elektroden worden met hechtingen vastgemaakt aan de spier net onder het sleutelbeen en aangesloten op de pulsgenerator. De wond wordt onderhuids gehecht met oplosbare hechtingen. De buitenste wondlaag wordt gelijmd.
De totale behandeling duurt ongeveer één à twee uur.
Terug op de Hartlounge
Na de behandeling wordt u teruggebracht naar de Hartlounge. De verpleegkundige controleert uw bloeddruk, hartslag, temperatuur en de wond.
Als u zich goed voelt, kunt u zich aankleden en rondwandelen op de afdeling of aan tafel plaatsnemen . U mag weer eten en drinken.
Ontslag
Als alle controles hebben plaatsgevonden en u voelt zich goed, mag u met ontslag uit het ziekenhuis. De verpleegkundige verwijdert de infuusnaald en geeft adviezen over de verzorging van de wond en andere leefregels.
De verpleegkundige geeft u de volgende papieren mee:
- Een controleafspraak bij de cardioloog voor over vier tot zes weken.
Bent u onder behandeling in een ander ziekenhuis? Maak dan zelf een afspraak. - Uw cardioloog en huisarts worden door middel van een digitale brief op de hoogte gesteld van uw opname.
- Een recept voor de apotheek als uw medicijnen gewijzigd zijn of als u tijdens de opname bent gestart met nieuwe medicijnen.
Als u vóór de behandeling antistollingsmedicijnen gebruikte, wordt dit na de behandeling herstart. - Een afspraak voor bij de ICD technicus.
- Een ICD identificatiekaart. Hierop staat belangrijke informatie over het geïmplanteerde apparaat. Draag deze kaart altijd bij u en toon deze aan uw arts of tandarts voor iedere medische ingreep die u ondergaat.
De kans op korte- en lange termijn complicaties
Elke operatie brengt risico’s met zich mee. Complicaties kunnen tijdens of na de ingreep optreden. Het risico op een complicatie is 2%
Soms is het nodig om een nieuwe ingreep te doen. De kans op complicaties is groter bij het plaatsen van meerdere draden.
Er is een heel kleine kans ( kleiner dan 1 op 1000) dat u aan de gevolgen van een complicatie komt te overlijden.
Complicaties op korte termijn
Onderhuidse bloeding
Dit veroorzaakt een pijnlijke zwelling in het wondgebied. Meestal lost het lichaam dit vanzelf op. De wond kan verkleuren van rood naar blauw, groen en geel. Een enkele keer moeten we de wond opnieuw openen om het bloed te verwijderen. Soms laten we een drain achter in het wondgebied, die we later verwijderen. Het risico hierop is 2%.
Pneumothorax of klaplong
Een heel enkele keer is de zijtak van de sleutelbeenader te klein om de elektrode door te voeren. In dat geval moeten we de sleutelbeenader rechtstreeks aanprikken. Deze ader ligt dichtbij de linkerlong. De long kan hierbij geraakt worden, waardoor een klaplong kan ontstaan. Er lekt dan lucht uit de long in de borstholte waardoor de long zich niet goed kan ontplooien. Dit kan kortademigheid en pijn in de borststreek veroorzaken. Bijna altijd herstelt een klaplong uiteindelijk zonder verdere problemen.
Het risico hierop is 1 %.
Trombosearm
Soms wordt de ader waar we de draden inbrengen, afgesloten door een bloedstolsel. Dit kan leiden tot zwelling of blauwe verkleuring van de arm of de hand. U krijgt dan bloedverdunners om de verstopping op te heffen. Het risico hierop is < 1 %.
Infectie
Bij elke operatie is er een kans op infectie of ontsteking.
Het risico hierop is 2 % bij patiënten die voor het eerst een ICD krijgen.
Dislocatie (het loslaten van de draad in het hart)
Heel soms kan het voorkomen dat de draad van zijn plaats raakt. Hierdoor werkt de ICD niet meer goed. Met een tweede ingreep plaatsen we de draad weer op de juiste plek.
Het risico hierop is 3 %.
Perforatie
Tijdens het inbrengen van de elektroden van de pacemaker in het hart kan per ongeluk door de hartkamerwand heen worden geprikt. Dit heeft tot gevolg dat er bloed via het gaatje in het hartzakje (pericard) stroomt, waardoor de pompfunctie van het hart wordt bemoeilijkt. Het risico hierop is < 1 %.
Bloeding in het hartzakje
Dit komt zeer zelden voor als gevolg van het plaatsen van de ICD. Er wordt direct een slangetje (drain) in het hartzakje geplaatst om het bloed af te voeren. U wordt dan voor een paar dagen opgenomen. Heel soms helpt het slangetje onvoldoende. Een open hartoperatie is dan nodig om de bloeding te stelpen.
Complicaties op lange termijn
Infectie
Een infectie kan ontstaan na dagen of weken, maar soms ook na vele jaren. Soms kunnen we deze met antibiotica behandelen, maar vaak is het beter de ICD en de draden tijdelijk te verwijderen. De kans dat dit nodig is, is < 1 % per jaar. Pas nadat de infectie bestreden is, kunnen we een nieuw ICD systeem inbrengen. De kans op infectie wordt groter naarmate de ICD-pocket vaker geopend wordt, bijvoorbeeld bij vervanging omdat de batterij leeg is. Het risico is < 1 % per jaar.
Onterechte therapie
Bij sommige mensen reageert de ICD als het niet nodig is. U heeft geen levensbedreigende ritmestoornis maar de ICD grijpt toch in. In dat geval spreken we van ‘onterechte therapie’. Dit kunnen zowel pijnloze elektrische pulsen (ATP) als een schok zijn. Uit onderzoek is gebleken dat met de huidige goed ingestelde ICD´s dit bij 7 % van de patiënten gebeurt in de eerste 5 jaar. Als u onterechte therapie krijgt, moet u naar het ziekenhuis komen zodat we uw medicatie of de instellingen van de ICD kunnen aanpassen. Soms is er ook sprake van een kapotte draad. Deze moet dan vervangen worden.
Niet goed functioneren van een draad
Soms werkt een draad niet goed. We plaatsen dan een nieuwe en indien nodig verwijderen we de oude. Het risico hierop is 1 % per jaar.
Dichtgroeien bloedvat
Soms kan het bloedvat dichtgroeien door de draden die er doorheen gaan. Dit geeft vaak geen klachten omdat andere bloedvaten de bloedstroming over nemen. Het kan klachten geven, zoals een opgezet gezicht. Het risico hierop is <1 % per jaar.
Ongemak of pijn van een ICD
Soms is er ongemak of pijn van een ICD. Meestal ‘went’ dit. In het uiterste geval kan dit tot een nieuwe ingreep leiden om de ICD anders te plaatsen. Bijvoorbeeld onder de borstspier (bij een transveneuze ICD) De meeste mensen ervaren geen ongemak van de ICD. Het risico hierop is < 1 %.
Omdat de S ICD op een andere manier geplaatst wordt dan de transveneuze ICD, is er ook een verschil in complicaties die kunnen optreden. De cardioloog kan u hier meer over vertellen.
De risicopercentages zijn berekend op een gemiddelde van uitkomsten van diverse onderzoeken binnen Europa, die plaatsvonden tussen 2016-2022.
Leefregels in de eerste weken
Wondverzorging
Als de verdoving is uitgewerkt, kunt u wondpijn krijgen. Dit zal binnen enkele dagen afnemen. U kunt maximaal 4 keer per dag 1000 mg paracetamol innemen.
De wond is gelijmd dus er hoeft geen pleister op.
Als de wond goed droog is, mag u de avond van de ingreep weer douchen.
Spoel kort af en vermijd zoveel mogelijk dat shampoo of zeep op de wond komt. Dep de wond droog met een schone handdoek. Wrijf niet over de wond. Na 2 weken begint de lijm los te laten. U kunt de resten er afwrijven. Vanaf dat moment mag u baden of zwemmen.
De hechtingen onder de huid verdwijnen vanzelf. Het kan zijn dat ook aan de buitenkant van de wond een stukje hechtdraad zichtbaar is. Dit laat na enkele weken vanzelf los.
De pulsgenerator en de aansluiting van de elektrode zijn vaak voelbaar onder het litteken en ook zichtbaar als een verhevenheid. Van de elektroden in het hart merkt u niets. Soms kan, ook na weken tot jaren, de ICD verschuiven in de pocket en bij sommige houdingen tegen de huid drukken. Dit kan gevoelig zijn. Als de ICD verder vrij onder de huid ligt zonder continue klachten te geven is er geen probleem.
Bewegingen met schouder en arm
U mag de arm aan de kant van de ICD normaal gebruiken na implantatie. Ook mag u de arm boven het hoofd heffen om verstijving van het schoudergewricht te voorkomen. Dit heeft geen invloed op het eventueel loskomen van de draden in het hart. Iets of iemand tillen (kinderen, kleinkinderen) is geen probleem.
Activiteiten
- Autorijden is niet toegestaan; dit wordt verderop in de folder uitgelegd.
- Fietsen en wandelen is direct toegestaan.
- Zwemmen is gedurende twee weken niet toegestaan.
- Sporten is toegestaan. Uitzondering hierop zijn sporten waarbij grote armbewegingen worden gemaakt aan de kant van de ICD, zoals golfen en tennis. Hier dient u zes weken mee te wachten omdat dit rek op de wond kan geven.
- Werken kunt u hervatten afhankelijk van het soort werk dat u verricht, uw conditie en het herstelproces.
Een schok van de ICD
Het is nooit te voorspellen of en wanneer een ritmestoornis optreedt. De meeste mensen voelen een ICD schok niet aankomen. Als u wel merkt dat u een ritmestoornis krijgt of als u plotseling duizelig wordt, kunt u het beste gaan zitten of liggen. Vertel uw omgeving waarom u dat doet. Vraag iemand bij u te blijven tot u zich weer beter voelt. Wacht de therapie van de ICD af.
Na signalering van een levensbedreigende ritmestoornis heeft de ICD tien tot vijftien seconden nodig om deze te beoordelen en er therapie op af te geven. Voordat omstanders beseffen dat er iets ernstigs met u aan de hand is, heeft de ICD al een schok afgegeven en bent u waarschijnlijk weer bij bewustzijn.
Als u langer dan een minuut buiten bewustzijn blijft, moeten omstanders starten met reanimeren en de gebruikelijke procedure volgen.
Een uitwendige defibrillator of AED mag indien nodig gebruikt worden. In de praktijk zal dit bijna nooit nodig zijn. Voordat deze is opgehaald en aangesloten, is uw ICD al in werking getreden.
Door de elektrische schok trekken uw borst- en armspieren krachtig samen. Het is niet erg als iemand u op dat moment aanraakt of vasthoudt; deze persoon krijgt geen stroom en voelt alleen de samentrekking van uw spieren.
De ICD kan een schok afgeven als u nog bij bewustzijn bent, maar meestal bent u niet meer bij kennis. Een bewust meegemaakte schok kan aanvoelen als een krachtige, pijnlijke klap op de borst, die kort maar hevig is. Naderhand kunt u vermoeid zijn en spierpijn hebben aan de kant van de ICD.
Hoe te handelen na schok
Als u een schok heeft gehad van de ICD en u voelt zicht goed dan moet u binnen 24 uur contact opnemen met de afdeling remote care op werkdagen tussen 9.00 en 15.30. Via de zendingen wordt bekeken of de ICD terecht heeft ingegrepen. Indien nodig verzoeken wij u om naar het ziekenhuis te komen om de instellingen in de ICD te wijzigen. Het kan ook zijn dat via de cardioloog de medicatie wordt aangepast.
Krijgt u de shock buiten kantooruren en voelt u zich onzeker of angstig, dan kunt u eventueel contact opnemen met de dienstdoende assistent cardiologie via het algemeen nummer van het Catharina Ziekenhuis. Als u zich niet goed voelt na de shock omdat u klachten heeft van duizeligheid, kortademigheid of druk op de borst, dan moet u 112 (laten) bellen. U wordt zo snel mogelijk naar het dichtstbijzijnde ziekenhuis gebracht. De ICD heeft weliswaar de hartstilstand behandeld, maar mogelijk er is meer aan de hand aangezien u nog klachten heeft nadien. Ook als de ICD binnen 24 uur opnieuw een shock toedient dan moet u 112 bellen.
Het is niet gebruikelijk dat een ICD meer dan twee schokken moet geven. Meestal is er dan meer aan de hand. De oorzaak daarvan moet onderzocht worden in het ziekenhuis. In alle gevallen waarbij de ICD een schok heeft afgegeven, geldt dat u niet zelf een auto mag besturen.
Hoe te handelen bij andere gezondheidsklachten
Bij spoedeisende gezondheidsklachten, bel 112. Zijn uw gezondheidsklachten niet spoedeisend neem dan op werkdagen tussen 9.00 en 15.30 contact op met de poli Cardiologie van het Catharina Hart-en Vaatcentrum. U wordt indien nodig doorverbonden met de afdeling Remote Care.
Technische controles
Thuismonitoring
De werking van de ICD wordt dagelijks gecontroleerd via thuismonitoring.
Met thuismonitoring kunnen we op afstand uw hartritme en het technisch gedeelte van de ICD in de gaten houden. Hierdoor merken we veranderingen vroegtijdig op en kunnen we eventuele problemen snel aanpakken. U hoeft minder vaak naar het ziekenhuis te komen voor controle terwijl we u toch de gewenste zorg kunnen geven. Thuismonitoring gaat via een transmitterkastje dat u meekrijgt na de implantatie. Deze dient u in de slaapkamer te plaatsen en aan te sluiten aan het stroomnet. Soms is het ook mogelijk om de zendingen te doen via een app op de smartphone. Zorg daarom dat u bij opname uw telefoon meebrengt naar het ziekenhuis en dat deze is opgeladen. Ieder merk ICD heeft een andere app en/of transmitterkastje U krijgt na de implantatie instructies mee op papier die voor u van toepassing zijn. Enkele dagen na de implantatie controleren we of we zendingen binnenkrijgen. Als dit niet gelukt is, nemen we contact met u op. We controleren u op afstand en nemen contact op indien er bijzonderheden zijn.
We doen verschillende controles:
*Nachtelijke controles: Iedere nacht kan uw thuismonitor of telefoon automatisch gegevens zenden. Als er bijzonderheden zijn, krijgen we daarvan een melding. We bekijken de melding. Is er niets aan de hand, dan hoort u niets. Is er wel iets aan de hand, dan nemen we contact met u op.
S ICD
Er vinden periodieke controles plaats ter controle van uw ICD. Deze plannen we een tot meerdere keren per jaar in, afhankelijk van uw situatie. De gegevens worden door u handmatig verstuurd naar het ziekenhuis via de thuismonitor.
Als u hartritmestoornissen voelt, kunt u -alleen na telefonisch overleg met de afdeling remote care of als wij erom vragen- zelf een handmatige zending doen zodat de ICD technicus direct mee kan kijken.
Meer informatie over thuismonitoring vindt u op https://www.catharinaziekenhuis.nl/behandelingen/remote-care.
Fysieke controle
Twee maanden na de implantatie komt u voor een fysieke controle op de polikliniek. De controle duurt ongeveer een kwartier. U neemt plaats op een onderzoekstafel waarna de technicus vier elektroden aanbrengt op uw armen en benen om het hartritme in beeld te brengen. Met behulp van een programmer leest de technicus alle instellingen en opgeslagen gegevens uit de ICD. Dit is pijnloos. Wel kunt u uw hart even sneller voelen kloppen of een vreemd gevoel in uw keel ervaren. Ook kijken we naar de levensduur van de batterij, de kwaliteit van de elektroden, of u hartritmestoornissen heeft gehad en welke therapie de ICD daarop heeft afgegeven. Zonodig kunnen we de instellingen aanpassen. De fysieke controles herhalen we iedere twee jaar of vaker, afhankelijk van uw persoonlijke situatie.

Waarschuwingssignalen
Als na de nachtelijke controle één van de metingen geen goed resultaat geeft, kan afhankelijk van het merk ICD en de instellingen, een piep- of trilsignaal worden afgegeven door de ICD. Het tijdstip waarop dit gebeurt en het soort signaal is afhankelijk van het merk ICD dat u heeft. Het signaal is duidelijk te horen of te voelen en voor u een teken om contact met de ICD technicus op te nemen. Deze kan beoordelen wat er aan de hand is. Er is voldoende tijd om rustig naar het ziekenhuis te komen na telefonisch overleg. Als u de signalen niet meteen gehoord heeft, is dat niet erg. De alarmering blijft elke dag terugkomen, totdat deze is uitgezet door de ICD technicus. Bij de eerste controle kan de technicus u het signaal laten horen of voelen. Ook kan hij u vertellen of er andere alarmen staan ingesteld en wat u in dat geval moet doen.
Deelname aan het verkeer
Autorijden
U krijgt een ICD omdat u een groter risico heeft op levensbedreigende hartritmestoornissen. Bij het afgaan van de ICD kunnen ongecontroleerde bewegingen optreden en mogelijk verliest u het bewustzijn. Dit kan ernstige gevolgen hebben voor uzelf en de andere verkeersdeelnemers.
Na ICD implantatie voldoet uw huidige rijbewijs niet meer aan de medische geschiktheidseisen waaronder het destijds is afgegeven. Om zowel juridisch als verzekeringstechnisch gedekt te zijn, dient u een nieuw rijbewijs aan te vragen met code 100 of 101. Met code 100 mag u onbeperkt privé rijden. Met code 101 mag u onbeperkt privé rijden en maximaal 4 uur per dag beroepsmatig. In het laatste geval mag u geen klanten, stagiaires of collega’s vervoeren (bijvoorbeeld taxichauffeur of rij-instructeur)
Met het ICD rijbewijs mag u alleen motorvoertuigen besturen van de volgende rijbewijscategorieën (‘groep 1’):
- A motorrijwielen
- B personenauto’s
- B+E personenauto’s met aanhanger
Als ICD drager mag u onder geen enkele voorwaarde motorvoertuigen besturen uit de volgende rijbewijscategorieën (‘groep 2’, groot rijbewijs):
- C vrachtwagen
- C + E vrachtwagen met aanhanger
- D busrijbewijs
- D + E busrijbewijs met aanhanger
Wettelijke wachttijden
Een rijbewijs met code 100 of 101 kan pas worden aangevraagd na een wettelijk bepaalde wachttijd. Dit is afhankelijk van de aanleiding tot ICD implantatie. Heeft u een ICD uit voorzorg vanwege een verhoogd risico op levensbedreigende hartritmestoornissen, dan noemen we dat primaire preventie. Kreeg u de ICD na een levensbedreigende hartritmestoornis dan valt het onder secundaire preventie.
Na deze wettelijke wachttijd komt u bij de technische controle en wordt de aanvraag in gang gezet.
Heeft u een ICD en krijgt u een shock dan volgt er ook een periode waarin u even niet mag rijden. U hoeft niet opnieuw een rijbewijs aan te vragen, maar er dient wel eerst een technische controle plaats te vinden.
Tabel 1. Wettelijke wachttijden
| Na ICD implantatie voor primaire preventie | 2 weken en één dag na technische controle |
| Na ICD implantatie voor secundaire preventie | 2 maanden en één dag |
| Na terechte shock | 2 maanden en na technische controle |
| Na onterechte shock | Ter beoordeling aan de cardioloog en technicus. De kans op herhaling moet geminimaliseerd zijn door aanpassing van de instellingen/medicatie of vervanging van defecte elektrode. |
| Na vervanging één of meer draden | Na goedkeuring cardioloog. Soms moet er een herkeuring bij het CBR aangevraagd worden. |
| Na vervanging ICD | Na genezing van de wond en in overleg met cardioloog |
Aanvraag rijbewijs
Om het rijbewijs met code 100 of 101 te verkrijgen, dient u de volgende procedure te volgen:
Ga naar de website www.cbr.nl en klik op ‘gezondheidsverklaring rijbewijs invullen’. U moet inloggen met uw DIGID en u vult de vragenlijst naar waarheid in. Als u de ICD heeft gekregen ter primaire preventie, is het verstandig dit te doen binnen 48 uur na implantatie.
U ontvangt van het CBR in principe binnen twee weken een ZD code en verdere instructies.
Het CBR vraagt altijd om een medisch rapport van een cardioloog. Dit hoeft u niet zelf te regelen. Afhankelijk van de aanleiding tot ICD implantatie wordt de ICD na 2 weken en één dag of 2 maanden en één dag beoordeeld door de ICD technicus. Dit kan via de thuismonitor. Dit is het moment waarop het medisch rapport, ondertekend door de cardioloog naar het CBR wordt gestuurd. Hiervoor hebben we wel de ZD code nodig die u van het CBR heeft ontvangen. Zorg dat u die heeft gemaild of meebrengt.
Soms vraagt het CBR u nog om een medisch rapport van een andere specialist als u daar onder behandeling bent.
Als uw huidige rijbewijs op of na uw 75ste verloopt, is er ook een algemene rijbewijskeuring nodig. U ontvangt dan van het CBR een verwijzing om het verslag in te laten vullen door een keuringsarts. Dit kan gedaan worden door elke BIG-geregistreerde arts. Ook door de eigen huisarts maar om de vertrouwensrelatie niet te verstoren, doen de meeste huisartsen dit niet.
Als u code 101 aanvraagt voor beroepsmatig gebruik dan heeft u ook een werkgeversverklaring nodig waaruit blijkt dat u niet meer dan 4 uur per dag rijdt. Deze verklaring is te downloaden via de website van het CBR. Bent u zelfstandig beroepsbeoefenaar dan mag u deze verklaring zelf invullen. U moet dan wel een uittreksel meesturen van uw inschrijving bij de Kamer van Koophandel.
Indien alle benodigde formulieren zijn aangeleverd bij het CBR krijgt u binnen enkele weken een digitale ‘verklaring van geschiktheid’ thuisgestuurd. Met deze verklaring kunt u bij het gemeentehuis tegen betaling het nieuwe rijbewijs met code 100 of 101 aanvragen. Dit duurt gemiddeld vijf werkdagen. Het oude rijbewijs levert u in. Het nieuwe rijbewijs is vijf jaar geldig.
Besturen van bromfiets en scooter
Voor het besturen van een bromfiets (rijbewijs AM) gelden geen medische eisen. Voor het besturen ervan heeft u geen speciaal ICD rijbewijs nodig.
Bij een elektrische scooter wordt gekeken naar het vermogen en de maximum te behalen snelheid om te bepalen of er sprake is van een bromfiets (rijbewijs AM) of motorfiets (rijbewijs A).
- Heeft u een elektrische scooter met een nominaal constant maximumvermogen van 4 kilowatt en gaat deze niet sneller dan 45 kilometer per uur, dan valt deze in de categorie bromfiets (rijbewijs AM). In dat geval gelden voor het besturen ervan geen medische eisen.
- Heeft uw voertuig meer vermogen en/of rijdt het sneller dan 45 kilometer per uur dan wordt het door de wet beschouwd als een motorfiets (rijbewijs A). In dat geval zijn de medische eisen gelijk aan die voor het besturen van een auto. U heeft dan een ICD rijbewijs nodig om de scooter te besturen.
Vaarbewijs
Het is u, als ICD drager, niet toegestaan een groot vaarbewijs of rijnpatent te voeren. Wel kunt u een klein vaarbewijs (voor pleziervaart en specifieke kleine beroepsvaart) aanvragen vanaf twee maanden na de implantatie en vanaf twee maanden na iedere schok. U dient hiervoor een specialistisch rapport te overleggen, waaruit blijkt dat de ICD in deze periode geen schokken heeft afgegeven en dat de ICD niet beïnvloed wordt door elektromagnetische straling. De geldigheidsduur van het vaarbewijs is vijf jaar.
Reizen
Reizen met een ICD is geen probleem. In sommige gevallen wordt het echter afgeraden omdat de onderliggende hartziekte dat niet toelaat. Uw cardioloog kan u hierover adviseren. Zorg ervoor dat u de ICD identiteitskaart tijdens het reizen altijd bij u draagt.
De fabrikanten die in Nederland ICD’s leveren, zijn internationale ondernemingen die in veel landen vertegenwoordigd zijn. Zij beschikken daarom over lijsten van ziekenhuizen waar u bij problemen terecht kunt. Als de fabrikant die uw ICD geleverd heeft, vertegenwoordigd is in het land waar u verblijft, dan kunt u ook daar om informatie vragen; in sommige gevallen zelfs 24 uur per dag. De adressen van de vestigingen vindt u onder andere op de websites van de firma’s.
Houd er rekening mee, dat het aantal mogelijkheden voor controle in de westerse wereld aanmerkelijk groter is dan bijvoorbeeld in Centraal Azië en in de binnenlanden van Zuid-Afrika.
Luchthavenbeveiling
Hoewel het passeren van de detectiepoortjes geen gevaar oplevert voor de ICD, bent u als ICD drager momenteel niet verplicht ze te passeren. Het alarm kan afgaan, omdat de ICD metalen onderdelen bevat. U kunt voor alle zekerheid kiezen voor handmatig fouilleren. Toon het bewakingspersoneel uw ICD identiteitskaart en vraag of men u handmatig wil fouilleren. Als u met een sensorstaaf gefouilleerd wordt, dient deze niet ter hoogte van de ICD gehouden te worden.
Op Schiphol is voor controle een securityscan in de vorm van een detectiepoort waar je in moet staan. Binnen anderhalve seconde vindt een check plaats. Deze is ongevaarlijk voor ICD dragers.
Autorijden in het buitenland
Alle landen die lid zijn van de Europese unie, inclusief Noorwegen, IJsland en Liechtenstein erkennen elkaars rijbewijzen. Daarom mag u als Nederlandse ICD drager in die landen met een geldig rijbewijs met daarop code 100 of 101 gewoon rijden. Bij een eventuele controle zult u wel aan de agent moeten uitleggen, dat code 100 betekent: “for private driving only” en code 101 “for restricted commercial driving only”. In het buitenland kent men deze codes op een rijbewijs namelijk niet.
Een schok of ritmestoornissen in het buitenland
Indien u na het afgeven van een schok geen klachten heeft, kunt u het beste binnen 24 uur contact opnemen met het ziekenhuis waar u in Nederland onder behandeling bent. Het is namelijk niet altijd noodzakelijk dat u in het buitenland een ziekenhuis bezoekt.
Als u zich na een ritmestoornis of na het ingrijpen van de ICD onwel blijft voelen, pijn op de borst heeft, benauwd bent of als het apparaat meerdere schokken achter elkaar afgeeft, laat dan direct een ambulance bellen. U kunt het alarmnummer 112 bellen in alle landen van de Europese Unie (EU). U wordt dan naar het dichtstbijzijnde ziekenhuis gebracht. Daar kan contact worden opgenomen met een ziekenhuis waar men bekend is met ICD’s.
Sporten/lichaamsbeweging
Het dragen van een ICD is geen reden om van sport of een andere vrijetijdsbesteding af te zien. Wel kan het zijn dat de cardioloog u een bepaalde vorm van sport of beweging afraadt vanwege de onderliggende hartziekte.
Bouw uw activiteiten geleidelijk aan op. Laat u vergezellen door iemand die op de hoogte is van uw situatie. Vermijd bij voorkeur contactsporten, zoals judo, karate, basketbal en handbal vanwege het risico op verplaatsing en beschadiging van de elektroden. Bij een eenmalige harde klap zal misschien alleen de huid beschadigen. De pulsgenerator zelf is gemaakt van titanium en zo goed in elkaar gelast dat het niet waarschijnlijk is dat deze kapotgaat.
Het spelen van een partijtje tennis en badminton is in principe geen probleem.
Vermijd sporten waarbij het gevaarlijk is om (tijdelijk) buiten bewustzijn te raken bij het optreden van een hartritmestoornis. Denk hierbij aan parachute springen, hanggliding, abseilen en duiken.
Geadviseerd wordt om niet alleen te zwemmen. Als u een hartritmestoornis krijgt en ten gevolge hiervan tijdelijk wegraakt, is de kans reëel dat u verdrinkt. Zwem dus altijd met iemand in de buurt die op de hoogte is van uw situatie en zo nodig hulp kan bieden.
Als u gaat vissen, zorg dan dat u een stuk van de kant af zit. Draag eventueel een zwemvest.
Veel ICD dragers zijn bang een schok te krijgen, omdat de hartfrequentie stijgt bij lichamelijke inspanning. De ICD is echter zodanig ingesteld, dat deze in de meeste gevallen kan onderscheiden of er sprake is van een natuurlijk verhoogde hartslag (waarbij niet ingegrepen hoeft te worden) of een snelle hartslag veroorzaakt door een hartritmestoornis.
De ICD staat seksueel contact niet in de weg. De onderliggende ziektegeschiedenis, angstgevoelens en het gebruik van bepaalde medicatie kunnen echter belemmerend werken in de seksuele beleving. Een eventuele schok is voor uw partner ongevaarlijk.
Invloed van elektromagnetische velden
Sterke elektromagnetische velden kunnen stoorsignalen geven waardoor de werking van de ICD tijdelijk verstoord kan raken. Vaak merkt u hier niets van. Zodra u zich van de bron verwijdert, gaat de ICD weer normaal functioneren. In uitzonderlijke gevallen kan de ICD een onterechte schok afgeven. Dit is niet schadelijk voor de ICD, maar wel vervelend voor u als drager. Elektromagnetische velden die sterk genoeg zijn om de ICD te beïnvloeden, komen meestal slechts voor in industriële omgevingen. Huishoudelijke apparaten hebben bij normaal gebruik over het algemeen geen invloed op de ICD, mits het apparatuur betreft die in goede staat van onderhoud verkeert en elektrisch goed geaard is.
Houd bij elektrisch gereedschap, afhankelijk van het apparaat, 15 tot 30 centimeter afstand. Deze afstand geldt vooral omdat het trillen tegen de ICD de aansluiting van de elektroden zou kunnen beschadigen. Het gebruik van mobiele telefoons vormt geen gevaar voor uw ICD. U mag deze echter niet in het borstzakje boven de ICD bewaren.
U kunt zonder problemen door antidiefstalpoortjes in winkels lopen als u daar op wandelsnelheid doorheen gaat en er niet in stil blijft staan of op leunt. Soms is de controle door detectiepoortjes scherper afgesteld zoals bij de rechtbank, gevangenis, luchthaven en grote winkelketens in diefstalgevoelige steden. Dan bestaat de kans dat er een alarm afgaat als u het detectiepoortje passeert, omdat de ICD metalen onderdelen bevat. U kunt in dat geval uw ICD identiteitskaart tonen en u handmatig laten fouilleren.
Als u een specialist of tandarts bezoekt, is het goed te melden dat u ICD drager bent. Er zijn bepaalde onderzoeken of behandelingen die vermeden moeten worden of waarbij voorzorgsmaatregelen genomen moeten worden (denk hierbij aan het gebruik van een elektrisch mes tijdens een operatie of een MRI scan). Vraag de specialist bij twijfel contact op te nemen met de cardioloog.
In de bijlage zijn tabellen opgenomen waarin wordt vermeld welke apparaten u veilig kunt gebruiken.
Werk
Over het algemeen levert werkhervatting geen problemen op. Er is een aantal uitzonderingen. Het gaat hierbij om beroepen waarbij een kort bewustzijnsverlies als gevolg van hartritmestoornissen gevaar voor u of andere mensen kan opleveren. Denk hierbij aan een glazenwasser, bouwvakker of schilder die op grote hoogte werkt. Het kan zijn dat u voorzorgsmaatregelen moet nemen of in het ergste geval, wanneer u veel ritmestoornissen heeft, dit beroep niet meer kunt uitoefenen. Een ICD drager mag om diezelfde reden beroepsmatig geen personen vervoeren (bus, taxi, trein, metro). Ook het beroep van vrachtwagenchauffeur of rij-instructeur kunt u niet meer uitoefenen.
Als u werkzaam bent op een werkplek met grote generatoren, krachtcentrales of inductieovens, kan deze apparatuur de werking van de ICD beïnvloeden. Ook wanneer u lasser bent of op een andere manier te maken heeft met sterke elektromagnetische velden, moet u met de cardioloog en de ICD technicus overleggen in hoeverre uw werk invloed heeft op de ICD. Eventueel is het mogelijk via de fabrikant werkplekmetingen te laten verrichten.
Keuringen, verzekeringen
Als u een hartafwijking heeft, kan dat gevolgen hebben voor bepaalde medische keuringen en (levens)verzekeringen. Bij het afsluiten van bijvoorbeeld een levensverzekering, moet u een gezondheidsverklaring invullen. Verzekeringsmaatschappijen kunnen uw premie verhogen of u zelfs afwijzen. Datzelfde kan ook gebeuren bij verzekeringen rondom het afsluiten van een hypotheek, waardoor een huis kopen duurder wordt.
Tip: Voor meer informatie kunt u terecht bij uw cardioloog, ICD verpleegkundige, ICD technicus of bij de websites van patiëntenvereniging Stichting ICD dragers Nederland (STIN) en de Hartstichting.
Mammografie
Alle vrouwen van 50 tot en met 75 jaar krijgen elke twee jaar een uitnodiging voor het Bevolkingsonderzoek Borstkanker.
Als ICD drager kunt u gewoon aan het onderzoek deelnemen, zowel bij transveneuze als bij subcutane plaatsing van de ICD. Wel zijn er enkele aandachtspunten:
- Geef zelf bij het onderzoek aan dat u ICD draagster bent.
- De ICD mag niet opzij ‘geduwd’ worden.
- Als u een pijnlijk gevoel op en rond de ICD en het litteken heeft, moet u dit melden. De laboranten kunnen daar dan rekening mee houden bij het aandrukken van de borst.
- Tijdens het maken van de mammografie komt er druk op de ICD. Dit kan geen kwaad, maar geeft een extra drukkend gevoel. Laat de schouder aan de kant van de ICD tijdens het onderzoek zo ontspannen mogelijk hangen.
- Het maken van een mammografie wordt afgeraden gedurende het eerste half jaar na de ICD implantatie
Een klein deel van de borst is niet te beoordelen, omdat de ICD op de foto een ‘witte plek’ veroorzaakt. Zo nodig kan een mammografie aangevuld worden met een echo van de borst voor nader onderzoek.
Verwisselen ICD generator
Tegenwoordig gaan ICD’s tussen de zeven en meer dan tien jaar mee. Dit is afhankelijk van het type ICD, en met name hoeveel stroom de pacemakerfunctie verbruikt. Wanneer de batterij bijna leeg is, moet het kastje met een kortdurende ingreep vervangen worden. De draden worden niet vervangen. Vijf tot tien jaar is een lange tijd. Ongeveer een jaar voor het vervangen van een ICD bespreekt de arts met u of u, afhankelijk van uw situatie, opnieuw een ICD nodig heeft. U kunt dan ook zelf opnieuw kiezen voor wel of geen ICD. Als u geen nieuwe ICD nodig heeft, wordt de ICD verwijderd. De draden blijven meestal zitten in het lichaam. Ook als de ICD niet leeg is, kan in uitzonderlijke gevallen de ICD worden verwijderd.
Overlijden
Bij overlijden moet de ICD verwijderd worden. Dit dient doorgegeven te worden aan de begrafenisondernemer. De ICD bestaat uit onderdelen die als chemisch afval worden beschouwd. Voordat de ICD verwijderd wordt, moet deze worden uitgezet ter voorkoming van het afgeven van schokken tijdens de procedure.
Uitzetten schokfunctie
U kunt met een ICD nog steeds overlijden aan uw hartaandoening en andere aandoeningen, omdat een ICD alleen bescherming geeft tegen overlijden aan levensbedreigende ritmestoornissen.
Als een onbehandelbare ziekte bij u is vastgesteld of wanneer u in uw laatste levensfase bent en binnen korte tijd zal overlijden, kan het wenselijk zijn dat de schokfunctie van de ICD wordt uitgezet. Hoewel de kans klein is dat de ICD een schok moet afgeven, is het belangrijk om onnodige therapie te voorkomen. Vlak voor het overlijden kunnen ongewenste en pijnlijke schokken door de ICD worden afgegeven. Ook na het overlijden kan de ICD nog schokken afgeven, met onwillekeurige bewegingen van het lichaam als gevolg. Dit kan ook voor naasten als ongewenst en belastend worden ervaren. Als u meer informatie wilt, kunt u op de website van de Stichting ICD dragers Nederland (www.stin.nl) een informatiefolder vinden over de ICD aan het einde van het leven. Ook is er op internet een korte film beschikbaar over de ICD in de laatste levensfase. Het kan zijn dat uw behandelend arts of de cardioloog dit met u bespreekt, maar u kunt hier ook zelf om verzoeken.
Het uitzetten van de schokfunctie vindt bij voorkeur plaats in het ziekenhuis waar u onder controle bent voor de ICD. Om onrust over ongewenste schokken te voorkomen, is het verstandig dit in een stadium te laten plaatsvinden waarin u nog mobiel bent en zelf naar het ziekenhuis kunt gaan. Breng uw huisarts van het besluit tot uitzetten van de schokfunctie op de hoogte. Mocht u niet meer in staat zijn het ziekenhuis te bezoeken, dan kan het uitzetten van de schokfunctie op een andere locatie plaatsvinden. De behandelend arts neemt hiervoor contact op met de cardioloog van het ICD centrum.
Het uitzetten van de schokfunctie veroorzaakt geen acuut overlijden en heeft geen invloed op de pacemakerfunctie bij trage hartritmes. Deze functie blijft aan staan.
Opleidingsziekenhuis
Het Catharina Ziekenhuis is een opleidingsziekenhuis. Wij leiden artsen, verpleegkundigen en andere zorgverleners op. Dit betekent dat ook een zorgverlener in opleiding uw behandeling, onderzoek of operatie kan uitvoeren. Maar dit is niet altijd zo. Uw veiligheid staat altijd bij ons voorop. Als een zorgverlener in opleiding u helpt, werkt deze altijd onder begeleiding van een gediplomeerd zorgverlener. Als u niet wilt dat een zorgverlener in opleiding u helpt, dan kunt u dit met uw arts bespreken.
Vragen?
Heeft u na het lezen van deze folder nog vragen? Dan kunt u deze tijdens het bezoek aan de ICD polikliniek voorafgaande aan de opname stellen. Na de ingreep kunt u bij vragen een afspraak maken met de ICD verpleegkundige, ICD technicus of de cardioloog.
Contactgegevens
Catharina Ziekenhuis
040 – 239 91 11
www.catharinaziekenhuis.nl
Polikliniek Cardiologie van het Catharina Hart- en Vaatcentrum, maandag t/m vrijdag tussen 9.00 en 15.30 uur.
040 – 239 70 00
Secretariaat Hartkatheterisatie en planning 040 – 239 57 55 (ma t/m vrij tussen 9.00 en 10.00 uur)
Remote care, maandag t/m vrijdag tussen 9.00-15.30 uur
040 – 239 70 00
040 – 239 91 11 (buiten kantooruren bij spoedgevallen, vraag naar de dienstdoende assistent cardiologie)
ICD verpleegkundigen
040 – 239 81 50 (maandag en donderdag, bereikbaar via de verpleegafdeling Cardiologie)
Verpleegafdeling Cardiologie
040 – 239 81 50
Hartlounge
040 – 239 57 80
Routenummer(s) en overige informatie over de afdeling Cardiologie vindt u op www.catharinaziekenhuis.nl/cardiologie
Enkele afbeeldingen in deze folder zijn ontleend aan Medtronic en Boston Scientific.
Bijlage 1 Uitbreiding ICD met meer elektroden
Voor de veilige behandeling van ritmestoornissen in de kamer is één elektrode in de rechter hartkamer voldoende. Soms worden extra elektroden bijgeplaatst zodat de ICD ook gebruikt kan worden als pacemaker of als hartfalenpacemaker. Zie hiervoor ook de folder ‘Pacemaker‘.
ICD met pacemaker
Als de natuurlijke pacemaker van het hart niet of te traag werkt, wordt er naast de ICD elektrode ook nog een elektrode in de rechter boezem geplaatst. Deze neemt de prikkelvorming over wanneer de sinusknoop of de av-knoop tekort schiet zodat het hart snel genoeg samentrekt.
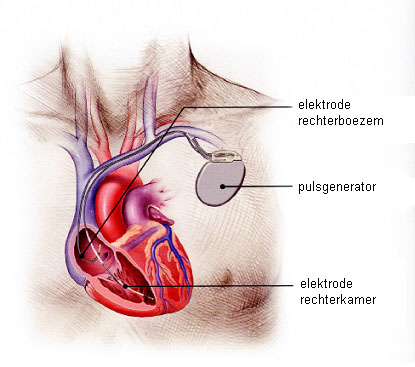
ICD met hartfalenpacemaker
Een ICD wordt vaak geplaatst bij mensen met hartfalen ten gevolge van een verminderde pompfunctie van de hartspier. Hartfalen geeft namelijk naast klachten van benauwdheid en vermoeidheid, ook meer risico op levensbedreigende hartritmestoornissen. De ICD corrigeert deze door het toedienen van kleine pulsjes of een shock.
Bij sommige mensen met hartfalen is er sprake van asynchronie van de linkerkamer. De buitenwand van de linkerhartkamer trekt in dat geval later samen dan de rest van de hartspier. Hierdoor wordt er minder bloed het lichaam ingepompt dan bij een gelijktijdige samentrekking.
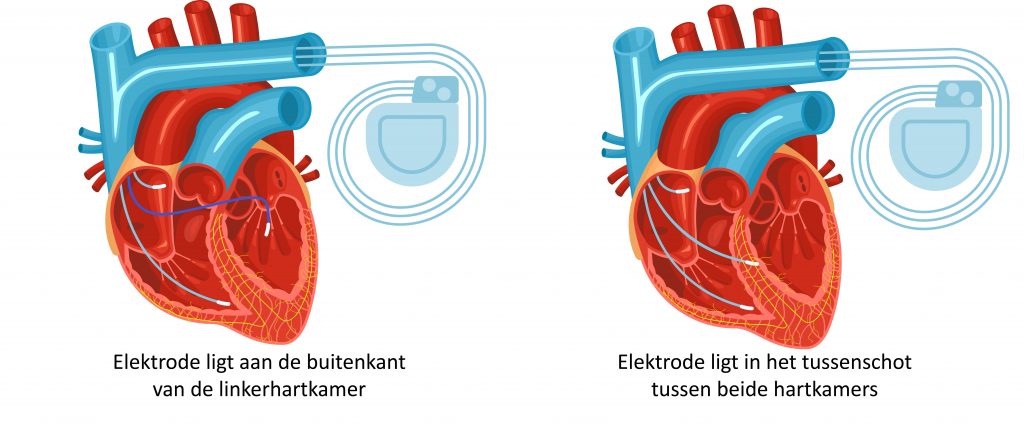
Asynchronie wordt gezien op een echo van het hart. Ook op het ECG is een afwijking te zien; het zogenaamde linker bundeltak blok. Als er sprake is van asynchronie bij uw hartfalen, dan wordt de ICD uitgebreid met twee extra elektroden, die de samentrekking weer gelijktijdig laten verlopen. Dit type ICD wordt ook wel biventriculaire ICD genoemd omdat het twee (=bi) kamers (=ventrikels) stimuleert tot gelijktijdige samentrekking. In driekwart van de gevallen verbetert de pompfunctie van het hart door deze therapie. Dit wordt ook wel Cardiale Resynchronisatie Therapie genoemd. Uw hartfalen vermindert en daarmee verminderen de symptomen van benauwdheid en vermoeidheid in rust of na geringe inspanning. Ook als u nog weinig klachten heeft van hartfalen, voorkomt of vermindert Cardiale Resynchronisatie Therapie problemen in de toekomst.
De eerste elektrode van de biventriculaire ICD ligt in de rechterhartboezem en kijkt of en wanneer de boezems zijn samengetrokken. De tweede elektrode ligt in de rechterhartkamer; dit is de ICD elektrode. De derde elektrode ligt in het tussenschot tussen de beide hartkamers of aan de buitenkant van de linkerhartkamer. Iedere hartslag worden via de elektroden pulsjes aan de hartkamers gegeven, waardoor de linkerhartkamer weer tegelijkertijd of synchroon samentrekt met de rechterhartkamer.
Bijlage 2 invloed van elektronische apparatuur
In onderstaande tabellen kunt u van de meest gebruikte apparaten en meest voorkomende activiteiten terugvinden of ze voor u, als ICD-drager, veilig zijn, of dat u er voorzichtig mee moet zijn of dat u ze beter kunt vermijden. Bij bepaalde apparatuur dient voor de veiligheid een bepaalde afstand tussen het apparaat en de ICD te worden aangehouden, Dit wordt met een * aangegeven. Twijfelt u eraan of u bepaalde apparaten thuis of op het werk veilig kunt gebruiken, neem dan contact op met de ICD-technicus/ICD-begeleider of de cardioloog van het implantatiecentrum. Eventueel kan er een werkplekonderzoek gedaan worden.
Persoonlijke apparaten
|
|
Veilig |
Voorzichtig |
Vermijden |
|
Multimedia speler |
|
x *15 cm |
|
|
Alarmsystemen voor in huis |
x |
|
|
|
Computers / printers / bluetooth |
x |
|
|
|
Draadloos/vast telefoontoestel |
x |
|
|
|
Elektrolyse (ontharing) |
|
|
x |
|
Fax |
x |
|
|
|
Haarföhn/droger |
x |
|
|
|
Kopieerapparaat |
x |
|
|
|
Koptelefoon |
|
x * 3 cm |
|
|
Lichaamsvet weegschalen |
|
|
x |
|
Magnetische matrassen /stoelen |
|
|
x |
|
Massageapparaten |
x |
|
|
|
Massagestoel |
|
|
x |
|
Mobiele telefoons |
|
x *15 cm |
|
|
DVD speler |
x |
|
|
|
Organizers (PDA’s) |
x |
|
|
|
Portofoon/mobilofoon |
|
x *30cm |
|
|
Radiogestuurde klokken en horloges |
x |
|
|
|
Scheerapparaten |
x |
|
|
|
Semafoon |
x |
|
|
|
Thermolyse (ontharing) |
x |
|
|
|
Vibrator |
x |
|
|
|
Gehoorapparaat met ringleiding |
x |
|
|
|
Warmtekussen |
x |
|
|
|
WiFi netwerk |
x |
|
|
|
Sauna |
|
x na overleg met cardioloog |
|
Huishoudelijke apparaten
|
Veilig |
Voorzichtig |
Vermijden |
|
|
Blender |
x |
|
|
|
Broodbakmachine |
x |
|
|
|
Broodrooster |
x |
|
|
|
Convectieoven |
x |
|
|
|
Elektrisch fornuis en oven |
x |
|
|
|
Elektrische bezem |
x |
|
|
|
Elektrische blikopener |
x |
|
|
|
Elektrische deken |
|
x |
|
|
Elektrisch mes |
x |
|
|
|
Elektrische deurbel |
x |
|
|
|
Elektrische tandenborstel |
x |
|
|
|
Gasovens |
x |
|
|
|
Inductiekookplaat |
|
x *30 cm |
|
|
Inductieovens |
|
x *30 cm |
|
|
Keukenmachine |
x |
|
|
|
Koffiezetapparaat |
x |
|
|
|
Magnetron |
x |
|
|
|
Mixer |
x |
|
|
|
Naaimachine |
x |
|
|
|
Stofzuiger |
x |
|
|
|
Vaatwasser |
x |
|
|
|
Verplaatsbare radiatoren |
x |
|
|
|
Wasdroger |
x |
|
|
|
Wasmachine |
x |
|
|
|
Waterbed |
x |
|
|
Doe-het-zelf gereedschap
|
|
Veilig |
Voorzichtig |
Vermijden |
|
Bladblazer |
x |
|
|
|
Lassen afhankelijk van lasmethode |
|
x – in overleg met de cardioloog |
|
|
Wisselstroom lassen |
|
|
x |
|
Decoupeerzaag |
x |
|
|
|
Draadloos gereedschap op batterijen |
x |
|
|
|
Elektrische boor- en zaagmachine |
x |
|
|
|
Elektrische schroevendraaier |
x |
|
|
|
Generatoren met hoog vermogen |
|
x |
|
|
Grasmaaier |
x |
|
|
|
Heggenschaar |
x |
|
|
|
Kettingzaag |
x |
|
|
|
Kleine reparaties aan motoren |
|
x |
|
|
Motoren met bougies (zonder dynamo) |
x |
|
|
|
Sneeuwruimer |
x |
|
|
|
Soldeerbouten |
x |
|
|
Reizen en milieu
|
|
Veilig |
Voorzichtig |
Vermijden |
|
Tom Tom navigatie |
|
x *30 cm |
|
|
Beveiligingspoort op luchthaven
|
|
|
x |
|
Bodyscan (luchthaven) |
x |
|
|
|
Magnetische staven die worden gebruikt door beveiliging, bv op de luchthaven |
|
|
x |
|
Security scan: detectiescan met behulp van radiogolven |
x |
|
|
|
Trein |
x |
|
|
|
Vliegtuig |
x |
|
|
Diversen
|
|
Veilig |
Voorzichtig |
Vermijden |
|
Corsages/naambordjes met magneetje |
|
x *15 cm |
|
|
Apparatuur voor huisarrest |
x |
|
|
|
Brandstofcelsystemen |
|
x |
|
|
Deactivatoren bij de kassa |
|
x *15 cm |
|
|
Elektrische onzichtbare omheiningen |
x |
|
|
|
Elektrische wapenstok/ Taser gun |
|
|
x |
|
Elektronische beveiligingspoortjes in winkels tegen diefstal:
|
x |
|
|
|
Hoogspanningsdraden |
|
x * 90 cm |
|
|
Intimiteit/seksualiteit |
x |
|
|
|
Leugendetector |
x |
|
|
|
Luchtzuiveringsinstallaties |
x |
|
|
|
Machines voor industrieel gebruik: zoals krachtstroomgeneratoren |
|
|
x
|
|
Magneten (algemeen) |
|
x *15 cm |
|
|
Pretparken/achtbanen |
x |
|
|
|
Radiofrequentiezenders |
|
x |
|
|
Scheepsradar beroepsvaart |
|
|
x |
|
Schrikdraad |
|
x |
|
|
Statische elektriciteit
|
x |
|
|
|
Stereoluidsprekers die deel uitmaken van grote stereo-installaties |
|
x *30 cm |
|
|
Tatoeage |
x |
|
|
|
Televisie- of radiotorens |
|
x |
|
|
Transformatoren |
|
x |
|
|
Zonnebaden/zonnebank |
x |
|
|
Apparaten voor amusement
|
|
Veilig |
Voorzichtig |
Vermijden |
|
AM/FM-radio’s |
x |
|
|
|
CD/Dvd-spelers |
x |
|
|
|
Televisietoestel |
x |
|
|
|
Videorecorders |
x |
|
|
|
Videospelletjes |
x |
|
|
|
Amateur radioantenne |
x |
|
|
|
Whirlpool/bubbelbaden |
x |
|
|
|
Laser tag-pistolen |
x |
|
|
|
Magnetische bingotoebehoren
|
|
x *15 cm |
|
|
CB / politiescanners
|
|
x |
|
|
Afstandsbedieningen met antenne
|
|
x *90 cm |
|
|
Fruitautomaten |
|
x |
|
|
Wii Balance bord |
|
|
x |
|
Wii/ stuurwiel, controller |
|
x |
|
Medische behandelingen
Geef aan uw huisarts, tandarts en andere behandelende artsen door dat u ICD-drager bent
|
|
Veilig |
Voorzichtig |
Vermijden |
|
Bestraling: de ICD wordt tijdelijk uitgezet tijdens bestraling |
|
x |
|
|
CT-scan |
x |
|
|
|
Diagnostische röntgenfoto’s |
x |
|
|
|
Diathermie (elektrocauterisatie): |
|
|
x |
|
Echografie |
x |
|
|
|
Elektrocardiogram (ECG) |
x |
|
|
|
Hittecoagulatie: |
|
|
x evt. mogelijk na overleg cardioloog ICD moet dan tijdelijk uitgezet worden |
|
Hoogenergetische straling |
|
x |
|
|
Magnetische Resonantie Imaging (MRI): er vindt een sterke warmteontwikkeling plaats, waardoor de draad de hartspier kan beschadigen |
|
|
x
|
|
Microstroom Elektro Therapie: |
|
|
x
|
|
Tens: therapie bij pijnklachten |
|
|
x |
|
Vergruizer: |
|
x |
|
|
Tandartsbehandelingen |
x zorg dat er geen snoeren over de ICD liggen |
|
|
|
E.S.T.W Extracorporeal shockwave therapie |
x |
|
|
Sporten
|
|
Veilig |
Voorzichtig |
Vermijden |
|
Abseilen |
|
|
x |
|
Alleen varen |
|
|
x |
|
Bergklimmen aan touwen |
|
|
x |
|
Cardio fitness: loopband, fietsen, steps, |
x |
|
|
|
Contactsporten: o.a., rugby, boksen, judo, karate |
|
|
x |
|
Diepzeeduiken |
|
|
x |
|
Fietsen |
x |
|
|
|
Fitness: het trainen van de borst- en schouderspieren ) roeien, crosstrainer |
|
x |
|
|
Gewichtheffen |
|
|
x |
|
Hanggliding |
|
|
x
|
|
Hockey, voetbal, volleybal, handbal, basketbal, |
|
x |
|
|
Paardrijden |
x |
|
|
|
Parachute springen |
|
|
x
|
|
Powerplate: een trilplaat die gebruikt wordt in sportschool |
|
|
x |
|
Roei ergometer: er komt spanning te staan op de geleidingsdraden |
|
|
x |
|
Tennis, badminton, squash |
|
x
|
|
|
Wandelen |
x |
|
|
|
Wintersport
|
|
x |
|
|
Zwemmen en snorkelen
|
|
x |
|
