Longkanker: van symptomen tot vooruitzichten
Bij longkanker groeit er een kwaadaardige tumor in de longen. Symptomen zijn onder meer aanhoudende hoest, slijm in de longen en kortademigheid. Sommige mensen hebben geen klachten. De belangrijkste risicofactor is roken. De vooruitzichten zijn erg afhankelijk van het stadium waarin longkanker wordt ontdekt.
Longkanker in het kort
- Longkanker komt het vaakst voor bij mensen van 60 jaar en ouder.
- Klachten ontstaan vaak pas als de tumor al flink is gegroeid.
- Hoe vroeger het stadium van de longkanker, hoe beter de vooruitzichten.
- Als blijkt dat u longkanker heeft, beslist u samen met de arts wat voor u de beste behandeling is.
- Het Catharina Ziekenhuis werkt als een van de weinige ziekenhuizen met een bloedtest om bepaalde kankersoorten op te sporen.
Wat is longkanker?
Bij longkanker is er sprake van een kwaadaardig gezwel, een tumor, in de longen. Het wordt ook wel longcarcinoom genoemd. Carcinoom is een ander woord voor een kwaadaardige tumor of kanker.
Er zijn verschillende soorten longkanker. De twee soorten die het meest voorkomen zijn:
- Niet-kleincellig longcarcinoom (NSCLC)
Deze variant komt bij ongeveer 85% van de patiënten voor. De vrij grote tumorcellen zaaien langzaam uit via de lymfeklieren of bloedbaan. Vaak is de tumor al vrij lang aanwezig voordat hij wordt ontdekt. Het kan gaan om adenocarcinoom, plaveiselcelcarcinoom of grootcellig ongedifferentieerd carcinoom. - Kleincellig longcarcinoom (SCLC)
in 15% van de gevallen is longkanker kleincellig. De cellen zijn kleiner dan gewone longcellen en delen sneller. Wanneer er klachten ontstaan, is de tumor vaak al uitgezaaid.
Longkanker: het vaakst bij mensen van 60 jaar en ouder
In 2023 kregen 14.800 mensen de diagnose longkanker. Mannen iets vaker dan vrouwen. Longkanker komt vooral voor bij mensen boven de 60 jaar. Hoewel het aantal mannen met longkanker daalt, komt het steeds vaker voor bij vrouwen.
Risicofactoren voor longkanker
Het roken van tabak is de grootste risicofactor voor longkanker. Verreweg de meeste mensen die de diagnose krijgen, roken of hebben vroeger gerookt. Ook niet-rokers die veel in rokerige ruimtes zijn (‘passief roken’) hebben een verhoogde kans longkanker te krijgen.
Andere risicofactoren zijn:
- COPD, een chronische ontsteking van de luchtwegen
- luchtvervuiling, met name fijnstof uit bijvoorbeeld uitlaatgassen
- blootstelling aan schadelijke stoffen, zoals radon en asbest
- een longziekte als astma, chronische bronchitis of longemfyseem
Er is geen duidelijk bewijs dat longkanker erfelijk is. In sommige families komt longkanker vaker voor. Meestal komt dat door bepaalde leefgewoonten binnen het gezin, zoals roken. Kanker is nooit besmettelijk, ook longkanker niet. Er is ook geen besmetting mogelijk via het slijm dat iemand met longkanker ophoest.
Symptomen longkanker vaak in een later stadium
Longkanker geeft in het begin vaak geen of onschuldige klachten, zoals hoesten of vermoeidheid. Daardoor wordt het meestal laat ontdekt. Klachten die het vaakst voorkomen bij longkanker:
- een hardnekkige of veranderende hoest
- bloed in opgehoest slijm
- kortademigheid
- meer slijmvorming
- heesheid zonder keelpijn
- pijn op de borst
- zwelling van het gezicht of de nek
- gewichtsverlies
Meestal komen deze klachten niet allemaal tegelijk voor. Aan de andere kant hoeft de aanwezigheid van bepaalde klachten niet te betekenen dat u longkanker heeft. Heeft u last van symptomen die op longkanker kunnen wijzen? Neem dan contact op met uw huisarts.
Hoe vroeger het stadium van de longkanker, hoe beter de vooruitzichten
De vooruitzichten bij longkanker zijn erg afhankelijk van het stadium waarin de ziekte wordt ontdekt. Hoe vroeger het stadium, hoe minder ver de ziekte zich heeft ontwikkeld. En hoe beter de vooruitzichten zijn. Het is daarom belangrijk om bij een vermoeden van longkanker zo snel mogelijk te handelen. Uw arts kan u vertellen welk stadium longkanker u hebt.
Het stadium zegt iets over:
- de plek waar de tumor zit;
- hoe groot de tumor is;
- of de tumor is doorgegroeid in ander weefsel of organen vlakbij de tumor;
- of er uitzaaiingen zijn op andere plekken in het lichaam. En zo ja, waar.
Zo wordt het stadium van longkanker bepaald
Om het stadium van longkanker te bepalen, gebruiken we de TNM-indeling. Dit is een standaard systeem dat we ook voor andere vormen van kanker gebruiken. Hierbij kijken we naar:
- de tumor (T): wat is de grootte van de tumor en is er ingroei in de borstwand of andere weefsels?
- de lymfeklieren (N): zijn er uitzaaiingen in de lymfeklieren? Hoeveel en in welke lymfeklieren?
- De uitzaaiingen op afstand van de tumor (M): zijn er uitzaaiingen naar andere plekken in het lichaam? Bijvoorbeeld in de hersenen of botten.
Elk onderdeel krijgt een score. De combinatie van al die scores bepaalt welk stadium longkanker u heeft.
De vier stadia van longkanker
- Stadium 1
De kanker is beperkt tot één long en er zijn geen uitzaaiingen. De tumor is klein (max. 4 cm). - Stadium 2
De kanker heeft zich uitgebreid naar nabijgelegen weefsels of lymfeklieren in de buurt van de long. - Stadium 3
De kanker heeft zich uitgebreid naar nabijgelegen weefsels of lymfeklieren en heeft zich mogelijk in het bloed of lymfestelsel verspreid. De behandeling van stadium 1 t/m 3 is gericht op genezing. - Stadium 4
De kanker is uitgezaaid naar andere delen van het lichaam. In dit stadium is de kanker niet meer te genezen. Het doel van de behandeling is afremmen van de ziekte en vermindering van klachten.
Overlevingskans longkanker: sterk verschillend per stadium
Van alle mensen met de diagnose niet-kleincellige longkanker is 25% na vijf jaar nog in leven. Bij kleincellige longkanker is dat 9%. Maar de overlevingskansen zijn erg afhankelijk van hoe ver de kanker al is ontwikkeld op het moment van de diagnose. Op de website van het Integraal Kankercentrum Nederland vindt u meer cijfers over de levensverwachting van mensen met longkanker.
U heeft misschien longkanker: dit kunt u verwachten
Het nieuws dat u misschien longkanker heeft, is ontzettend ingrijpend. U wilt natuurlijk zo snel mogelijk duidelijkheid. Om de diagnose te stellen en te kijken of er uitzaaiingen zijn, krijgt u meestal een aantal onderzoeken, zoals:
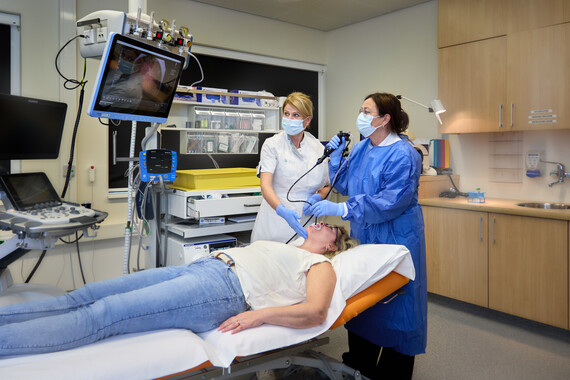
- Bronchoscopie. Dit is een luchtwegonderzoek via een dunne, flexibele slang met een cameraatje eraan. Dit onderzoek vindt plaats om weefsel te verkrijgen voor de diagnose.
- Echo- of CT-geleide punctie of biopsie. Met een echo of CT-scan wordt de tumor aangeprikt met een naald om weefsel te verkrijgen voor de diagnose.
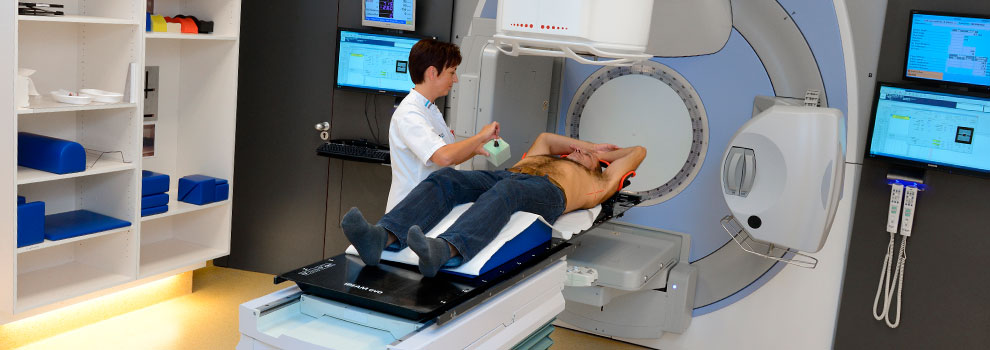
- PET/CT-scan. Dit is een 3D-foto waarop alle organen van het lichaam worden afgebeeld. De scan wordt gemaakt met röntgenstralen.
- MRI-scan. Deze scan geeft een beeld van hersenen, botten, gewrichten en omliggend weefsel. De scan wordt gemaakt met magnetische en radiogolven.
- Mutatieonderzoek. Wanneer de diagnose longkanker is gesteld, wordt met (eerder afgenomen) celmateriaal of het bloed gekeken of de tumor gevoelig is voor bepaalde doelgerichte behandelingen.
Behandeling van longkanker: dit zijn de mogelijkheden
Er zijn twee behandeltrajecten voor longkanker:
- Curatieve behandeling. Het doel hiervan is genezing. Dit is mogelijk als er geen uitzaaiingen zijn en als de tumor niet is doorgegroeid in andere organen.
- Palliatieve behandeling. Het doel hiervan is de kwaliteit van leven te verbeteren. Bijvoorbeeld door de groei van de tumor te remmen of door klachten te verminderen.
Lees hier alles over de mogelijke behandelingen van longkanker.
Catharina Ziekenhuis: gespecialiseerd in longkanker
De diagnose longkanker heeft meestal grote impact op u en uw naasten. Daarom is het belangrijk dat u in een vertrouwde omgeving terecht kunt voor de best mogelijke behandeling. Het Catharina Ziekenhuis is zo’n plek. We bieden vrijwel alle onderzoeken en behandelingen voor longkanker aan, onder één dak.
- Als blijkt dat u longkanker heeft, beslist u samen met de arts wat voor u de beste behandeling is.
- We zijn een van de weinige ziekenhuizen in Nederland die werken met een bloedtest om bepaalde vormen van longkanker op te sporen en de behandeling te monitoren.
- Onze longarts-oncologen doen mee aan verschillende grote, wetenschappelijke studies. Hun doel is om de behandeling en de kwaliteit van leven van patiënten met longkanker te verbeteren.
Zorgpad
De diagnose en behandeling van longkanker bestaan uit verschillende stappen. Dit behandeltraject noemen wij een zorgpad. U bezoekt tijdens uw behandeling verschillende specialisten en afdelingen. Op deze pagina vindt u de belangrijkste stappen die bij het zorgpad longkanker horen.
-
Symptomen longkanker
Longkanker kan verschillende klachten geven. Meestal komen deze klachten niet allemaal bij u voor. Aan de andere kant hoeft de aanwezigheid van bepaalde klachten niet te betekenen dat u longkanker heeft.
Heeft u last van symptomen die op longkanker kunnen wijzen? Neem dan contact op met uw huisarts.Klachten die het vaakst voorkomen bij longkanker:
- een hardnekkige of veranderende hoest
- bloed in opgehoest slijm
- kortademigheid
- meer slijmvorming
- kortademigheid
- heesheid zonder keelpijn
- pijn op de borst
- zwelling van het gezicht of de nek
- gewichtsverlies
-
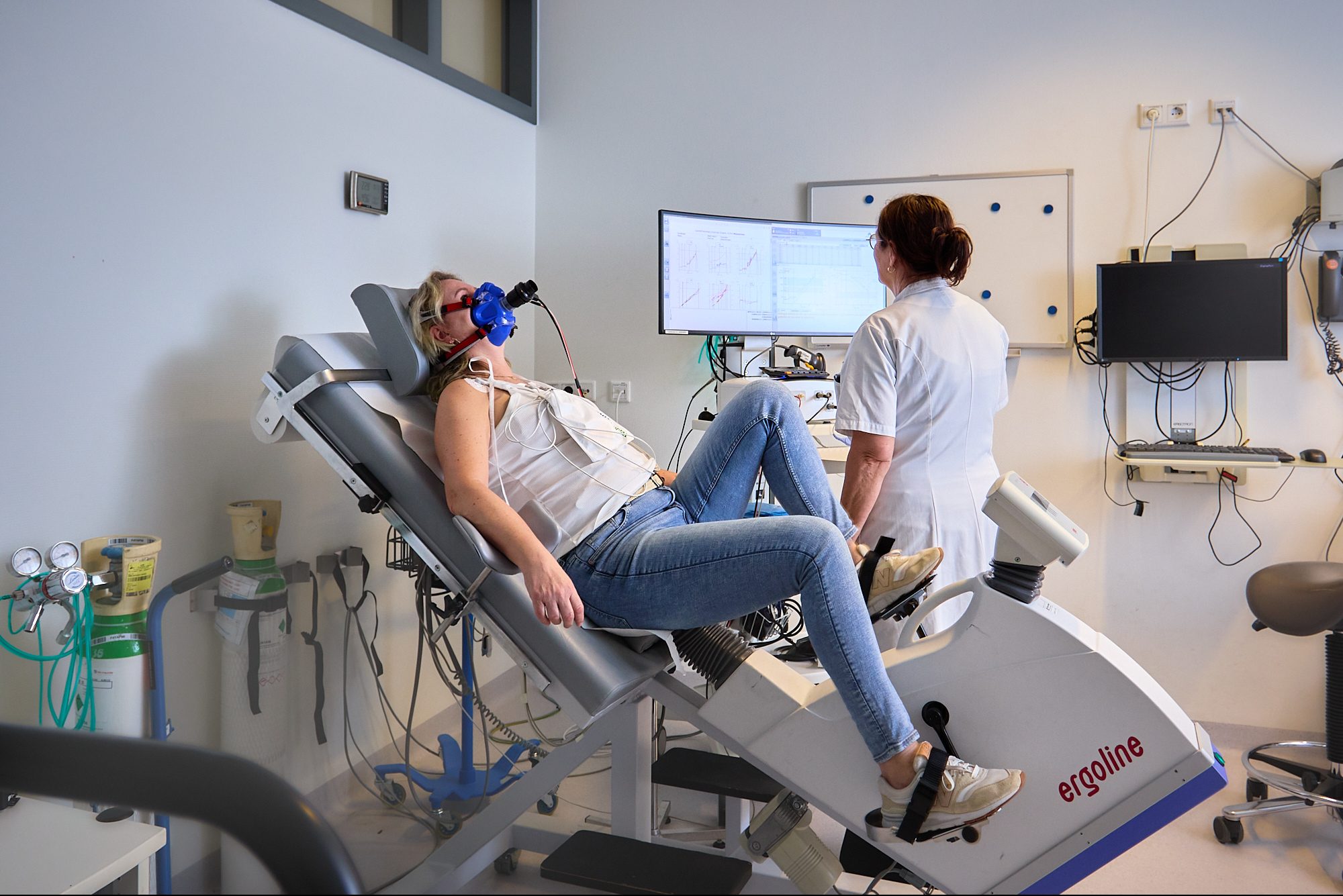
Onderzoek en diagnose Longkanker
Mogelijke onderzoeken om te bepalen of u longkanker heeft, zijn:
De onderzoeken helpen ons te bepalen waar de longtumor zich precies bevindt, om wat voor soort tumor het gaat, hoe snel de tumor groeit en of er uitzaaiingen zijn.
Bloedtest om longkanker op te sporen
Wij zijn één van de weinige ziekenhuizen in Nederland dat werkt met ct DNA analyse. Dit is een DNA-onderzoek van de kankercellen. Deze kankercellen zijn in sommige gevallen aantoonbaar in het bloed. Met deze eenvoudige test kunnen we mogelijke mutaties van longkanker opsporen in uw bloed. Aan de hand van de uitslag kan de arts de beste behandeling voor u bepalen. Met deze test beperken we het aantal biopsies of puncties voor u. Deze bloedtest zetten we in tijdens de behandelingen om te controleren of deze aanslaan.
Vast aanspreekpunt tijdens uw traject
Als u onder behandeling bent bij het Catharina ziekenhuis krijgt u een eigen casemanager. Dit is uw vaste contactpersoon tijdens de hele behandeling in ons ziekenhuis. Vaak is dit een verpleegkundig specialist of consulent. Deze persoon werkt nauw samen met de arts. Van onze patiënten horen we regelmatig terug dat zij het contact met de zorgverleners op de longafdeling als laagdrempelig en prettig ervaren.
Persoonlijk behandelplan
Op basis van de diagnose maken de specialisten een persoonlijk behandelplan voor u. Dit gebeurt tijdens een multidisciplinair overleg. Dat is een vergadering waarbij verschillende medische specialisten samenkomen om uw persoonlijk behandelplan te bespreken. Samen bepalen zij welke behandelingen het best passen bij uw situatie. De experts die betrokken zijn, zijn de: longarts, cardiothoracaal chirurg, radiotherapeut, radioloog, nucleair geneeskundige, patholoog, verpleegkundig specialist en case manager.
Onderdeel van uw persoonlijk behandelplan is Samen Beslissen. Als u kanker heeft, neemt u in korte tijd moeilijke beslissingen die directe gevolgen hebben op uw leven op korte en/of lange termijn. U bespreekt uw situatie en voorkeuren samen met uw arts. Zo beslist u samen wat het beste past bij uw situatie.
-
Behandeling longkanker
Op deze pagina leest u alles over de behandelmogelijkheden bij longkanker.
-
Ondersteunende zorg bij longkanker
Het hebben van kanker heeft grote invloed op uw leven, op meerdere fronten. Bij het Catharina Kanker Instituut kunt u ondersteuning krijgen op verschillende gebieden, zoals psychosociale hulp, fysiotherapie of ondersteunende palliatieve zorg. Het gaat hierbij niet om behandelingen die direct de ziekte bestrijden, maar is meer gericht op het verlichten van klachten of het verbeteren van de kwaliteit van leven. Deze zorg kan plaatsvinden tijdens, maar ook na uw behandeling.
Uw vaste aanspreekpunt kan u verder helpen als u vragen heeft over deze ondersteunende zorg.
Vragen over longkanker?
Bel 040 - 239 56 00Onderzoek naar longkanker
Binnen het Catharina Ziekenhuis doen we veel onderzoek naar verschillende vormen van kanker. Dit geldt ook voor longkanker. We behandelen dan ook regelmatig patiënten in onderzoeksverband, of patiënten hebben de mogelijkheid om mee te doen aan klinische trials (wetenschappelijke studies). Informeer hiervoor bij uw behandelend arts of uw casemanager.
Meer informatie
Op de volgende websites vindt u veel informatie over longkanker:
Heeft u vragen?
Heeft u na het lezen van deze informatie nog vragen of zorgen? Neem dan contact op met onze afdeling longgeneeskunde.
Veelgestelde vragen
-
Welke soorten longkanker zijn er?
Er zijn verschillende soorten longkanker. De behandelmogelijkheden en vooruitzichten hangen af van het soort longkanker dat u heeft.
-
Welke stadia van longkanker zijn er?
- Stadium 1: de kanker is beperkt tot één long en er zijn geen uitzaaiingen. De tumor is klein (max. 4 cm)
- Stadium 2: de kanker heeft zich uitgebreid naar nabijgelegen weefsels of lymfeklieren in de buurt van de long.
- Stadium 3: de kanker heeft zich uitgebreid naar nabijgelegen weefsels of lymfeklieren en zijn mogelijk in het bloed of lymfestelsel verspreid. De opzet van de behandeling van stadium 1 t/m 3 nog genezend (curatief) van aard.
- Stadium 4: de kanker is uitgezaaid naar andere delen van het lichaam en is niet meer beperkt tot de longen. De kankercellen hebben zich uitgezaaid naar andere delen van het lichaam, zoals de lever, de hersenen of het bot. In dit stadium is de kanker niet meer beperkt tot de longen en is de behandeling palliatief van aard.
-
Is longkanker besmettelijk?
Kanker is nooit besmettelijk, ook longkanker niet. Er is ook geen besmetting mogelijk via het slijm dat iemand met longkanker ophoest.
-
Is longkanker erfelijk?
In sommige families komt longkanker vaker voor. Meestal komt dat door bepaalde leefgewoonten binnen het gezin, zoals roken. Er is geen duidelijk bewijs dat longkanker erfelijk is.